آزمایش های تشخیص ناباروری در زنان
ناباروری زنانناباروری در زنان به علل مختلفی بروز پیدا می کند. پزشک برای تشخیص دلایل بروز ناباروری در زنان، ابتدا آزمایشات و معایناتی را تجویز می کند. نتایج آزمایشات و معاینات اولیه اطلاعات خوبی را برای انتخاب روش درمان مناسب در اختیار پزشک قرار می دهد؛ البته در صورت عدم امکان تشخیص علل ناباروری پس از انجام این اقدامات، پزشک آزمایشات تکمیلی را تجویز خواهد کرد.
در اغلب موارد، بیش از یک علت برای ناباروری وجود دارد که شامل مواردی همچون مشکلات تخمکگذاری، نارسایی تخمک، آندومتریوز، چسبندگی لگن، اختلالات رحمی، نارسایی لولههای فالوپ و… میشود. لازم به ذکر است که منظور از آندومتریوز، رشد بیش از حد سلولهای رحمی و پیشروی آنها تا لولههای رحمی میباشد؛ به حدی که در تخمکگذاری نیز اختلال ایجاد میکند.
علاوه بر این، در حدود ۵ الی ۱۰ درصد از زوجهای نابارور نمیتوان علت ناباروری را پیدا کرد. همچنین لازم است که جهت انتخاب مناسبترین درمان، چندین آزمایش ناباروری طی روزهای مشخص و دقیقی از سیکل قاعدگی انجام گیرد.

پس از مشاهده هرگونه علامت و نشانهای از ناباروری در بانوان، بهتر است بلافاصله آزمایشات لازم بر روی آنان انجام شود تا دلایل ناباروری فرد کشف شود و بهترین درمان برای او آغاز شود. برخی از آزمایشات تشخیص ناباروری و مراحل مختلف آنها به شرح زیر میباشد:
۱.معاینه اولیه و بررسی سابقه پزشکی
گام اول در بررسی مشکل ناباروری انجام معاینات اولیه و بررسی سابقه پزشکی خانم می باشد. این بررسی ها شامل مراحل زیر است:
- بررسی سابقه دوره قاعدگی
- بررسی سابقه بیماری ها و عمل جراحی
- بررسی زمان و روش های برقراری رابطه جنسی
- بررسی سبک زندگی
- بررسی داروهای مصرفی
پزشک پس از بررسی سوابق پزشکی خانم به بررسی مشکلات دهانه رحم و واژن می پردازد. سپس وی آزمایشات تکمیلی را برای مشخص شدن علل بروز ناباروری و روش درمان تجویز می کند؛ البته این امکان وجود دارد که پزشک برای آقا نیز آزمایش اسپرم تجویز کند.
به طور کلی در مسیر شناخت علل ناباروری، آزمایش ادرار و خون در زنان و مردان و نیز تصویربرداری از اندامهای داخلی بسیار کمککننده است. همچنین با مراجعه به یک متخصص غدد تناسلی میتوان احتمال یافتن علت ناباروری خود را افزایش داد.
به علاوه، اطلاعاتی از قبیل: داروهای مصرفی _همانند قرصها، مواد معدنی، ویتامینها و مکملها_، فواصل زمانی تلاش زوجین برای بارداری، تعداد دفعات تلاش برای فرزندآوری، آخرین زمان اقدام به بارداری، تغییرات محسوس در علائم بدنی، سوابق عمل جراحی و دورههای درمانی، سابقه بیماریهای مقاربتی، میزان و مدت مصرف سیگار یا الکل، اختلالات ژنتیکی زوجین، بیماریهای خاص در خود و خانواده همچون دیابت و اختلال تیروئید، سابقه پرتودرمانی و شیمیدرمانی و… نیز در سوابق پزشکی خانم مورد بررسی قرار میگیرد.

۲.آزمایش های بررسی هورمون ها
پزشک به منظور بررسی سطح هورمون های مؤثر در باروری، آزمایش خون تجویز می کند. در این آزمایش، میزان هورمون های هیپوفیزی، تیروئیدی و تخمدانی نظیر هورمون های LH ،FSH، تستسترون، پرولاکتین، پروژسترون و تیروئید بررسی می شود و نتایج آزمایش ها برای بررسی ذخیره تخمدان؛ یعنی تعداد فولیکول ها، کیفیت تخمک و مشکلات موجود در فرآیند تخمک گذاری مورد استفاده قرار می گیرد.
از آزمایشات هورمونی که معمولا در تشخیص ناباروری زنان مورد استفاده قرار میگیرد، میتوان به موارد زیر اشاره کرد:
بررسی اثر آنتی مولرین هورمون (AMH) بر ناباروری
ذخیره تخمدانی در هر فرد ژنتیکی است که صرفاً با سونوگرافی و آزمایش میزان آنتی مولرین هورمون (AMH) قابل بررسی میباشد. هورمون AMH از سلولهای گرانولوزای فولیکولهای کوچک تولید میشود و به عنوان شاخص کیفیت و تعداد تخمکهای درحال تولید در چرخه عادت هاهیانه به حساب میآید که چون مقدار آن در طول ماه ثابت است؛ لذا در هر روزی از ماه قابل ارزیابی و اندازهگیری است.
آزمایش آنتی مولرین هورمون میتواند اطلاعات خوبی در زمینه ذخیره و عملکرد تخمدان را در اختیار پزشک قرار دهند و موجب تعیین دوز مناسبی از داروهای تحریک تخمکگذاری برای بیمار شود. در این آزمایش علاوه بر کمیت و کیفیت ذخیره تخمدان، اختلال قاعدگی، وضعیت یائسگی و نارسایی زودرس تخمدان نیز مورد بررسی قرار میگیرد که در این موارد سطح هورمون AMH بسیار پایین نشان داده میشود.
همچنین، آزمایش AMH در بررسی وضعیت سندرم تخمدان پلیکیستیک تأثیرگذار است؛ بدینگونه که در این نوع سندرم، با افزایش تعداد فولیکولها، سطح هورمون آنتی مولرین نیز افزایش مییابد. البته ناگفته نماند که بالارفتن سطح هورمون AMH نشاندهنده عود تومور سلولهای گرانولوزا (GCT) نیز میباشد؛ چراکه این سلولها قادر به ترشح هورمون AMH بوده و افزایش این هورمون میتواند خبر از وجود تومور در سلولهای گرانولوزا دهد.
در ادامه باید گفت که آزمایش AMH، به عنوان آزمایشی تکمیلی جهت ارزیابی اثر داروهای تحریککننده تخمدان در روش IVF نیز مورد استفاده واقع میشود.
بررسی هورمون استرادیول در ناباروری
استرادیول (E2) هورمونی است که به وسیله فولیکولهای تخمدان ترشح میشود و سطح آن در روز سوم قاعدگی کاهش مییابد؛ بنابراین، در صورتی که آزمایشات، سطح هورمون E2 را در روز سوم قاعدگی رو به افزایش نشان دهد؛ بدین معنی است که فرد با اختلالاتی همچون سندرم تخمدان پلیکیستیک یا کاهش ذخیره تخمدان مواجه میباشد.
هورمون محرک فولیکول (FSH)
هورمون FSH پس از ترشح توسط غده هیپوفیز، موجب بالغ شدن تخمکها میگردد و بنابراین، پزشک جهت ارزیابی سطح این هورمون و بررسی میزان ذخیره تخمدان، در روز سوم قاعدگی آزمایش خون تجویز میکند. به طور طبیعی، اگر میزان ذخیره تخمدان به اندازه کافی باشد، سطح هورمونFSH به صورت نرمال، پایین است؛ اما در صورت کم بودن میزان ذخیره تخمدان، سطح هورمونFSH افزایش مییابد و این امر نشاندهنده امکان باروری کم در فرد است.
بررسی هورمون لوتئینی (LH) در ناباروری
آزمایش LH با اندازهگیری سطح هورمون LH یا جسم زرد که توسط غده هیپوفیز تولید میشود، روزهای خاصی از چرخه قاعدگی همچون روز تخمکگذاری را _با افزایش ناگهانی سطح هورمون در میانه سیکل_ مشخص میکند.
باید دانست که هورمون LH در زنان موجب، تنظیم چرخه قاعدگی و فرایند تخمکگذاری و در مردان نیز باعث تولید تستوسترون و کمک به تولید اسپرم میشود. سطح این هورمون در ایام پیش از تخمکگذاری افزایش مییابد و میتوان از طریق آن به وجود تخمدان پلیکیستیک پی برد.
در برخی مواقع که هر دو هورمون FSH و LH مورد بررسی قرار میگیرد؛ بالابودن سطح FSH و LH نشاندهنده نارسایی زودرس تخمدان و بالا بودن LH و پایین بودن FSH نشاندهنده سندرم تخمدان پلیکیستیک و یا وجود اختلال در چرخه تخمکگذاری میباشد.
آزمون چالش تحمل کلومیفن سیترات
در این آزمایش ابتدا پزشک با تجویز آزمایش خون، سطح هورمون FSH و استرادیول e2 خانم را مورد بررسی قرار می دهد و سپس برای خانم در روزهای پنجم تا نهم قاعدگی دوز خاصی از قرص کلومیفن سیترات را تجویز می کند. همچنین مجدداً در روز دهم قاعدگی آزمایش خون برای اندازه گیری سطح هورمون FSH و استرادیول تجویز می شود.
مقایسه تغییرات سطح این دو هورمون قبل و بعد از مصرف کلومیفن سیترات، می تواند میزان ذخایر تخمدان را مشخص کند که به صورت نرمال باید سطح هورمون FSH در روز دهم کمتر از روز سوم باشد.
بررسی هورمون پروژسترون در ناباروری
از آنجایی که هورمون پروژسترون موجب آمادگی رحم جهت پرورش تخمک لقاحیافته و نیز آمادگی پستانها جهت تولید شیر میشود؛ لذا نقش بسیار مهمی در باروری بانوان بر عهده دارد. سطح هورمون پروژسترون در طول چرخه قاعدگی متغییر میباشد؛ به گونهای که در ابتدای چرخه عادت ماهیانه میزان هورمون پروژسترون کم است و پس از تخمکگذاری، میزان آن افزایش مییابد و این افزایش، تا بعد از وقوع بارداری و پرورش جنین همچنان ادامهدار است.
در صورت عدم بارداری، میزان هورمون پروژسترون کاهش یافته و قاعدگی رخ میدهد. در کل، خانمهای باردار 10 برابر بیشتر از بانوان غیرباردار از هورمون پروژسترون برخوردار هستند و به همین دلیل، سنجش این هورمون نقش مهمی در تشخیص ناباروری بانوان دارد.
بررسی هورمون پرولاکتین
پرولاکتین، هورمون تولید شیر در بدن میباشد و سطح آن در افراد غیرباردار آنقدر کم است که پزشکان واحد اندازهگیری آن را نانوگرم به ازای هر میلیلیر در نظر میگیرند. از آنجایی که این هورمون در چرخه عادت ماهیانه و پروسه تخمکگذاری نقش مهمی دارد؛ لذا هرگونه اختلالی در سطح آن سبب تداخل در سطح هورمونهای FSH و LH میشود.
در کل، بررسی و اندازهگیری پرولاکتین به پزشک کمک میکند تا دلیل نازایی را تشخیص دهد و درمان مناسب با آن را پیشنهاد کند.
اثر هورمون محرک تیروئید در ناباروری
یکی دیگر از هورمونهای مؤثر در باروری که در آزمایشات تیروئید مورد بررسی قرار میگیرد، هورمون محرک تیروئید (TSH) نام دارد. طبق تحقیقات، کمبود هورمونهای تیروئیدی موجب اختلال در فرایند آزاد شدن تخمک از تخمدانها و تحریک تخمکگذاری شده و بدین وسیله، بر روی باروری اثر منفی میگذارد. به همین دلیل، بررسی سطح هورمونهای تیروئیدی در بانوان میتواند یکی از عوامل تشخیصدهنده علت ناباروری به حساب آید.
اثر هورمون اینهیبین B در ناباروری
هورمون اینهیبین B (INHBB) یک عامل رشد است که در تخمدان تولید میشود و کم بودن آن، نشان از کم بودن تخمک دارد.
بررسی هورمون تستوسترون در ناباروری
تستوسترون، نوعی هورمون مردانه است که معمولاً مقدار کمی از آن در تخمدانها و غدد فوقکلیوی بانوان نیز تولید میشود؛ اما در صورت افزایش میزان این هورمون در بدن بانوان، باعث افزایش اختلالات گوناگون در زنان میشود. از جمله علائم افزایش تستوسترون در بانوان میتوان به مشکلات دستگاه تولیدمثل زنان، بروز نازایی، تغییرات خلقی و رشد بیشازحد موهای زائد بدن اشاره نمود.
همچنین وجود مقادیر بالای تستوسترون در شکلگیری بیماریهایی نظیر سندرم تخمدان پلیکیستیک نیز نقش بسزایی دارد و از آنجایی که این سندرم یکی از عوامل ناباروری به شمار میرود؛ لذا تشخیص آن به کمک بررسی سطح هورمون تستوسترون، میتواند سلامتی و کیفیت زندگی افراد را بهبود بخشد.
۳.تصویربرداری های تشخیصی
در صورتی که در آزمایش های انجام شده مشکلی مشاهده نشود پزشک برای بررسی های بیشتر، انجام آزمایش های دیگری را برای بررسی اختلالات لوله های رحم و رحم تجویز می کند. چند روش اصلی برای بررسی اختلالات رحمی وجود دارد که عبارتند از :
سونوگرافی
سونوگرافی روشی برای بررسی رحم و تخمدان است که به شناسایی فیبروئید، تومور، انسداد مجاری ادراری و کیست تخمدان کمک می کند. از طریق سونوگرافی، میتوان سندرم تخمدان پلیکیستیک را تشخیص داد.
از آنجایی که در این سندرم، تخمدانهای بزرگ حاوی کیستهای کوچک زیادی وجود دارد و هورمونهای زنانه (از جمله استروژن و پروژسترون) دچار عدم تعادل شده و هورمونهای مردانه (آندوژنها) و همچنین هورمون انسولین افزایش مییابد؛ لذا علائم گوناگونی از قبیل چاقی، آکنه، بینظمی های قاعدگی و رشد موی زائد در افراد مشاهده میشود.
در کنار سونوگرافی، آزمایشهای هورمونی نظیر هورمون FSH، هورمون TSH و پرولاکتین و نیز آزمایش بررسی تعداد فولیکول آنترال (از طریق دستگاه سونوگرافی ترانس واژینال) برای ارزیابی شرایط تخمدان ها مورد استفاده قرار میگیرند.
سونوهیستروگرافی
سونوهیستروگرافی ترانس واژینال، نوعی سونوگرافی است که بوسیله تزریق محلول سالین به داخل رحم انجام می شود. این روش می تواند دید بهتری از رحم در اختیار پزشک قرار دهد. اگر تمایل دارید درباره سونوگرافی های دوران بارداری بیشتر بدانید، اینجا کلیک کنید.
هیستروسالپنگوگرافی
در برخی از بانوان، تمام یا قسمتی از لولههای رحمی بسته است و اسپرم قادر نیست در این شرایط به تخمک برسد. بر اساس تحقیقات به عمل آمده، ۳۰% علل ناباروری بانوان مربوط به اختلالات لولههای رحمی است. بسته بودن لولهها میتواند بر اثر آندومتریوز، عفونت یا چسبندگیهای پس از عمل جراحی رخ داده باشد و یا اینکه بعد از یک حاملگی خارج رحمی، لولههای رحمی بسته شده باشند.
یکی از روشهای ارزیابی شکل دورنی دهانه رحم و لولههای فالوپ یا لولههای رحمی، هیستروسالیپنگوگرام (HSG) نام دارد که برای پیدا کردن انسداد لولههای رحم یا ناهنجاریهای رحمی انجام میشود. در این روش، پزشک با وارد کردن لولهای به دهانه رحم، مقدار کمی مایع حاجب یا رنگ خاصی را به درون رحم تزریق میکند.
رنگ از دهانه رحم وارد لولههای رحم میگردد و پس از تزریق رنگ، تصویربرداری انجام میشود؛ در این صورت اگر انسدادی در لولههای رحم وجود داشته باشد مشخص خواهد شد. در صورت وجود انسداد، پزشک به منظور بررسی عارضههایی نظیر پولیپ آندومتر، تومور فیبروئیدی و ناهنجاریهای ساختاری رحم یا لولههای رحم، انجام هیستروسالپنگوگرافی مجدد را تجویز می کند.
در برخی از موارد افراد دچار عفونت خفیف پس از انجام این روش خواهند شد که به همین علت پزشک، مصرف آنتی بیوتیک را تجویز می کند.
هیستروسکوپی
عمل هیستروسکوپی به منظور شناسایی آندومتریوز، پولیپ، بافت زخم در دستگاه تناسلی، انسداد لوله های رحم و فیبروئید انجام می شود. برخی از این عارضه ها را می توان در حین عمل هیستروسکوپی با برداشتن جای زخم و بافت یا از بین بردن جوش خوردگی بافت آندومتر، برطرف کرد.
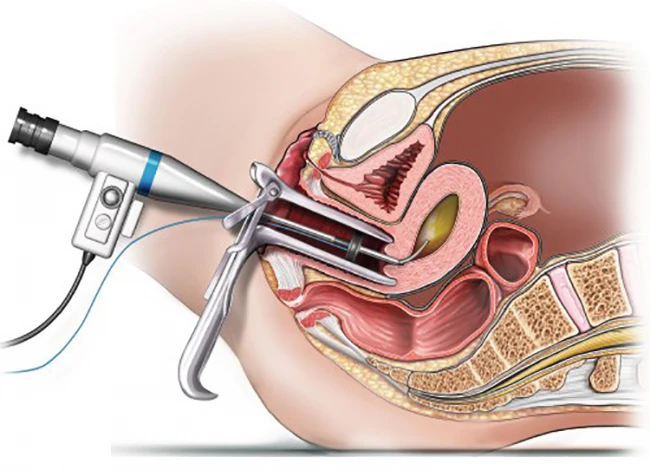
هیستروسکوپی روشی است که نیازی به ایجاد برش ندارد و به راحتی در مطب پزشک انجام می شود. در این روش لوله ای بلند از طریق واژن وارد رحم می شود. این لوله دارای یک منبع نور و دوربین است که به پزشک اجازه بررسی داخل رحم را می دهد. برای انجام این روش، داخل رحم را از محلول سالین یا گاز کربن دی اکسید پر می کنند.
در برخی از موارد افراد پس از انجام هیستروسکوپی دچار عوارض زیر می شوند:
- خونریزی
- عفونت
- واکنش آلرژیک به داروی بی حسی
- درد موقتی شانه به علت باقی ماندن گاز کربن دی اکسید
لاپاراسکوپی
در برخی موارد، جهت ارزیابی علت ناباروی، نیاز به انجام روش لاپاراسکوپی است تا بتوان وضعیت بیرونی رحم، تخمدان و لولههای فالوپ را مشاهده کرد و از وجود عارضه آندومتریوز، چسبندگی یا عدم چسبندگی لولهها، فیبرومها و کیست تخمدان که منجر به نازایی شده، مطلع گردید.
باید دانست روش لاپاراسکوپی در بیمارستان و تحت بیهوشی عمومی صورت میگیرد که در آن، پزشک زیر ناف را یک برش ریز میزند تا به وسیله یک لوله دوربیندار کوچک، درون حفره شکم و اندامهای تولیدمثل را بررسی کند و اگر چسبندگی یا آندومترویوز وجود داشته باشد، همان موقع آن را برطرف نماید. در کل، عمل لاپاراسکوپی در کمتر از ۱ ساعت انجام شده و بسیای از بیماران در طول ۳ الی ۴ ساعت بعد از بیمارستان مرخص میشوند.
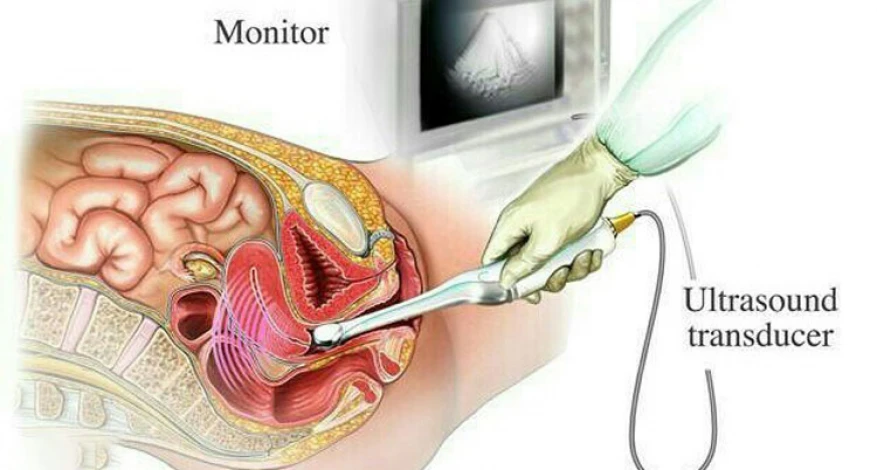
اولتراسوند ترانس واژینال
دستگاه اولتراسوند همچون رادیوگرافی، به عکسبرداری داخلی میپردازد؛ با این تفاوت که این تکنیک از جذب امواج صوتی کمک میگیرد. با اولتراسوند ترانس واژینال میتوان مواردی از قبیل وضعیت ظاهری رحم و تخمدانها، نحوه رشد جنین، فولیکولهای رشدکرده و بالغ، پیگیری سیکلهای ایجادشده توسط داروهای محرک تخمکگذاری و دوز مناسب داروها، تعداد و میزان رشد فولیکولها به ویژه در زمان اهدای تخمک و… را بررسی نمود.
لازم به اشاره است که با پر کردن رحم توسط سرم استریل و انجام سونوگرافی ترانس واژینال میتوان مشکلاتی همچون چسبندگی رحم، حفره رحم، فیبروم و پولیپ را تشخیص داد. ضمناً این روش، درد و عارضهای ندارد و برای انجام آن نیازی به پر بودن مثانه نیست.
۴.آزمایش بررسی ذخیره تخمدان
طی آزمایش ذخیره تخمدانی، توان زن در تولید مثل براساس فاکتورهایی همچون تعداد فولیکولهای باقیمانده و کیفیت و سلامت آنها بررسی میشود. این کار معمولاً توسط اندازهگیری همزمان سطح FSH و استرادیول در روزهای دوم یا سوم قاعدگی صورت میگیرد. باید دانست که در بانوان دارای سطح بالای استروژن، اندازهگیری FSH به تنهایی کافی نیست و از همینرو میزان E2 نیز سنجیده میشود.
برخی از روشهای انجام آزمایش بررسی ذخیره تخمدان به شرح زیر میباشد:
- شمارش فولیکول های آنترال
فولیکول های آنترال، فولیکول هایی هستند که بالغ می شوند اما به فولیکول غالب تبدیل نمی شوند و تنها کیسه ای پر از مایع ایجاد می کنند. تعداد کم فولیکول آنترال شانس باروری را کاهش می دهد.
- سطح هورمون آنتی مولرین
هورمون آنتی مولرین توسط فولیکول های تخمدان ترشح می شود. سطح بالای این هورمون نشان دهنده ذخیره بالای تخمدان است.
- محاسبه حجم تخمدان ها
هرچه حجم تخمدان ها کمتر باشد میزان تخمک های خانم نیز کمتر است.
- آزمایش FSH
اندازه گیری این هورمون در کنار سایر هورمون ها نظیر LH و استرادیول می تواند اطلاعات خوبی درباره عملکرد و ذخیره تخمدان در اختیار پزشک قرار دهد. (این آزمایش در روز سوم قاعدگی انجام می شود.)
- اندازه گیری اینهیبین b
اینهیبین b یک عامل رشد است که در تخمدان تولید می شود و کم بودن آن، نشان از کم بودن تخمک دارد.
سایر آزمایش های مورد استفاده برای تشخیص ناباروری زنان
بررسی مشکلات دستگاه ایمنی بدن
مشکلات دستگاه ایمنی بدن و وجود برخی بیماریهای خودایمنی هم میتواند از علل بروز ناباروری در زنان و حتی مردان باشد. به عنوان مثال، در بدن برخی خانمها آنتیبادیهایی علیه اسپرم مرد ترشح میشود که موجب غیرفعال شدن یا نابودی اسپرمها میگردد و حتی سقط خودبهخود جنین را به دنبال میآورد.
تست ارزیابی تخمک گذاری و کیفیت تخمک ها
برای ارزیابی تخمکها و روند تخمکگذاری در زنان لازم است که آزمایشهای مختلفی صورت گیرد تا علاوه بر تعیین میزان ذخیره تخمدان، مشکلات و اختلالات آن را نیز مشخص سازد. در واقع، مشکلاتی نظیر عدم تخمکگذاری، تخمکگذاری کم یا نامنظم، عادت ماهانه نامنظم یا عدم پریود در بسیاری از خانمها دیده میشود.
ضمناً با افزایش سن، روند رو به نزول کمیت و کیفیت تخمکها نیز آغاز میگردد که اطلاع از هر یک از این تغییرات، کمک زیادی به پزشک برای یافتن علل ناباروری میکند.
طی آزمایش ذخیره تخمدانی، توان زن در تولید مثل براساس فاکتورهایی همچون تعداد فولیکولهای باقیمانده و کیفیت و سلامت آنها بررسی میشود. این کار معمولاً توسط اندازهگیری همزمان سطح FSH و استرادیول در روزهای دوم یا سوم قاعدگی صورت میگیرد. باید دانست که در بانوان دارای سطح بالای استروژن، اندازهگیری FSH به تنهایی کافی نیست و از همینرو میزان E2 نیز سنجیده میشود.
روش مرسوم دیگر، انجام یک سونوگرافی ترانس واژینال است که به خوبی تعداد فولیکولهای موجود را مشخص میکند و پزشک را در تعیین نرمال بودن سطح ذخیره تخمدانی یاری میدهد. همچنین با انجام سونوگرافی معمولی طی روزهای دوم تا چهارم قاعدگی، امکان تشخیص تعداد تخمکهای نابالغ نیز وجود خواهد داشت. بدین ترتیب، کم بودن این تخمکها (کمتر از ۱۰ عدد)، کاهش ذخیره تخمدانی را تأیید میکند.
نمودار دمای پایه بدن یا BBT
با تولید تخمک، هورمون پروژسترون ترشح میشود تا در صورت حاملگی، از جنین حفاظت کند. از آنجایی که این هورمون دمای بدن را بالا میبرد، با اندازهگیری دما در هر صبح، میتوان افزایش دمای زمان تخمکگذاری را تعیین نمود. معمولاً طی نیمه اول سیکل قاعدگی یعنی روزهای ۱ تا ۱۴، دمای بدن زیر ۳۶ درجه سلسیوس تغییر میکند و در روزهای ۱۵ به بعد حدود ۰.۵ الی ۱ درجه افزایش مییابد.
با این افزایش دما در نیمه دوم سیکل قاعدگی میتوان به وقوع تخمکگذاری پی برد. البته لازم به ذکر است که بالا رفتن دما طی روزهای ۱۵ تا پایان قاعدگی باید ادامهدار باشد و کاهش نیابد؛ در غیر این صورت، نمیتوان این افزایش دمای موقت را ناشی از تخمکگذاری دانست.
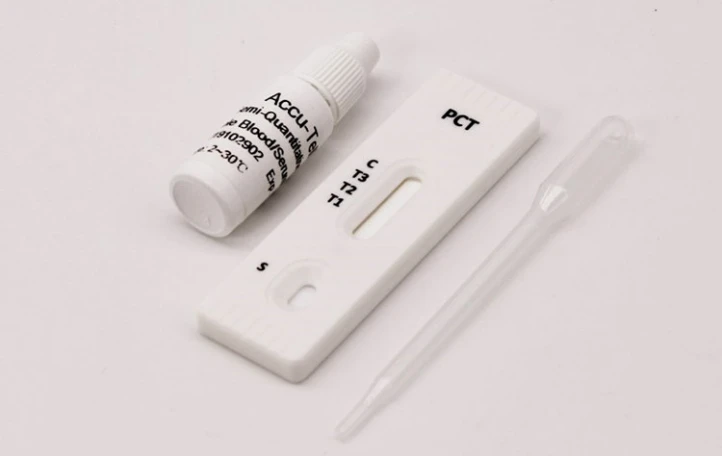
آزمایش بعد از نزدیکی یا pct
این آزمایش به منظور بررسی تحرک اسپرم در مایع مخاطی دهانه رحم و واژن انجام می شود. برای انجام این آزمایش از انجام نزدیکی جنسی تا سه روز قبل از آزمایش و انزال مرد یک روز قبل از آزمایش پرهیز شود. این آزمایش در روز های ۱۱ تا ۱۶ قاعدگی انجام می شود؛ زیرا در این بازه حجم ترشحات دهانه رحم در بیشترین حالت ممکن است.
در این حالت یک تا ۵ ساعت پس از نزدیکی باید برای انجام آزمایش به آزمایشگاه مراجعه شود. در آزمایشگاه با نمونه برداری از ترشحات دهانه رحم و بررسی آن، میزان حضور و تحرک اسپرم را در ترشحات مورد بررسی قرار می دهند. وجود اسپرم های مرده یا کم تحرک می تواند نشان دهنده اقدام سیستم ایمنی بدن زن علیه اسپرم باشد. در این حالت پزشک از روش IUI استفاده می کند. اگر تمایل دارید دربارهی تست بعد از نزدیکی بیشتر بدانید، اینجا کلیک کنید.
آزمایش مواد ترشحی گردن رحم
از آنجایی که دستگاه تناسلی بانوان به خارج از بدن راه دارد؛ لذا جهت جلوگیری از ورود میکروبها به درون رحم، گردن رحم از مواد ترشحی (موکوس) فراوانی برخوردار است تا همانند یک سد محکم علیه ورود میکروبهای خارجی عمل کند.
با این حال، در طول دوره تخمکگذاری میزان مواد ترشحی در گردن رحم کاهش یافته تا اسپرم به راحتی قادر به عبور از آن باشد و بتواند خود را به رحم برساند؛ اما در صورتی که مواد ترشحی رحم کاهش نیابد؛ لذا اسپرمها قادر به عبور از این سد نسیتند و در نتیجه، باروری رخ نخواهد داد.
بدین منظور، بررسی و آزمایش مواد ترشحی گردن رحم یا میزان موکوس دهانه رحم در یافتن علت ناباروری امری مهم قلمداد میشود. باید دانست که این روش در نزدیکی زمان تخمکگذاری به انجام میرسد و با استفاده از یک اسپکولوم واژینال، کمیت و کیفیت موکوس دهانه رحم مورد ارزیابی قرار میگیرد.
ناباروری با علل نامشخص
در ادامه باید خاطرنشان کرد که گاهی ممکن است آزمایشات تشخیص ناباروری زوجین چیزی را نشان ندهد و هر دو سالم تشخیص داده شوند. در اینگونه موارد، چنین زوجهایی معمولاً بعد از 2 سال بچهدار میشوند؛ اما آنانی که باردار نمیشوند میبایست یکسری آزمایشات تکمیلی را پشتسر بگذارند و تحت درمان قرار گیرند.
بررسی سقط های مکرر
طبق آمار، حدود 5 درصد از بانوان دچار عارضه ناراحتکننده سقطهای مکرر میشوند که علاوه بر سندرم تخمدان پلیکیستیک و اختلالات تیروئیدی، عوامل مختلفی در این مشکل دخیل است؛ عواملی نظیر:
- ترومبوفیلیا که با لخته شدن خون در عروق باریک جفت اولیه همراه است و سبب عدم پذیرش جنین توسط مادر میشود.
- بیماریهای خودایمنی که موجب افزایش تولید سلولهای کشنده طبیعی (NK) در مخاط رحم، اشکال در لانهگزینی، حمله به سوی جنین و در نهایت، سقط و حتی شکست IVF میشود. ضمناً یکی از مهمترین دلایل ایمولوژیک در سقط جنین، سندرم آنتیفسفولیپید است که با علائمی همچون ریتم غیرطبیعی قلب جنین، مسمومیت بارداری، زایمان زودرس (قبل از 34 هفته) با افزایش فشار خون و نارسائی جفت و یا با از بین رفتن جنینِ به ظاهر نرمال (پس از 10 هفته بدون علت مشخص) همراه میباشد. جهت بررسی سندرم آنتیفسفولیپید، میبایست آنتیبادی ضد فسفولیپید در بیمار را اندازهگیری نمود و آن را هر 6 هفته یکبار تکرار کرد.
- اختلال در ساختار رحم که میتواند از دسته اختلالات آناتومیک باشد و در صورت وقوع آن، عارضههایی نظیر نارسایی دهانه رحم، رحم دوشاخ، رحم دیوارهدار، فیبروم و چسبندگی رحم به چشم میخورد.
- اختلالات ژنتیکی و کروموزومی که توسط آزمایش تشخیص ژنتیکی پیش از لانهگزینی (PGD) قابل بررسی است. در آزمایش PGD، سلامت جنین (حاصل از IVF) از نظر کروموزومی قبل از ورود به رحم و شروع حاملگی مورد ارزیابی قرار میگیرد و در صورتی که عاری از بیماری ژنتیکی باشد، به رحم مادر منتقل میگردد و بدین ترتیب از بروز سقطهای مکرر جلوگیری به عمل میآید.
همچنین باید دانست که پس از 2 الی 3 بار سقط متوالی، علاوه بر معاینات بالینی و بررسی شرح حال بیمار، میبایست از آزمایشات دیگری نظیر ارزیابی حفره رحم (با تصویربرداری از رحم و لولههای رحمی)، بررسی آنتیبادیهای مؤثر در سقط مکرر، بررسی کروموزوم والدین و بررسی فلوسیتومتری خون (شناسایی سلولهای خونی) نیز استفاده نمود.
بهترین زمان مراجعه به پزشک
بدیهی است که در امر ناباروری زوجین هر دو باید مورد بررسی واقع شوند تا علت اصلی نازایی مشخص گردد؛ اما چون در این مطلب به صورت تخصصی به مسئله ناباروری بانوان پرداخته شده؛ لذا در صورت وجود موارد زیر در آنها، مراجعه به پزشک متخصص الزامی است:
- بانوان بالاتر از ۳۵ سال (در صورت عدم بارداری پس از ۱ سال تلاش)
- بانوان بالاتر از ۴۰ سال (الزام به شروع درمان در اسرع وقت)
- وجود اختلالات رحمی، نارسایی تخمکگذاری، آندومتریوز و سایر عوامل مؤثر بر نازایی
- سابقه قاعدگیهای نامنظم
آیا مراجعه دختران به پزشک زنان پیش از ازدواج ضروری است؟
همه دختران از هنگام بلوغ و شروع سیکل قاعدگی میبایست تحت نظر پزشک متخصص زنان باشند و به صورت سالیانه چکاپ شوند تا بتوانند با بدن خود آگاهانه برخورد کنند. البته در صورت مشاهده علائمی چون ترشحات غیرطبیعی قبل از بلوغ و یا بلوغ زودرس، مراجعه هرچه سریعتر به پزشک الزامی میباشد.
بدیهی است که بانوان باید بعد از گذشت 3 سال از ازدواجشان، هر 6 ماه یکبار تحت نظر پزشک قرار گیرند و هر 3 سال یکبار نیز تست پاپاسمیر انجام دهند و در صورت مشاهده هرگونه مورد مشکوک سریعا به پزشک خود مراجعه کنند.






کاربر
-عالى