چگونه یک آی یو آی موفق داشته باشیم؟
درمان ناباروری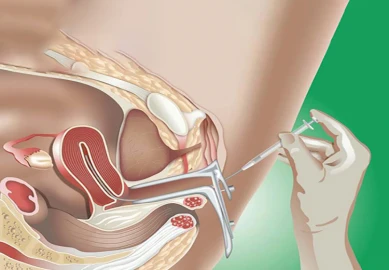
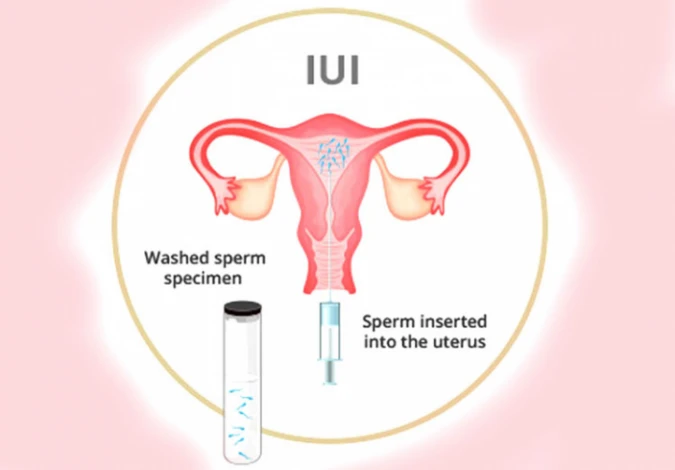
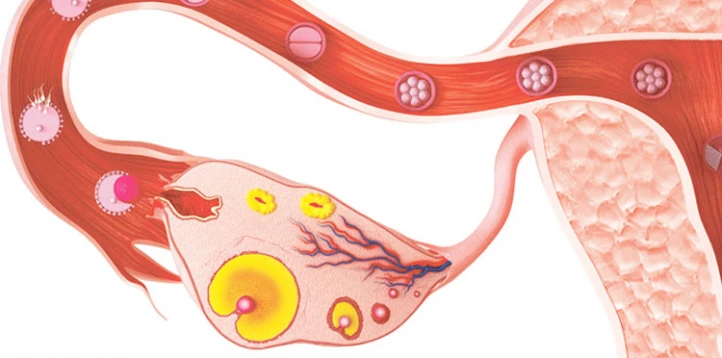
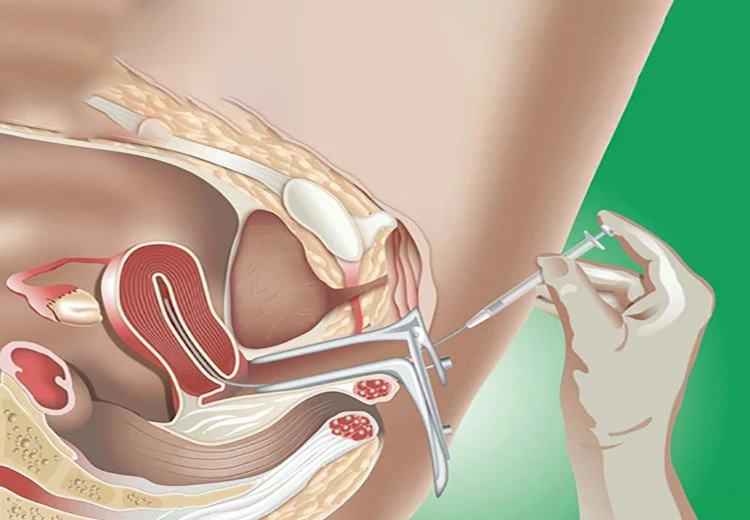
آی یو آی (IUI) یکی از روش های کمک باروری میباشد که به عنوان تلقیح مصنوعی نیز شناخته میشود؛ اغلب در مواردی که ناباروری به علت ضعف حرکت اسپرم رخ میدهد، تجویز میشود و شانس بارداری را افزایش میدهد. تجربه یک آی یو آی موفق، به عوامل مختلفی نظیر سن زوجین و علت ناباروری وابسته است.
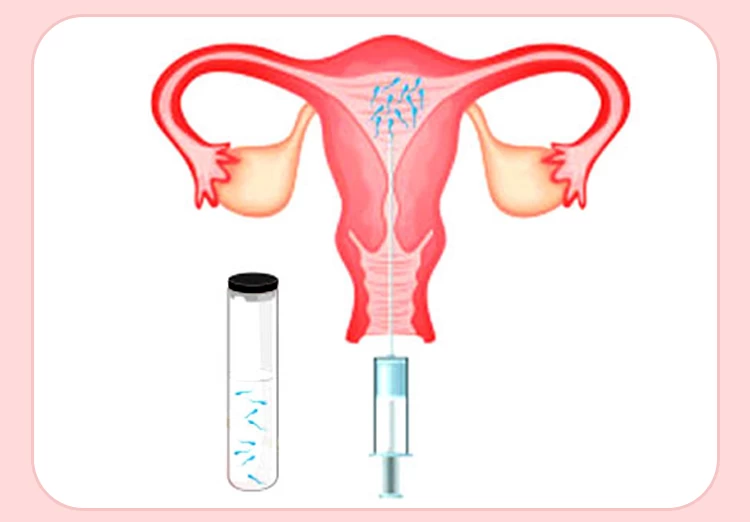
در روش IUI اسپرم فرآوری شده مستقیماً در رحم قرار میگیرد و در مقایسه با درمانهای مشابه مانند لقاح آزمایشگاهی، ارزانتر و کم خطرتر است. بطور کلی، میزان موفقیت آی یو آی حدود ۵ تا ۲۰ درصد میباشد که میتوان با رعایت برخی از راهکارها و مراقبت ها، با انجام این عمل درمانی به بارداری رسید.
در مطلب درمان ناباروری به روش آی یو آی درباره روش انجام و مراقبت های قبل از انجام آن توضیح داده شده است. در این مقاله به معرفی علائم ای یو ای موفق و راه های افزایش موفقیت این عمل میپردازیم.
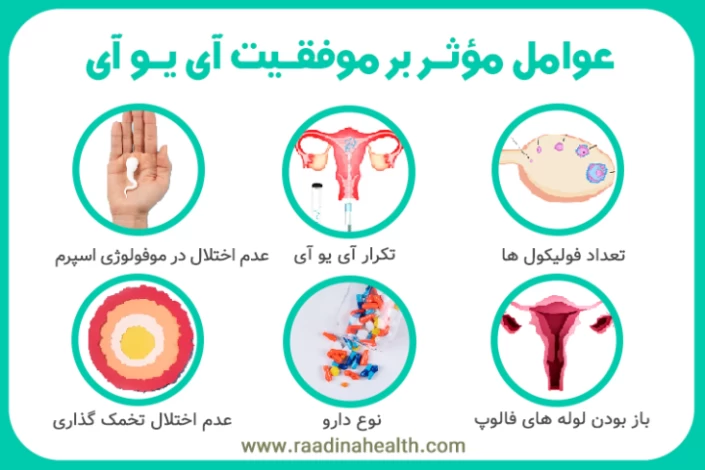
عوامل مؤثر بر موفقیت آی یو آی
عوامل مؤثر بر میزان موفقیت IUI عبارتند از:
- سن زوج
- کلینیک ناباروری
- تعداد فولیکول ها
- تکرار آی یو آی
- عدم اختلال تخمک گذاری
- باز بودن لوله های فالوپ
- عدم اختلال در موفولوژی اسپرم
- نوع دارو
در ادامه این مطلب به بررسی چند نمونه از عواملی که بر آی یو آی موفق اثر گذار هستند، میپردازیم.
بهترین سن برای انجام آی یو آی
از جمله مهمترین عوامل مؤثر در مثبت شدن آی یو آی، سن زوج به ویژه زنان میباشد. به طور کلی با افزایش سن، کیفیت تخمکها کاهش یافته و به تبع آن، احتمال بارداری و تولد فرزند سالم نیز کاهش مییابد. به همین دلیل، در روش آی یو آی نیز سن یک عامل مهم برای موفقیت بارداری به شمار میرود.
مطالعات نشان میدهد که بیشترین میزان موفقیت آی یو آی در سنین بین ۲۰ تا ۳۰ سال میباشد و به باور متخصصان، بهترین سن جهت انجام این روش کمکباروری، سن زیر ۳۵ سال است؛ زیرا در این بازه سنی، شانس آی یو آی موفق در هر سیکل قاعدگی بین ۱۵ الی ۲۰ درصد میباشد.
در ضمن، این شانس موفقیت در خانمهایی با بازه سنی ۳۵ تا ۴۰ سال، به ۱۰ درصد میرسد و در بانوان بالای ۴۰ سال کمتر از ۵ درصد است. از این رو، پزشکان انجام آی یو آی را در سنین بالاتر از ۴۰ سال توصیه نمیکنند. درواقع، به سبب اینکه نرخ موفقیت زایمان با روش آی یو آی، از سن ۴۱ سالگی به بعد با کاهش قابلتوجهی همراه است؛ لذا انتخاب روش IVF بهتر جواب میدهد.

نقش کلینیک درمان ناباروری در تجربه آی یو آی موفق
برخی از مراکز درمان ناباروری با اعلام درصد موفقیت های مختلف، زوج های نابارور را گمراه میکنند. همچنین در این میان بعضی از کلینیک های ناباروری با غربال زوج های نابارور و حذف زوج های دارای مشکلات شدید سعی در افزایش شانس موفقیت باروری مراجعین خود، دارند. بنابراین توصیه میشود زوجین نابارور قبل از اقدام برای درمان درباره کلینیک های ناباروری تحقیقات لازم را به عمل آورند.
تعداد فولیکول ها و آی یو آی موفق
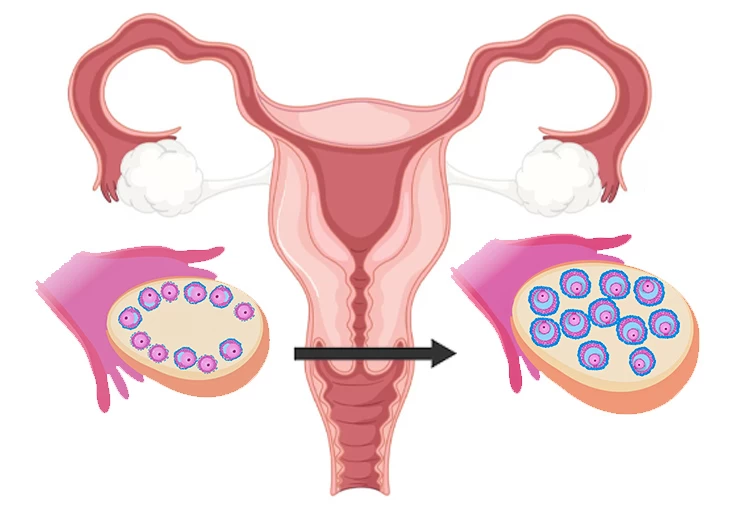
هرچه تعداد فولیکولها در بدن بیشتر شود؛ احتمال لقاح افزایش خواهد یافت. به همین دلیل، داروهایی برای تحریک تخمدانها تجویز میشود تا دستیابی به تخمکهای بیشتر و درنتیجه شانس وقوع مثبت شدن آی یو آی نیز بیشتر گردد.
البته ناگفته نماند که هدف از تجویز دارو برای تحریک تخمکگذاری، چندقلوزایی نیست و خانمهایی که در طول دارو درمانی بیشتر از ۴ فولیکول داشته باشند، مجاز به انجام روش آی یو آی نیستند؛ چراکه رحم زن برای پرورش یک جنین طراحی گشته و پزشکان نیز سعی میکنند تا یک بارداری تکقلویی و بدون خظر به زوجین اهدا نمایند.
تکرار آی یو آی
همانطور که تکرار تلاش برای بارداری به صورت طبیعی بین ۶ ماه تا ۱ سال، احتمال وقوع بارداری را افزایش میدهد؛ روش آی یو آی نیز با تکرار چرخه خود، میتواند شانس موفقیت در بارداری را بیشتر کند. طبق آمار، ۸۸% از عملهای موفق IUI در طول سه دوره و ۹۵% در طول چهار دوره به وقوع میپیوندد.
البته ناگفته نماند که در صورت عدم موفقیت آی یو آی بعد از چهار دوره، انجام سایر روشهای کمکباروری نظیر آی وی اف (IVF)، میکرواینجکشن (ICSI)، عمل لاپاراسکوپی رحم (در صورت تشخیص اندومتریوز نیاز به درمان اندومتریوز است.)، هیستروسکوپی (در صورت مشکوک بودن به پولیپ)، تشخیص ژنتیکی پیش از لانهگزینی (PGD)، میومکتومی (در صورت وجود میوم یا فیبروم)، تحریک اندومتر و... توصیه میگردد.
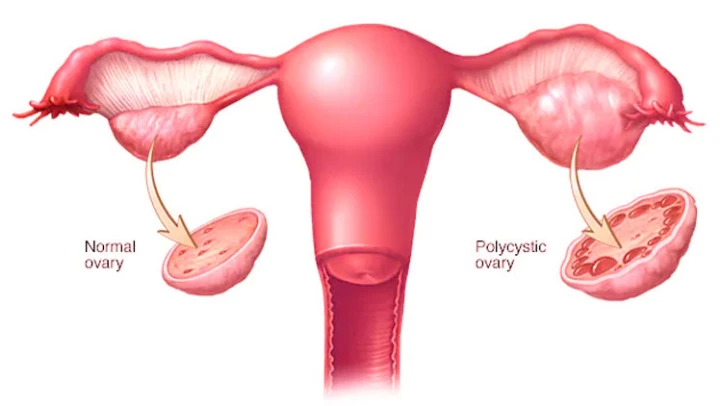
عدم اختلال تخمک گذاری
بیماریهایی نظیر سندرم تخمدان پلیکیستیک (PCOS) و یا تنبلی تخمدان ازجمله شایعترین عوامل اختلال تخمکگذاری محسوب میشود. اینگونه بیماران، تنها در صورت انجام آی یو آی به همراه مصرف داروهایی نظیر کلومیفن، لتروزول و یا گنادوتروپینها قادر به افزایش شانس بارداری هستند.
باز بودن لوله های فالوپ
در صورت انسداد لولههای فالوپ یا لولههای رحمی حتی اگر یکی از لولهها باز باشد، احتمال بارداری وجود دارد؛ اما نرخ بارداری بسته به محل انسداد لوله در افراد مختلف، متغیر است. طبق آمار، شانس بارداری در صورت وجود انسداد در قسمت پروگزیمال (نزدیک به رحم) لوله رحمی تقریباً ۲۱.۸۷% میباشد و در صورت وجود انسداد در محل دیستال لوله رحمی (نزدیکترین قسمت به تخمدان) شانس آی یو آی موفق در حدود ۷.۴% تخمین زده شده است.
عدم اختلال فاکتورهای مردانه
روش آی یو آی، صرفاً یک روش کمککننده و تسهیلکننده بارداری طبیعی است. در این روش، با اینکه اسپرم توسط پزشک دورن رحم قرار میگیرد؛ اما جهت رساندن خودش به تخمک باید قادر به حرکت باشد. به همین دلیل اسپرمهای بیکیفیت و ضعیف، احتمال بارداری به روش IUI را کاهش میدهد؛ از اینرو، به بیماران با کمتر از ۷ میلیون اسپرم متحرک و بیماران دچار اختلال شدید فاکتورهای مردانه، روشهای IVF یا ICSI توصیه میشود.
طبق آمار، در زوجینی با حداقل ۹ میلیون اسپرم (پس از شستشو) احتمال موفقیت بارداری به روش آی یو آی در حدود ۱۶% است؛ اما در بیماران با کمتر از این مقدر اسپرم، شانس بارداری کمتر میباشد.
نوع دارو
از جمله داروهای مورد استفاده در درمان ناباروری میتوان به کلومیفن (کلومید)، لتروزول (با عوارض جانبی کم) و گنادوتروپین اشاره نمود. در این بین، کلومیفن و لتروزول جزو دسته داروهای خوراکی قرار میگیرد و سیگنالهای قویتری جهت تخمکگذاری ارسال میکنند ولی گنادوتروپین، نوعی داروی تزریقی است تا با تأثیر مستقیم خود بر روی تخمدان، فولیکولهای بیشتری را تولید کند.
آی یو آی موفق چه علائمی دارد؟
حدود ۶ الی ۱۲ روز پس از عمل آی یو آی، لانهگزینی جنین داخل رحم رخ میدهد و علائم مثبت بودن آی یو آی نیز گاهی در همان روزهای اول پس از عمل و گاهی تست خون حاملگی طی ۲ هفته بعد از ای یو ای مشخص میگردد؛ البته باید گفت که علائم زودهنگام، معمولاً کاذب هستند و ناشی از مصرف داروهای حاوی پروژسترون و دیگر هورمونها میباشند. این علائم نظیر احساس خستگی، نفخ و حساس شدن سینهها نباید به عنوان نشانههای بارداری لحاظ شود و بررسی قطعی آنها پس از ۲ هفته انجام میگیرد.
شب قبل از IUI چه نکاتی را باید رعایت کنیم؟
شب قبل از IUI، بدن و ذهن شما باید در وضعیت آرام و آماده قرار بگیرد تا شانس موفقیت افزایش یابد. رعایت برخی نکات ساده اما کلیدی، میتواند تأثیر مستقیمی بر شرایط رحم، کیفیت تخمک و آمادگی عمومی بدن داشته باشد. از تغذیهی صحیح گرفته تا مدیریت استرس و خواب کافی، همه این موارد در موفقیت لقاح نقش دارند. در ادامه، مهمترین اقدامات شب قبل از IUI رعایت کنید را مرور میکنیم:
- نوشیدن آب کافی برای بهبود جریان خون در ناحیه لگن
- صرف شام سبک و مقوی (مثلاً پروتئین سبک + سبزیجات پخته یا بخارپز)
- پرهیز از غذاهای چرب، سرخکردنی، تند و نفاخ
- خواب کافی (حداقل ۷ ساعت خواب آرام و عمیق)
- پرهیز از استرس؛ انجام مدیتیشن، تنفس عمیق یا دمنوش آرامبخش
- عدم مصرف الکل، سیگار و کافئین زیاد
- پرهیز از رابطه جنسی، مگر طبق توصیه پزشک
- مصرف داروها یا مکملهای تجویزشده طبق دستور پزشک
اندازه مناسب فولیکول برای بارداری به روش IUI
اندازه فولیکولها، نقش مهمی در قدرت باروری تخمکها دارد. از آنجایی که فولیکولهای زیادی (فولیکول اولیه) در داخل تخمدان وجود دارد؛ لذا نمیتوان آنها را شمرد. از طرفی دیگر، فولیکولی که حاوی تخمک بالغ باشد؛ در مرحله سوم رشد، یک حفره با مایعی به نام «آنتروم» را به خود جذب میکند که به فولیکول حاوی آنتروم، «فولیکول آنترال» گفته میشود.
در یک چرخه طبیعی، یک فولیکول آنترالِ برتر _از نظر اندازه و سرعت رشد_ برای تخمکگذاری انتخاب میشود و باقی فولیکولها جذب بدن میشود. به عبارتی دیگر، تخمکهای بالغ در فولیکولهای بزرگتر یافت میشوند و از طریق سونوگرافی قابل مشاهده و ارزیابی هستند.
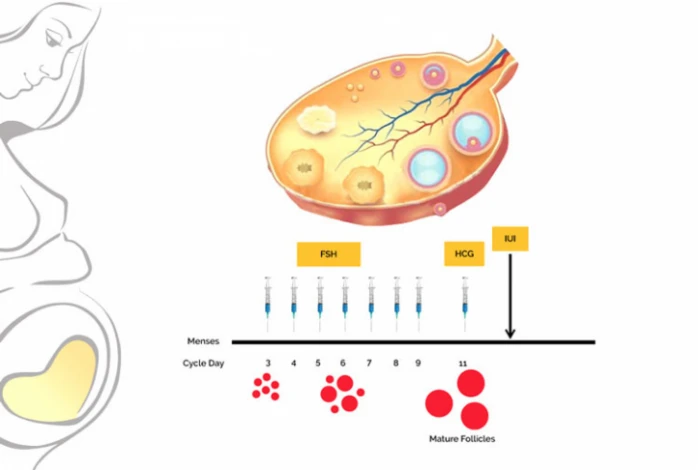
بر اساس منابع، متوسط قطر فولیکولهای بالغ بین دامنه ۱۸ الی ۳۶ میلیمتر است که معمولاً قبل از تخمکگذاری، این اندازه به ۲۲ تا ۲۴ میلیمتر میرسد و به عنوان فولیکول مناسب بارداری شناخته میشود. در روش IUI، هنگامی که فولیکولها به اندازه ۱۸ تا ۲۰ میلیمتر برسد و پوشش رحم حداقل ۷ میلیمتر باشد، هورمون اچ سی جی (HCG) به فرد تزریق میشود تا تخمکهای بالغ از فولیکولها آزاد شود؛ سپس، بعد از گذشت ۳۶ الی ۴۰ ساعت از تزریق دارو، آی یو آی انجام میشود.
باید دانست که ابعاد مناسب فولیکولها درصورت مصرف FSH حدود ۱۷ تا ۱۸ میلیمتر و درصورت مصرف همزمان FSH و LH حدود ۱۶ الی ۱۷ میلیمتر میباشد. به طور کلی، هر فولیکول تا زمان آزادسازی به مقدار ۲ میلیمتر در روز رشد میکند و در هر سیکل قاعدگی نیز دستکم یکی از آنها آزاد میگردد. زمان آزادسازی تخمک در بدن هم به تزریق یا عدم تزریق HCG وابسته است؛ اما به هر حال، گاهی در فولیکولهای ۱۴ تا ۱۵ میلیمتری نیز تخمک بالغ یافت میشود.
به این نکته نیز باید اشاره نمود که بسیاری از پزشکان، نزدیکی پس از عمل آی یو آی را توصیه میکنند تا شانس بارداری افزایش یابد. بدیهی است که در صورت وجود ۲ الی ۳ فولیکول، شانس حاملگی چندقلویی بیشتر خواهد شد.
مناسب ترین زمان انجام ای یو ای
مناسبترین و بهترین زمان برای انجام ای یو ای، ۶ تا ۱۲ ساعت قبل از تخمکگذاری است؛ البته درصورتی که تزریق آمپول HCG نیز حدود ۳۶ الی ۴۸ ساعت پیش از انجام عمل صورت گرفته باشد. بدین ترتیب، شانس باروری تا حد زیادی بالا میرود و درصد آی یو آی موفق نیز افزایش مییابد؛ البته گاهی به علت وجود برخی مشکلات مردانه، انجام این روش درمانی پس از تخمکگذاری نتیجه بهتری میدهد.
برای آی یو آی موفق چه باید کرد؟
درصد موفقیت روش آی یو آی، در همه زوجها یکسان نیست و به عوامل مختلفی بستگی دارد. از دیگر عوامل مؤثر بر آی یو آی مثبت، میتوان موارد زیر را نام برد:
- تکرار دفعات انجام عمل به صورت ماهانه
- پایینتر بودن سن مادر
- مقاربت جنسی بلافاصله پس از آییوآی درصورت عدم لکهبینی و خونریزی
- انتخاب رژیم غذایی سالم و مناسب شامل میوه، سبزیجات، لبنیات و غلات کامل
- نوشیدن آب فراوان
- دریافت پروئین کافی از گوشت بدون چربی و آجیل
- مصرف ویتامینها و مکملهای مناسب تحت نظر پزشک
- داشتن استراحت کافی
- اجتناب از مصرف الکل، دخانیات و حتی کافئین
- دوری از استرس و اضطراب
- مصرف منظم داروهای تجویزشده
- کمک گرفتن از روشهایی نظیر پیادهروی طولانی، یوگا و دوچرخهسواری

میزان درصد موفقیت آی یو آی
تکنیک IUI مانند سایر روشهای کمکباروری (ART)، احتمال موفقیت ۱۰۰ درصد ندارد و در برخی از موارد ممکن است منجر به شکست در بارداری شود. برای تعیین میزان موفقیت آی یو آی باید عواملی مانند سن خانم (مهمترین عامل)، داروهای مصرفی به ویژه داروهای تحریک تخمکگذاری، علت ناباروری، سلامت لولههای رحمی، ذخیره تخمدان و کیفیت اسپرم مرد را در نظر گرفت.
در کمترین حالت، میزان موفقیت IUI بین ۵ تا ۲۰ درصد است که با رعایت نکات پزشکی، بهطور میانگین به ۳۰ درصد میرسد. بااینحال، تکرار آییوآی به میزان ۳ تا ۴ مرتبه، شانس وقوع بارداری را به ۹۰ الی ۹۵ درصد میرساند که شانس بسیار بالایی است. اگرچه پس از IUI مراقبتهای خاصی به جز نکات عمومی مربوط به مراقبتهای بارداری ضروری نیست؛ اما بررسیها نشان داده اقداماتی نظیر دراز کشیدن به مدت ۱۵ دقیقه پس از عمل IUI میتواند شانس موفقیت آن را حدود ۱۰ درصد افزایش دهد.
لازم به ذکر است که در روش IUI مانند بارداری طبیعی، اسپرم برای وقوع لقاح صرفاً در کنار تخمک قرار میگیرد و لزوماً لقاح اتفاق نمیافتد؛ لذا شانس موفقیت آی یو آی در زوجهای فاقد مشکلات اسپرم (از جمله تعداد کم اسپرم یا حرکت نامناسب اسپرمها) بیشتر از افرادی است که به علت این مشکلات دچار ناباروری شدهاند.
همچنین سن بالای ۳۵ سال در زنان و وجود مشکلات فیزیولوژیکی در اندامهای تولید مثل آنها، موجب کاهش میزان درصد موفقیت IUI میشود. باید دانست که در صورت عدم بارداری پس از ۳ الی ۶ بار تکرار آی یو آی، پزشک معمولاً استفاده از روشهای IVF یا ICSI را پیشنهاد میدهد.
علل و علائم شکست IUI
همانطور که ذکر شد، موفقیت IUI به عوامل مختلفی بستگی دارد؛ اما در اینجا به علل و دلایل شکست آی یو آی میپردازیم. برخی از این علل عبارتند از:
- تخمک با کیفیت پایین بهویژه در اثر مشکلات کروموزومی
- اسپرمهای بیکیفیت و ناتوان در بارور کردن تخمک
- سن بالای مادر و کاهش کیفیت تخمک و جنین در اثر آن
- زمانسنجی غلط و عدم اقدام به بارورسازی با اسپرم در مهلت ۱۲ الی ۲۴ ساعته پس از تخمکگذاری
- اختلال، نازکی و ضعف لایه داخلی آندومتر و عدم لانهگزینی
- کمبود پروژسترون به عنوان هورمون ضروری برای حفظ بارداری
- انسداد لولههای فالوپ به علت مشکلات داخلی یا سابقه جراحی
- عدم وقوع لقاح در اثر علل مختلف
از طرفی دیگر، باید دانست که شکست IUI علائم خاصی را به دنبال ندارد و در نهایت منجر به سقط جنین میشود. بنابراین بعد از پشتسرگذاشتن مراحل اولیه بارداری میبایست به ترشحات واژن، بیشتر توجه نمود و هرگونه تغییری را با پزشک متخصص در میان گذاشت. بهطور کلی در صورت شکست IUI در نخستین مرتبه درمان، بهتر است روند آن ۳ تا ۵ دوره دیگر تکرار شود.
گام بعدی پس از شکست IUI
در صورتی که خانمی با ذخیره تخمدانی کم، سن بالای ۳۵ سال داشته باشد و همچنین ۳ الی ۴ مرتبه عمل آییوآی ناموفق را پشت سر گذاشته باشد، میبایست روش دیگری نظیر روش IVF (لقاح آزمایشگاهی) یا روش ICSI (تزریق اسپرم داخل سیتوپلاسمی) را برای درمان ذخیره تخمدان کم و بارداری امتحان کند.
استفاده از این دو تکنیک بهویژه در زمانی که فاکتور ناباروری شدیدی از سوی مرد وجود داشته باشد، شانس وقوع بارداری را به طرز چشمگیری افزایش میدهد. باید توجه کرد که هزینه کمتر یک مرتبه IUI نسبت به IVF، لزوماً به معنای ارزان بودن این روش درمانی نیست؛ بلکه نیاز به تکرار آن (در بسیاری از زوجین) و داروهای مصرفی حین درمان، هزینه این عمل را نیز بالا میبرد. لذا برای تکرار آی یو آی یا انتخاب روش کمکباروری دیگر، باید با پزشک خود مشورت کرد.
چند بار آی یو آی را تکرار کنیم؟
اغلب پزشکان برای افراد زیر ۴۰ سال، ۳ بار تکرار را برای رسیدن به آی یو آی موفق پیشنهاد میکنند. همچنین برای افراد بالای ۴۰ سال به علت کم بودن ذخیره تخمدان، در صورتی که بعد از یکبار IUI بارداری اتفاق نیفتد، استفاده از سایر روش های کمک باروری نظیر IVF پیشنهاد میشود. در مطلب ذخیره تخمدان کم میتوانید درباره علت ذخیره تخمدان کم و روش های درمان آن اطلاعات کافی کسب نمایید.
چه زمانی از IUI های ناموفق گذر کنیم؟
گذر از آی یو آی های ناموفق تصمیمی است که در افراد مختلف، متفاوت است. زوجین میبایست قبل از عبور از این روش کمکباروری، به مسائلی همچون عوارض عاطفی شکست بارداری، هزینه تکرار هر چرخه آییوآی و هزینه انجام سایر روشها مانند آیویاف بعد از IUI توجه نمایند. سپس، در مرحله بعد با پزشک مشورت کنند تا از مزایا و معایب تکرار دفعات آییوآی یا ادامه درمان با IVF اطلاعات کاملی بهدست آورند.
گفته میشود روش IVF میزان موفقیت بالاتری نسبت به آییوآی دارد؛ چراکه در طول روش آیویاف:
- تخمکهای مناسب از تخمدانها خارج میشوند.
- تخمکها در محیط آزمایشگاهی با اسپرم بارور میگردند.
- پس از انجام لقاح، مناسبتترین جنین وارد رحم مادر میشود و باردرای آغاز میگردد.
مقایسه هزینه IUI و IVF
اگر چه هزینه IUI نسبت به روش IVF کمتر است و این فاکتور سبب جذب شدن زوج های نابارور به این روش میشود؛ اما در مقایسه با روش IVF شانس موفقیت آی یو آی کمتر میباشد. در برخی از موارد استفاده از روش IVF به نسبت به صرفه تر میباشد، بخصوص اگر سن زوج بالای ۴۰ سال باشد توصیه میشود فرد بدون اتلاف وقت از روش IVF استفاده کند. ضمناً باید گفت که IUI روش کمتهاجمیتری نسبت به IVF میباشد؛ اما در هر صورت، باید برای انتخاب روش مناسب با متخصص زنان مشورت نمود.
بهترین مراکز درمان ناباروری به روش آی یو آی
برای داشتن یک آی یو آی موفق، انتخاب مرکز ناباروری مناسب یکی از مهم ترین پروسه های درمان آن به شمار میرود. از بهترین مراکز درمان ناباروری در ایران که از نظر ارائه خدمات و امکانات در بالاترین سطح قرار دارند، میتوان به موارد زیر اشاره کرد:
- مرکز فوق تخصص درمان ناباروری مام در تهران
- مرکز فوق تخصصی درمان ناباروری پژوهشگاه رویان در تهران
- مرکز درمان ناباروری و سقط مکرر فوق تخصصی ابن سینا در تهران
- مرکز باروری و ناباروری در اصفهان
- مرکز فوق تخصصی درمان ناباروری نوین مشهد
- کلینیک و انستیتو پژوهشی صارم در تهران
- بیمارستان نیکان در تهران
- بیمارستان تخصصی زنان زایمان و نازائی مادر یزد
برای دریافت هرگونه مشاوره و راهنمایی درباره آی یو آی با ما تماس بگیرید:
سوالات متداول درمورد آی یو آی موفقیت آمیز
آیا امکان دو قلوزایی به روش آی یو آی وجود دارد؟
همانطور که پیشتر اشاره شد، تجویز داروهای محرک تخمدان و تخمکگذاری میتواند موجب رشد چندین فولیکول شود که این امر، سبب آزادسازی بیش از یک تخمک میگردد و احتمال دوقلوزایی یا چندقلویی را فراهم میکند. ازاینرو، توصیه میشود که زوجین در صورت تمایل به انتخاب جنسیت فرزند خود، با پزشک معالج مشورت کنند تا هم جنسیت جنین به روش آییوآی تعیین شود و هم با تجویز داروهای مناسب توسط پزشک، در کنار درمان ناباروری احتمال دوقلوزایی هم کاهش یابد.
آیا آی یو آی با تحرک اسپرم پایین، موفقیت آمیز است؟
تحرک مناسب اسپرم، تنها عامل موفقیت IUI نیست و عواملی نظیر تعداد کافی اسپرمها، وقوع تخمکگذاری باکیفیت در زن و نداشتن مشکلات داخلی _مانند عدم انسداد لولههای رحمی_ در مثبت شدن آی یو آی مؤثر است. از طرفی، اسپرمهای مورد استفاده، پس از شستوشوی مایع منی جدا میشوند و بنابراین سریعترین و باکیفیتترین اسپرمها جهت تزریق انتخاب میگردند. لذا در مردان دارای مشکل سرعت پایین اسپرم نیز شانس خوبی برای بارداری همسر به روش IUI وجود دارد.
دقت تعیین جنسیت جنین در روش آی یو آی چقدر است؟
دقت و شانس موفقیت تعیین جنسیت جنین در روش آی یو آی به خوبی روشهای دیگری نظیر آی وی اف نیست. بااینحال، عوامل مختلفی _نظیر روش مورد استفاده و تبحر تکنسین مربوطه_ روی نتیجه آن اثر میگذارد و دقت کار را تا ۷۰ الی ۸۰ درصد افزایش میدهد.
آی یو آی برای چه کسانی جواب میدهد؟
آی یو آی معمولا برای زوجهایی توصیه میشود که دچار مشکلات خفیف ناباروری مثل اختلال در حرکت اسپرم، مشکلات دهانه رحم یا ناباروری با علت نامشخص هستند. در موارد شدیدتر مثل انسداد لولهها یا ضعف شدید تخمدانها معمولا روشهای پیشرفتهتر مثل IVF پیشنهاد میشود.
درصد موفقیت آی یو آی برای بار اول چقدر است؟
به طور میانگین بین ۱۰ تا ۲۰ درصد احتمال موفقیت در اولین بار وجود دارد. البته سن زن، کیفیت اسپرم و تخمک، و رعایت توصیههای پزشک نقش زیادی در افزایش این شانس دارند.
احتمال بارداری طبیعی بعد از آی یو آی وجود دارد؟
بله. خیلی از خانمها بعد از انجام آی یو آی و تحریک تخمکگذاری، حتی بدون تکرار روش، به صورت طبیعی باردار میشوند. درواقع آی یو آی میتواند شانس باروری را در سیکلهای بعدی هم افزایش دهد.
آیا آی یو آی بار دوم جواب میدهد؟
بله، خیلی از زوجها در بار دوم یا سوم نتیجه میگیرند. درواقع پزشکان معمولا توصیه میکنند که آی یو آی را تا سه بار تکرار کنید، چون شانس موفقیت در دفعات بعدی همچنان بالاست.



 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل





کاربر
-مطالب عالی بودند واقعا ممنونم
کاربر
-ممنون بابت اطلاعات جامع و روانی ک ارائه دادین..
کاربر
-سلام،کاش مراکزدرمانی خوب برای ای یو ای روهم معرفی می کردید
کاربر
-سلام ممنون از اطلاعات کافیتون
کاربر
-تشکر.عالی بود
کاربر
-سلام.کسی از ای یو ای نتیجه گرفته برای بار اول؟
کاربر
-بله من
کاربر
-سلام وقتی آی یو آی کردید تخمدانها و زیر دلت درد میکرد ؟
کاربر
-ای یو ای اولم منفی شد الان بار دومو انجام دادم
کاربر
-سلام من iui انجام دادم می خواهم. بار دوم انجام بدم برام دعا کنید که نتیجه بگیرم
حبیب ابراهیمی
-سلام دوست عزیز
امیدواریم که عمل ای یو ای شما موفقیت امیز باشد.
کاربر
-امپول hhc زدنش چطوریه خیلی درد داره؟؟؟
کاربر
-سلام باراولم میخام آی یو آی کنم برام دعا کنید تو رو خدا
کاربر
-من میخواھم آی یو آی کنم
کاربر
-سلام منم میخوام برای تعیین جنسیت ای یو ای انجام بدم کسی انجام داده؟
کاربر
-سلام من بار اول انجام دادم برا تعیین جنسیت منفی شد بار دوم هم انجام دادم منفی شد
کاربر
-سلام من بار دومه انجام دادم برام دعا کنید بگیره هفته ی اینده مشخص میشه
کاربر
-انشالله
کاربر
-سپاس فراوان از اطلاعات بسیار مفیدتان
کاربر
-من برای اولین بار فردا میرم برای آی یو آی خیلی استرس دارم ،کسی میدونه درد داره یانه چجوریه کسی جواب گرفته بار اول
کاربر
-سلام شما نتیجه گرفتی از آی یو آی
کاربر
-سلام.اگر بعد از ای یو ای شیاف استفاده نکنیم چه اتفاقی می افتد؟؟
فاطمه وجهی
-دوست عزیز سلام
استفاده از شیاف (معمولاً پروژسترون) بعد از IUI اغلب برای حمایت از لانهگزینی جنین و حفظ بارداری تجویز میشود، زیرا پروژسترون به تقویت دیواره رحم کمک میکند. اگر شیاف طبق دستور پزشک استفاده نشود، ممکن هست
باعث نازک شدن دیواره رحم شود که شانس لانهگزینی جنین را کاهش میدهد.
و یا تعادل هورمونی لازم برای حفظ بارداری را مختل کند.
کاربر
-سلام.بابت مطالب کامل و پرمحتوایی که گذاشتید بسیار متشکرم.خداقوت🌺
کاربر
-من میخوام IUI برای اولین بار انجام بدم و متاسفانه امیکرون گرفتم. آیا روی انجام IUI اثر میزاره؟ امکان داره کنسل کنن؟ باید بگم به مرکز که امیکرون گرفتم؟
کارشناس رادینا سلامت
-با سلام. ویروس روی سلامت تخمدان و رحم تاثیر گذار نیست.