میزان نرمال مورفولوژی اسپرم و تاثیر آن در باروری
ناباروری مردان
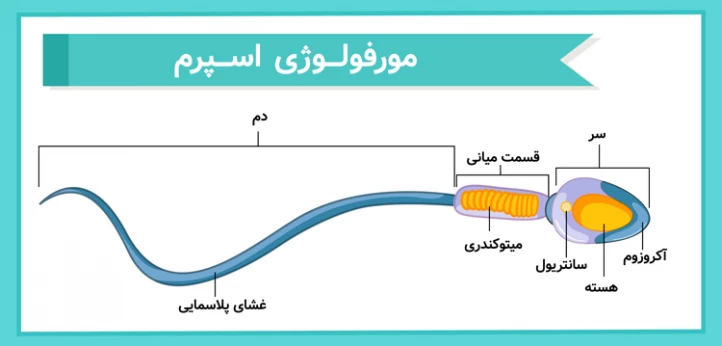
ل سر اسپرم و اندازه آن بر حرکت اسپرم اثر میگذارد و در نفوذ آن به سطح خارجی تخمک و انجام لقاح بسیار تأثیرگذار است؛ به همین دلیل، مبحثی به نام مورفولوژی اسپرم (morphology) وجود دارد که به اهمیت این دو مورد مهم میپردازد.
به طور طبیعی، اسپرم دارای یک دم سالم و یک سر بیضیشکل با یک کلاهک میباشد. به گزارش سازمان بهداشت جهانی، جهت تحقق یک بارداری سالم، حداقل 4% کل اسپرمها میبایست از مورفولوژی طبیعی برخوردار باشند؛ چراکه بدشکل بودن اسپرم، فنری بودن دم و یا دوسر بودن آن میتواند در افزایش احتمال نقایص جنینی دخیل باشد.
باید دانست که طبیعی یا غیرطبیعی بودن مورفولوژی اسپرم (abnormal morphology)، توسط تست آنالیز مایع منی مشخص میشود. البته عوامل دیگری نظیر حجم مایع منی، تعداد کل اسپرم، تحرک و غلظت اسپرم نیز در آنالیز منی مورد بررسی قرار میگیرند.
معنی abnormal morphology در آزمایش اسپرم چیست؟
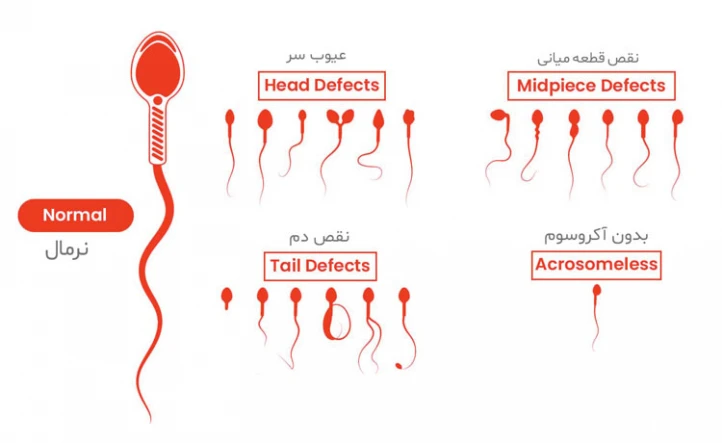
اسپرمهای طبیعی دارای سر بیضی شکل با دم بلند هستند اما اسپرم های غیر طبیعی abnormal morphology دارای نقایص سر یا دم مانند سر بزرگ یا بدشکل یا دم کج هستند. این نقایص ممکن است بر توانایی اسپرم برای رسیدن و نفوذ به تخمک تأثیر بگذارد. با این حال، داشتن درصد زیادی از اسپرم بد شکل غیر معمول نیست. بهطور معمول، تنها حدود 4٪ تا 10٪ از اسپرم در نمونه مایع منی طبیعی است.
هر مردی، دارای درصدهای متفاوتی از اسپرمهایی با شکل غیرطبیعی (abnormal morphology) است. در صورتی که تعداد اسپرمها با این ویژگی از حدی عبور کند، وضعیتی به نام teratozoospermia به وجود میآید که میتواند در کاهش توانایی فرد برای بارور کردن تخمک مؤثر باشد.
عوامل زیادی از جمله افزایش دمای بیضه، قرار گرفتن در معرض مواد شیمیایی و سمی، عفونت اسپرم، مشکلات ژنتیکی و... وجود دارد که میتواند منجر به بروز این مشکل شود.
عوامل تعیین کننده اسپرم سالم
به طور کلی سلامت اسپرم و قدرت باروری آن به عوامل زیر بستگی دارد:
- کیفیت: در صورتی که بیشتر از 4% از اسپرمها از مورفولوژی طبیعی برخوردار باشند؛ قدرت باروری افزایش مییابد. در مقابل، اسپرمهای دارای دم حلقهای یا فرفری و سر بسیار بزرگ یا بسیار کوچک، توان باروری را کاهش میدهند.
- کمیت: وجود بیش از 39 میلیون اسپرم در مایع انزالشده به معنی وجود قدرت باروری مرد است.
- تحرک: اگر بیش از 40% اسپرمها دارای قدرت حرکت باشند و بتواند خود را به تخمک برسانند، قدرت باروری وجود خواهد داشت.
- سن: افزایش سن با کاهش تحرک اسپرم و کاهش تولید اسپرم رابطه مستقیم دارد و حتی در صورت وقوع بارداری در خانمهایی با همسران بالای 50 سال، خطر سقط جنین بیشتر میشود. همچنین بارداری در سنین بالا میتواند در بروز عارضههایی نظیر اوتیسم، اختلال شناختی و نقایص مادرزادی جنین نیز دخیل باشد.
ارزیابی مورفولوژی غیرطبیعی اسپرم و تأثیر آن بر باروری
اسپرمهای سالم سر بیضیشکل و دم بلند دارند. وقتی اسپرمها وضعیت مورفولوژی غیرطبیعی داشته باشند، در سر یا دم آنها نقص وجود دارد. برای مثال سر خیلی بزرگ یا بدشکل، یا دم کج و پیچخورده دیده میشود. این نواقص شانس رسیدن اسپرم به تخمک و نفوذ در آن را کاهش میدهد.
در نمونههای مایع منی طبیعی، تنها حدود ۴ تا ۱۰ درصد از اسپرمها شکل نرمال دارند؛ در نتیجه وجود درصدی از اسپرمهای بدشکل غیرمعمول نیست. با این وجود، اگر درصد اسپرمهای غیرطبیعی از حدی بیشتر شود، وضعیت تراتوزواسپرمی نامیده میشود که شانس باروری را پایین میاورد.
کنترل عوامل تاثیرگذار در افزایش اسپرمهای با مورفولوژی غیرطبیعی همراه با مشاوره و درمانهای تخصصی، در بهبود کیفیت مورفولوژی اسپرم و ارتقای شانس باروری اهمیت زیادی دارد.

تفسیر نتایج مورفولوژی اسپرم
نتایج آزمایش مورفولوژی اسپرم بر پایه معیار دقیق کروگر در تعیین توان باروری به قرار زیر است:
- مورفولوژی اسپرم بیشتر از 14 درصد= اسپرم طبیعی با توان باروری زیاد
- مورفولوژی اسپرم بین بازه 10 الی 14درصد= اسپرم با توان باروری خوب
- مورفولوژی اسپرم بین بازه 5 الی 10درصد= اسپرم با توان باروری متوسط
- مورفولوژی اسپرم کمتر از 5 درصد= اسپرم با توان باروری ضعیف
برای دریافت هرگونه مشاوره و راهنمایی درباره با ما تماس بگیرید:
مهمترین عوامل ایجاد بدشکلی در اسپرم و راههای کنترل آن
شکل غیرطبیعی اسپرم یا همان مورفولوژی غیرطبیعی بر قدرت باروری مردان تأثیر دارد. عوامل مختلفی در ایجاد این وضعیت نقش دارند، از جمله:
- دلایل ژنتیکی یا ارثی: برخی از اختلالات در شکلگیری اسپرم زمینه ژنتیکی داشته و قابل درمان نیست.
- افزایش دمای بیضهها: پوشیدن لباس تنگ، استفاده از سونا یا قرار گرفتن طولانیمدت در گرمای زیاد بر روی شکل اسپرمها اثر منفی میگذارد.
- تماس با مواد شیمیایی و سمی: قرار گرفتن در معرض آلودگیهای محیطی، فلزات سنگین یا سموم شغلی کیفیت اسپرم را تحت تأثیر قرار میدهد.
- تراتوزواسپرمی: شرایطی است که درصد بالایی از اسپرمها شکل غیرطبیعی دارند و ممکن است نیاز به بررسی و درمان تخصصی داشته باشد.
- در حالی که دلایل ژنتیکی قابل درمان نیستند، بسیاری از عوامل دیگر را میتوان با اصلاح سبک زندگی مانند تغذیه مناسب، کاهش استرس، ترک دخانیات و پرهیز از گرمای زیاد، تا حد زیادی کنترل نمود.
تراتواسپرمی (تغییرات ساختاری اسپرم) از مهم ترین علل ناباروری مردان
به نوعی ناهنجاری که منجر به تولید اسپرمهای با شکل غیرعادی میشود، تراتواسپرمی و یا تراتوزواسپرمی (Teratospermia) میگویند. تراتواسپرمی به منظور بررسی نوع نقص اسپرم به کار میرود. در این عارضه ممکن است نقص در شکلِ بدنه، سر یا دم اسپرم و یا ترکیبی از آنها، رخ داده باشد. عارضه تراتواسپرمی بر اساس شدت آن به سه دسته تقسیم میشود:
- تراتواسپرمی خفیف؛ شامل مقدار اسپرمهای با شکل سالم در بازه 10 تا 14 درصد
- تراتواسپرمی متوسط؛ شامل مقدار اسپرمهای با شکل سالم در بازه 5 تا 9 درصد
- تراتواسپرمی شدید؛ شامل مقدار اسپرم های با شکل سالم کمتر از 5 درصد
باید افزود که عارضه تراتواسپرمی میتواند در نوع قابل بازگشت و یا غیرقابلبازگشت اختلال ایجاد کند.
عوامل تأثیرگذار در بروز تراتواسپرمی قابل بازگشت
برخی از عواملی که موجب بروز تراتواسپرمی قابل بازگشت یا قابل درمان میشود به شرح زیر است:
- سبک زندگی: پارامترهایی مانند تعداد، تحرک و شکل اسپرمها، بر روی کیفیت اسپرم اثر میگذارد. همچنین مصرف دخانیات، پوشیدن لباس زیر تنگ، قرار دادن لپتاپ روی رانها و رانندگی طولانیمدت نیز در بروز عارضه تراتواسپرمی نقش دارد.
- دارو: تنظیم تولید منی در بدن متأثر از هورمونهایی نظیر LH،FSH ، اینهیبین (Inhibin) و تستوسترون میباشد. بدیهی است که تغییر سطح هر یک از این هورمونها (به دلیل مصرف برخی داروها) موجب کاهش تولید منی شده و بدشکلی اسپرم و درنتیجه، عارضه تراتواسپرمی را به دنبال دارد.
- عفونت مجرای انتقال منی: گاهی وجود ویروس و عفونتهای باکتریایی (نظیر کلامیدیا و سوزاک) در مسیر دستگاه تناسلی سبب ایجاد ناهنجاریهای اسپرمی، التهاب و انسداد مجرای انتقال منی میشود.
موارد موثر در ایجاد تراتواسپرمی غیرقابل درمان
برخی از عواملی که موجب بروز تراتواسپرمی غیرقابل بازگشت یا غیرقابل درمان میشود به شرح زیر است:
- ناهنجاری های ژنتیکی: معمولاً در صورتی که علت بروز تراتواسپرمی شناسایی نشود، علت آن را به ناهنجاریهای ژنتیکی نسبت میدهد که راه درمانی ندارد.
- شیمی درمانی و رادیوتراپی: برخی از روشهای درمان سرطان نظیر شیمیدرمانی و رادیوتراپی با تغییر سلولهای بنیادی و تغییر در مقدار تولید منی سبب بروز تراتواسپرمی و اختلالات جدی دیگری میشود که غیرقابل درمان است.
- بیماری های بیضه: برخی از بیماریهای بیضوی نظیر واریکوسل و ضربدیدن بیضه در کودکی و نیز بیماریهایی نظیر مننژیت و دیابت شیرین، روی مورفولوژی اسپرم اثر میگذارد و تراتواسپرمی غیرقابل بازگشتی را ایجاد میکند.
راهکارهای درمان مورفولوژی غیرطبیعی اسپرم
ابتدا 4 الی 6 هفته بعد از تست آنالیز منی، یک آنالیز دیگر از مایع منی انجام میگردد و در صورت باقی بودن ناهنجاری، آزمایشهای تکمیلی انجام میشود. البته ناگفته نماند که افراد دارای اسپرم با مورفولوژی غیرطبیعی و افراد دارای میزان کم اسپرم هنوز توانایی پدرشدن را دارند؛ اما ممکن است این پروسه در حدود یک سال یا بیشتر، به طول انجامد. ازجمله راههای درمان مورفولوژی غیرطبیعی اسپرم میتوان به موارد زیر اشاره نمود:
- منجمدکردن اسپرم در سنین جوانی جهت استفاده در آینده با سنین بالاتر
- حفظ تعادل دمای بیضهها با عدم پوشیدن لباسهای زیر تنگ
- اجتناب از سونا و جکوزی و عدم استفاده از وان حمام با آب ۴۰ درجه یا بالاتر
- خودداری از قرارگرفتن در معرض مواد شیمیایی، فلزات سنگین و سموم کشاورزی
- کاهش وزن و انجام ورزشهای سبک و آرام و مستمر
- در پیش گرفتن تغذیه مناسب با کاهش مصرف لبنیات پرجرب و فرآوردههای گوشتی
- پرهیز از استعمال دخانیات و مصرف الکل به سبب تأثیر مخرب سیگار بر DNA اسپرم و کاهش تعداد آن
- مصرف مکملهای ویتامینه یا داروهای هورمونی به تجویز پزشک
- افزایش مصرف ماهی و سایر غذاهای دریایی
- افزایش مصرف مواد حاوی ویتامینهای C و E
- محدود کردن زمان دوچرخهسواری (رکاب زدن در حدود 30 دقیقه)
- عدم استفاده از روانکنندهها به سبب اختلال در تحرک اسپرم
- پرهیز از مصرف برخی داروهای استروئیدهای آنابولیک و آنتیبیوتیکها

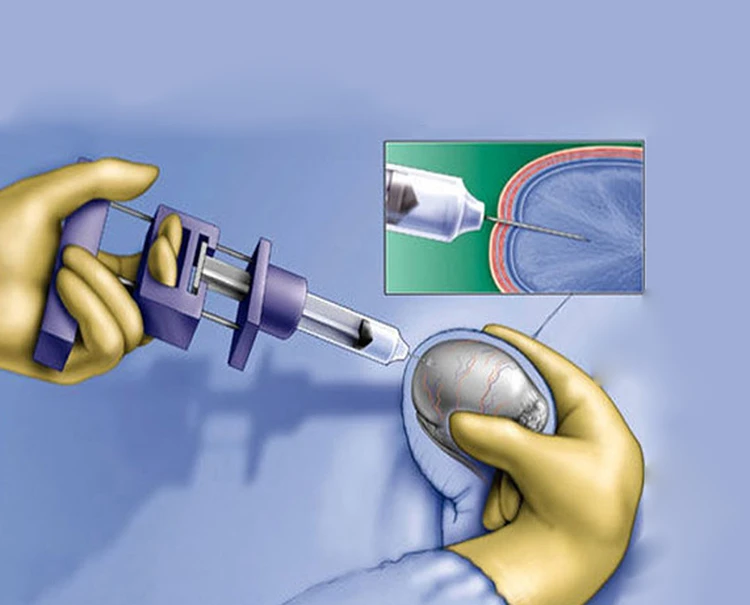
عمل IVF در صورت کوچک بودن سر اسپرم
در مواردی که سر اسپرم کوچک است، استفاده از روش IVF جهت بارداری، پیشنهاد میشود؛ اما باید دانست که احتمال بارداری پس از این روش به صورت صددرصدی نیست. به علاوه، در صورت وجود اسپرمهای بدون سر (فاقد محتوای ژنتیکی) یا دارای آکروزوم (acrosome) کوچک یا فاقد آکروزوم (لازم برای نفوذ به تخمک)، میتوان از روش آی وی اف استفاد کرد.
چه زمانی باید به پزشک مراجعه نمود؟
در صورت تغییر سبک زندگی و پرهیز از انجام عوامل دخیل در بروز نقص در مورفولوژی اسپرم، شانس بارداری افزایش مییابد؛ اما چنانچه پس از گذشت یکسال، تلاش برای بارداری بی نتیجه ماند، میبایست به پزشک متخصص زنان و زایمان مراجعه نمود و در این مورد از وی کمک خواست.
سؤالات متداول
اگر اسپرم با شکل غیر عادی میتواند تخمک را بارور کند، پس چرا مورفولوژی اسپرم مهم است؟
بله، صحیح است که افراد با اسپرمهای غیرعادی هم میتوانند فرزنددار شوند؛ اما میزان ناباروری در افراد با اسپرمهای غیرطبیعی خیلی بیشتر مشاهده میشود و هنوز هم مشخص نشده که چرا شکل اسپرم مهم است.
آیا وجود بیش از حد لکوسیت در منی نشانه تراتواسپرمی است؟
وجود لکوسیت (Leukocyte) یا چرک بیشازحد در مایع منی میتواند نشانه عفونت مجرای انتقال منی باشد و مصرف آنتیبیوتیک به دستور پزشک الزامی است؛ چراکه این عفونت در صورت عدم درمان، میتواند اثر منفی بر تولید منی بگذارد و منجر به تراتواسپرمی شود.
آیا الزاما تمام اسپرمهای ضعیف دارای مورفولوژی غیرعادی هستند؟
عارضه تراتواسپرمی یا اسپرم با مورفولوژی غیرطبیعی، بر اسپرمهای زنده و مرده تأثیرگذار است و حتی گاهی با اسپرمهای بیحرکت اشتباه گرفته میشود؛ لذا انجام آزمایشات در تعیین زنده بودن یا نبودن آنها ضروری میباشد.
آیا عامل ایجاد تراتواسپرمی و کم تحرکی اسپرم یکسان است؟
بله، در اکثر موارد عامل ایجاد این دو عارضه یکسان است؛ به گونهای که در جواب تست آنالیز منی، هر دو حالت اسپرم تغییر میکند و به عنوان عرضه آستونتراتواسپرمی شناخته میشود.
شکل اسپرم سالم چگونه است؟
اسپرم سالم باید دارای سر بیضی و صاف، گردن باریک و دُم بلند و مستقیم باشد. این ساختار طبیعی به حرکت درست اسپرم و رسیدن به تخمک برای لقاح کمک میکند.
معنی abnormal در پزشکی چیست؟
عبارت abnormal در پزشکی به معنی "غیرطبیعی" است و برای شرایط یا نتایجی به کار میرود که با وضعیت استاندارد یا نرمال بدن تفاوت دارد.
منظور از head defects در آزمایش اسپرم چیست؟
نقصهای سر اسپرم (head defects) شامل تغییر شکل سر مانند کشیده بودن، گرد بودن بیشازحد یا داشتن دو سر است. این ناهنجاریها میتوانند توانایی اسپرم در نفوذ به تخمک و باروری را کاهش دهند.

 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل










کاربر
-سلام و خسته نباشید همسرم تعداد اسپرم هاش 100 هزار تاست مورفولوژی یک درصد داره چقدر امکان داره بتونم به صورت طبیعی باردار بشم؟ بعد از چه بازه زمانی باید برای روش های کمک باروری اقدام بکنم؟
فاطمه وجهی
-دوست عزیز سلام
با توجه به تفاوت رنج ازمایشگاهی در هر ازمایشگاه باید برگه ازمایش شما چک شود
فاطمه وجهی
-دوست عزیز سلام
با توجه به تفاوت رنج ازمایشگاهی در هر ازمایشگاه باید برگه ازمایش شما چک شود
کاربر
-با مورفولوژی ۱درصد امکان بارداری طبیعی هس؟سوال دوم اینکه از کجا بفهمم موفولوژی پایین بخاطر ژنتیک یا عوامل موثر بوده!!؟؟؟
فاطمه وجهی
-دوست عزیز سلام
آحتمال بارداری طبیعی با این میزان مورفولوژی پایین هست
برای مشخص شدن عامل ژنتیکی نیز باید ازمایش DFI اسپرم انجام شود
کاربر
-باسلام مورفو لوژی شوهر من صفر هست و امکان دارد ژنتیکی باشه ایا امکان بچه دار شدن با ivfوجود داره. ممنون
فاطمه وجهی
-دوست عزیز سلام
بله امکان وجود مشکل ژنتیک هم هست
باید ازمایشات تکمیلی مثل dfi اسپرم انجام شده و تحت بررسی پزشک ارولوژ قرار بگیره
کاربر
-سلام با مورفولوژی صفر و هورمون و تحرک مناسب و نبودن مشکل ژنتیک آیا امکان بارداری طبیعی وجود دارد؟
فاطمه وجهی
-سلام وقت شما بخیر
اگر مورفولوژی صفر است؛ در مرحله بعد بهتر است که تست هورمونی بدهید تا مطمئن شوید مشکل از هورمون هاست یا خیر
در مرحله بعد عمل بافت برداری از بیضه پیشنهاد می شود تا مشخص شود در بافت بیضه اسپرم سالم وجود دارد یا خیر.
کاربر
-سلام با مورفولوژی صفر و هورمون و تحرک مناسب و نبودن مشکل ژنتیک آیا امکان بارداری طبیعی وجود دارد؟
فاطمه وجهی
-سلام وقت شما بخیر
اگر مورفولوژی صفر است؛ در مرحله بعد بهتر است که تست هورمونی بدهید تا مطمئن شوید مشکل از هورمون هاست یا خیر
در مرحله بعد عمل بافت برداری از بیضه پیشنهاد می شود تا مشخص شود در بافت بیضه اسپرم سالم وجود دارد یا خیر.