روش آی یو آی (IUI) چیست و چه مراحلی دارد؟
درمان ناباروری
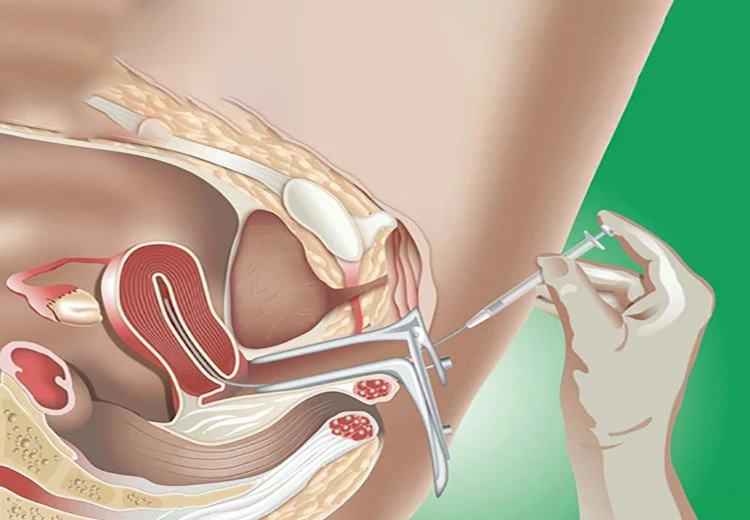
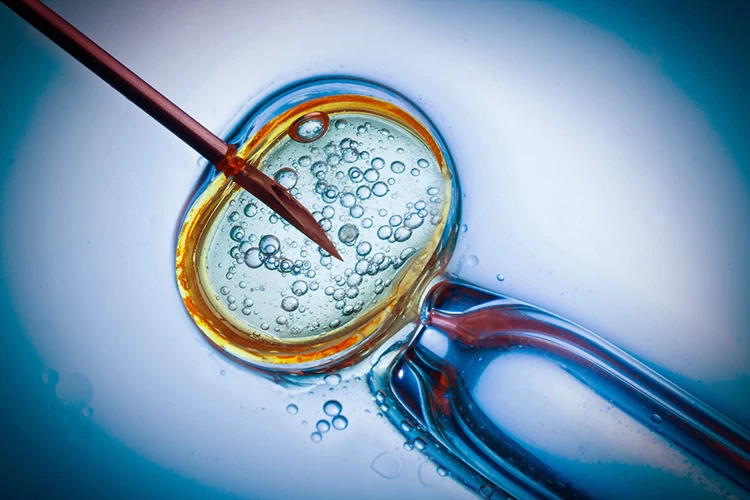
پس از اینکه اقدامات اولیه در بارداری طبیعی با شکست مواجه میشود، یکی از اولین راهکارهایی که معمولا برای درمان به زوج های نابارور پیشنهاد میگردد، روش آی یو آی (Intrauterine insemination) یا تلقیح اسپرم به داخل رحم میباشد.
در طی فرایند بارداری به روش IUI نمونه اسپرم های همسر و یا اسپرم اهدایی، شسته شده و موارد با کیفیت جدا سازی میشوند. پس از استفاده از داروهای مربوط به تحریک تخمک گذاری، در زمان آزاد شدن تخمک، نمونه اسپرم ها توسط یک لوله باریک به داخل رحم تزریق میگردد. از مزایای درمان ناباروری به روش آی یو آی در مقایسه با آی وی اف، میتوان به هزینه پایین تر و کم تهاجمی بودن آن اشاره کرد.
آی یو آی برای چه کسانی انجام میشود؟
اغلب در مورد زنانی که در بافت رحم آن ها مشکلاتی وجود دارد و یا دارای ترشحات غیر عادی هستند و همچنین در مردان دارای تعداد اندک و کیفیت پایین اسپرم، این روش پیشنهاد میشود. در برخی موارد افراد کاندید IUI دچار اختلالاتی در گردن و دهانه رحم هستند که در عکس های رنگی قابل تشخیص است.
البته گاهی پزشک برای افرادی که دچار مشکل آنتی بادی ضد اسپرم یا درد شدید در هنگام مقاربت هستند و یا تست PCT آن ها نتیجه مطلوبی نداشته نیز این روش را پیشنهاد میدهد. لازم به ذکر است در تست PCT میزان نفوذ اسپرم به داخل رحم مورد بررسی قرار میگیرد.

به علاوه، بر آن در شرایط زیر نیز استفاده از عمل IUI به عنوان روشی برای درمان ناباروری توصیه میشود:
- حجم کم اسپرم و مایع منی در مردان
- وجود آنتی بادی ضد اسپرم در مایع منی
- کم تحرکی اسپرم ها
- اختلالات تخمک گذاری و وجود ترشحات خطرناک در رحم
- وجود ترشحات کشنده اسپرم در دهانه رحم یا ناکافی بودن مخاط دهانه رحم
- اختلال نعوظ و انزال در مردان
- وجود نقص در آلت تناسلی
- ناباروری در اثر علل نامشخص
- استفاده از اسپرم اهدایی
- داشتن آندومترویز خفیف یا متوسط
البته این روش برای زنانی با مشکلات و اختلالات شدید لوله های فالوپ، توقف تخمکگذاری یا بروز یائسگی، عفونت لگن و آندومتریوز متوسط و شدید، کاربردی نخواهد بود. ضمناً IUI بیشتر برای درمان ناباروری با علل ناشناخته به کار میرود و برای زنان بالای ۴۰ سال چندان مؤثر نیست.
نحوه انجام روش آی یو آی
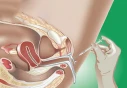
به منظور انجام آییوآی، ابتدا فرد میبایست به پشت بر روی میز معاینه دراز بکشد؛ سپس پزشک توسط یک اسپکولوم که وارد واژن نموده، دهانه رحم را باز نگه میدارد و به کمک یک لوله انعطافپذیر، بلند و نازک به نام کاتتر، اسپرم را وارد لولههای فالوپ میکند. پس از تزریق اسپرم، کاتتر و اسپکولوم از بدن خارج میشود و به فرد توصیه میشود که به مدت 10 الی 15 دقیقه دراز بکشد تا احتمال بارداری افزایش یابد. البته در بین زمان استراحت پس از تزریق، بهتر است همسر فرد در کنارش باشد تا از نظر عاطفی وی را حمایت نماید.
مراحل آی یو آی چیست؟
درمان ناباروری به روش IUI نیازمند تخمک گذاری، حداقل یک لوله رحمی باز و همچنین مایع منی حاوی اسپرم های سالم میباشد. هر بار سیکل آی یو آی یک دوره نام دارد؛ دوره ای که از اولین روز قاعدگی آغاز میشود و تا زمان تخمک گذاری، تلقیح و انجام تست بارداری _حدود دو هفته بعد از تلقیح_ ادامه مییابد.
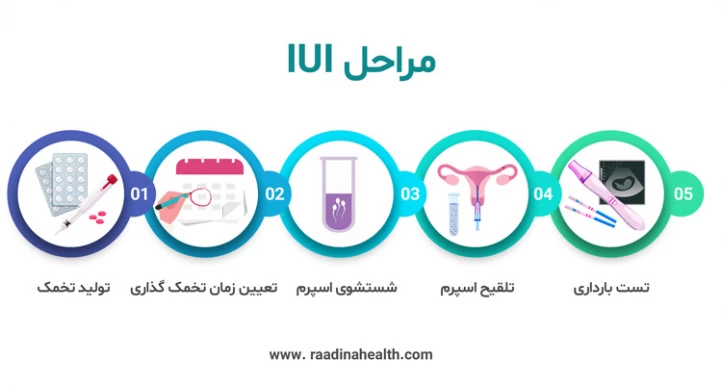
مراحل اصلی انجام آی یو آی به روش زیر است:
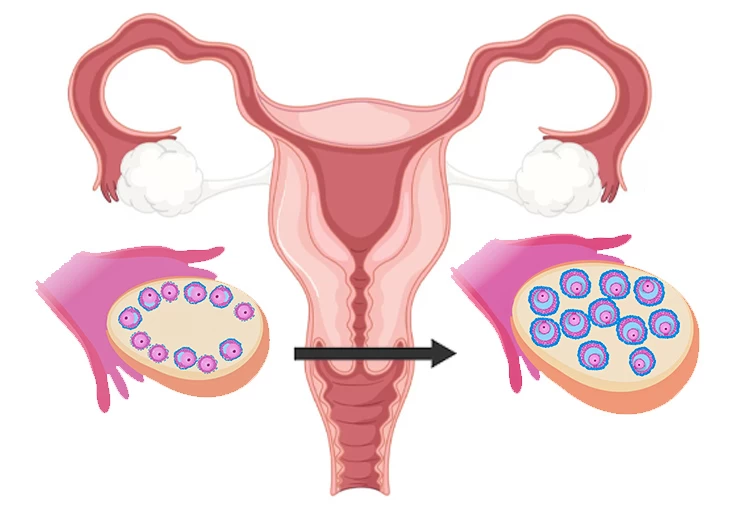
- تولید تخمک: به طور معمول، تخمدان زنان در هر ماه یک تخمک آزاد میکند. پزشک حین پروسه آی یو آی و در صورت نیاز، داروهای تحریک تخمک گذاری را به منظور رها شدن بیش از یک تخمک تجویز مینماید. با این حال، در برخی موارد نیز مراحل آی یو آی بدون تجویز داروهای تحریک تخمک گذاری به پیش میرود. اگر برای انجام این پروسه از تحریک تخمدان استفاده شود، شانس موفقیت ای یو ای به شدت افزایش مییابد؛ چرا که در تحریک تخمدان با استفاده از دارو، تعداد تخمک های بیشتری رها مییابد.
- تعیین زمان تخمک گذاری: از آنجایی که تزریق اسپرم به داخل رحم باید هنگام تخمک گذاری انجام شود؛ لذا زمان تخمک گذاری توسط خود پزشک تعیین میگردد. در برخی از موارد، پزشک به منظور آزاد شدن تخمک در یک زمان مشخص، آمپول HCG را تزریق میکند. معمولاً رها شدن تخمک ۳۶ ساعت پس از تزریق HCG انجام میشود و پزشک در فاصله ۲۴ تا ۴۸ ساعت پس از تزریق، عمل IUI را انجام میدهد که این بازه، بهترین زمان انجام آییوآی به شمار میرود. از طرفی دیگر، گاهی میتوان با استفاده از کیتهای پیشبینی تخمکگذاری به کمک ادرار، در منزل بر نشانههای تخمکگذاری نظارت داشت. گفته میشود که این کیتها افزایش و انتشار هورمون LH را در بدن تشخیص میدهند. همچنین پزشک میتواند به کمک روش تصویربرداری (سونوگرافی ترانس واژینال) از تخمدانها و بررسی رشد تخمک، بر زمان تخمکگذاری نظارت داشته باشد.
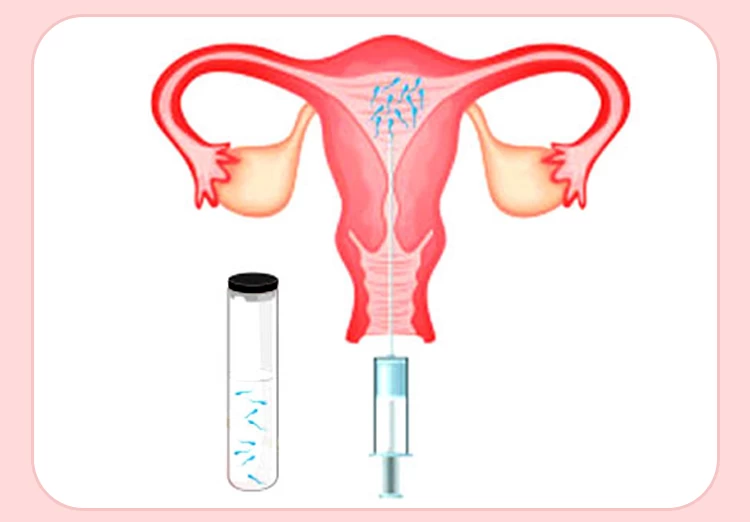
- شستشوی اسپرم: در روز عمل آی یو آی، یک نمونه مایع منی از مرد گرفته میشود؛ اما به دلیل اینکه ممکن است عناصر غیراسپرم موجود در مایع منی در بدن زن واکنشی خاص ایجاد کند؛ لذا نمونه گرفتهشده ابتدا شسته میشود. پس از شستشوی این نمونه در محیط آزمایشگاه، اسپرمهای فعال، متحرک و دارای کیفیت خوب جدا میگردند تا احتمال بارداری سالم افزایش یابد.
- تلقیح اسپرم: پزشک، نمونه اسپرم شست و شو داده شده را توسط کاتتر _یک لوله باریک و بلند_ از طریق دهانه رحم به رحم منتقل میکند. این عمل تنها چند دقیقه به طول میانجامد و در اکثر موارد بدون درد است.
- تست بارداری: دو هفته پس از تلقیح اسپرم به داخل رحم، میتوان تست بارداری را انجام داد.
مطلب آزمایش اسپرم اطلاعات خوبی را درباره شرایط اسپرم مناسب به شما خواهد داد.
احتمال بارداری با آی یو آی چقدر است؟
در مواردی که علت ناباروری به حرکت اسپرم مرد برمیگردد، بارداری به روش آی یو آی نسبت به بارداری به روش طبیعی شانس بیشتری دارد. همچنین در مورد زوجهایی با علت ناباروری نامشخص، اغلب میزان موفقیت روش IUI بیشتر از مصرف دارو به تنهایی میباشد. البته میزان موفقیت این تکنینک رابطه مستقیمی با سن زوج و علت ناباروری آن ها دارد.
تحقیقات نشان داده میزان موفقیت IUI بدون مصرف داروهای تحریک تخمدان حدود ۴ تا ۵ درصد و با استفاده از داروهای تحریک تخمدان حدود ۱۵ درصد میباشد. پس از انجام سه یا چهار دوره IUI ناموفق، پزشک از سایر روش های کمک باروری نظیر IVF استفاده میکند. برای کسب اطلاعات بیشتر در مورد مراحل انجام آی وی اف اینجا کلیک کنید.
لازم به ذکر است مصرف دخانیات، استفاده از نوشیدنی های حاوی کافئین نظیر قهوه و چای و نوشیدن الکل از علت منفی شدن ای یو ای به شمار میرود. عواملی همانند اصلاح رژیم غذایی و کاهش وزن، انتخاب پزشک و کلینیک ناباروری مجهز میتواند شانس بارداری با استفاده از روش های کمک باروری نظیر IUI را افزایش دهد.
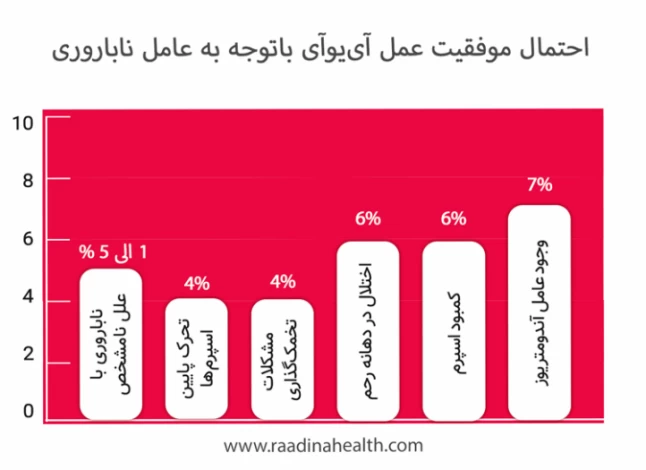
در سایر موارد نیز احتمال موفقیت عمل آییوآی باتوجه به عامل ناباروری، بهصورت زیر است:
- ناباروری با علل نامشخص: ۱% الی ۵% موفقیت
- استنوسپرمی یا تحرک پایین اسپرمها: ۴% موفقیت
- آنولاسیون یا مشکلات تخمکگذاری: ۴% موفقیت
- اختلال در گردن (دهانه) رحم: ۶% موفقیت
- الیگواسپرمی یا کمبود اسپرم: ۶% موفقیت
- وجود عامل آندومتریوز: ۷% موفقیت
انواع روشهای آی یو آی
چرخه درمان ناباروری به روش IUI، براساس علت ناباروری و نوع روش مورداستفاده مشخص میگردد. انواع روشهای آی یو آی عبارتند از:
انجام IUI با Clomid یا Letrozole
درصورت انجام آییوآی همزمان با چرخه درمانی Clomid یا Letrozole، زن با شروع قاعدگی تست خون میدهد و گاهی جهت اطمینان از نداشتن کیست، سونوگرافی تجویز میشود. همچنین فرد باید برخی داروهای خوراکی را تجویز نماید و در نهایت با کنترل دوره پریودی، IUI قبل از تخمکگذاری به انجام میرسد.
انجام IUI با گنادوتروپینها
با آغاز قاعدگی زن، تست خون و سونوگرافی اولیه انجام میشود و تزریق داروهای باروری گنادوتروپین آغاز میگردد. سپس هر چند روز یکبار باید آزمایش خون را برای اندازهگیری سطح LH،E2 (استرادیول) و پروژسترون و همچنین سونوگرافی واژینال را برای اطلاع از تشکیل فولیکولها انجام داد. با بررسی میزان هورمونها و تعداد و اندازه فولیکولها، دوز داروها تنظیم میشود و سپس با بلوغ یافتن چند فولیکول، انجام IUI آغاز میگردد.
قبل از عمل آی یو آی چه باید کرد؟
پیش از انجام عمل IUI، پزشک با بررسی شرایط رحم و فولیکول های موجود در تخمدان ها، بهترین زمان برای تزریق هورمون گونادوتروفین و انجام عمل آی یو آی را تعیین میکند. البته ممکن است رها شدن تخمک به صورت طبیعی صورت پذیرد و نیازی به تزریق هورمون گونادوتروفین نباشد. به علاوه آن باید اقداماتی به منظور کسب آمادگی و فراهم آوردن شرایط اولیه صورت گیرد که شامل موارد زیر میشود:
- انجام معاینات، آزمایش های روتین، آزمایش های هورمونی و عکس برداری از رحم به منظور حصول اطمینان از باز بودن لوله های فالوپ
- انجام سونوگرافی در روز دوم یا سوم قاعدگی برای بررسی وضعیت تخمدان ها و رحم
- مصرف دارو در صورت تجویز پزشک جهت بهبود تخمک گذاری
- انجام سونوگرافی در روزهای مختلف پس از مصرف دارو با هدف بررسی وضعیت فولیکول های تخمدان
- تزریق HCG در زمان رسیدن فولیکول ها به اندازه ۱۸ یا بیشتر به منظور آزاد سازی تخمک
- دریافت اسپرم از مرد، به کمک نمونهگیری از مایع منی وی در آزمایشگاه و سپس جداسازی اسپرمها
- شستشوی مایع منی و تلقیح آن به داخل رحم در حدود ۳۶ الی ۴۰ ساعت پس از تخمکگذاری یا تزریق هورمون، طی فرایندی آسان و بدون درد

دریافت اسپرم از مرد، به کمک نمونهگیری از مایع منی وی در آزمایشگاه انجام میشود و سپس جهت جداسازی اسپرم ها، این نمونه مورد شستوشو قرار میگیرد و در حدود ۳۶ الی ۴۰ ساعت پس از تخمکگذاری یا تزریق هورمون، اسپرم به داخل رحم تزریق میگردد که فرایندی آسان و بدون درد میباشد.
اغلب پزشکان توصیه میکنند که ۷۲ ساعت قبل از انجام IUI باید از انجام نزدیکی خودداری شود. البته اگر علت انجام IUI تعداد اسپرم کم باشد بهتر است بین انزال آخر و نمونه گیری از اسپرم برای انجام IUI نیز ۴۸ ساعت فاصله وجود داشته باشد و در صورتی که اسپرم همسر از نظر تعداد و کیفیت مناسب باشد، نزدیکی تا ۲۴ ساعت قبل از عمل آی یو آی بلامانع است.
شب قبل از IUI چه بخوریم تا عمل موفقیت آمیزی داشته باشیم؟
قبل از انجام آییوآی، میتوان با رعایت یکسری نکات شانس بارداری موفق را افزایش داد. به طور مثال، رعایت یک رژیم غذایی مناسب و حاوی غلات کامل، میوه و سبزیجات و مصرف روزانه دو وعده لبنیات در روزهای نزدیک به آییوآی توصیه میشود. همچنین نوشیدن مقدار زیاد آب و مصرف مولتیویتامینهای حاوی اسیدفولیک به تجویز پزشک نیز شانس موفقیت IUI را بالا میبرد.
از طرفی دیگر، دوری از استرس، پرهیز از انجام فعالیتهای شدید یا ورزشهای پرتحرک نظیر دویدن و ایروبیک میتواند اثر بسزایی در کارایی مناسب دیواره رحم و لانهگزینی صحیح داشته باشد. ضمناً انجام تمرینات یوگا و پیادهروی قبل از عمل آییوآی بدن را آرام میکند تا یک بارداری موفق به وقوع بپیوندد.
تعداد فولیکول مناسب برای آی یو آی
یک خانم بطور طبیعی در طول ماه با آزاد شدن فقط یک تخمک قابلیت باروری دارد. در پروسه IUI نیز وجود تنها یک فولیکول سالم با کیفیت مناسب در کنار وجود اسپرم با تعداد، شکل و حرکت مناسب، میتواند سبب موفقیت و بارداری شود. اندازه فولیکول مناسب و بالغ برای انجام IUI حدود ۱۸ تا ۲۴ میلی متر است؛ البته درصورت مصرف FSH، اندازه فولیکول بین ۱۷ تا ۱۸ میلیمتر و درصورت مصرف همزمان LH و FSH نیز این مقدار بین ۱۶ تا ۱۷ میلیمتر در نظر گرفته میشود. لازم به ذکر است که در برخی موارد، فولیکولهای ۱۴ تا ۱۵ میلیمتری نیز تخمکهای طبیعی و مناسبی را در بر دارند.
حاملگی بعد از آی یو آی
پس از انجام آی یو آی باید حدود ۲ هفته صبر کرد و سپس تست حاملگی را به کمک کیت های خانگی و آزمایش خون انجام داد؛ زیرا آزمایش زودهنگام ممکن است که منجربه نتیجه منفی کاذب یا مثبت کاذب گردد. منظور از نتیجه منفی کاذب، سطح غیرقابل اندازهگیری هورمونهای بارداری با وجود حاملگی است و نتیجه مثبت کاذب هم به تشخیص سطح بالای HCG با وجود عدم حاملگی اشاره دارد. با این حال آزمایش خون نتیجهی مطمئن تری را در اختیار میگذارد.
مراقبت های بعد از ای یو ای
بیمار چند دقیقه بعد از تلقیح اسپرم به داخل رحم، مرخص میشود و نیازی به استراحت مطلق ندارد. همچنین فرد میتواند فعالیت های عادی روزانه خود را از سر گیرد؛ اما باید از انجام فعالیت های سنگین بدنی و استرس و اضطراب پرهیز نماید.
اغلب دو هفته پس از عمل آی یو آی، تست هورمون BHCG یا همان تست بارداری انجام میشود. تست BHCG از آن جهت اهمیت دارد که افزایش این هورمون، نخستین نشانه بارداری محسوب میگردد.

مزایای انجام روش IUI
بر طبق منابع، بهکارگیری روش IUI منجر به بهبود و درمان علل بسیاری از ناباروریها میشود؛ ازجمله:
- درمان ناباروی در زنان مبتلا به اندومتریوز
- درمان ناباروری مرتبط با مشکل دهانه رحم
- درمان ناباروری مرتبط با سندرم تخمدان پلیکیستیک
- درمان ناباروری مرتبط با اختلال تخمدان یا تخمکگذاری نامنظم
- درمان ناباروری با علت ناشناخته
به این نکته نیز باید اشاره نمود که در صورت باردار نشدن با انجام یک بار روش IUI، درمانهای مشابه به مدت 3 تا 6 ماه جهت افزایش احتمال حاملگی مورد استفاده قرار میگیرد.
عوارض عمل آی یو آی
البته استفاده از داروهای تحریک تخمدان خالی از اشکال نیست. ممکن است فرد با مصرف داروهای تحریک تخمدان دچار سندروم تحریک بیش از حد تخمدان (OHSS) شود. این عارضه سبب بزرگ شدن تخمدان، درد شدید، تجمع مایع در فضای شکمی، نفخ و بزرگی شکم میشود. در برخی موارد، فرد دردی شبیه تست پاپ اسمیر را احساس میکند و با عبور کاتتر از دهانه رحم، مشکلاتی نظیر لکهبینی، خونریزی خفیف و درد شکمی را تجربه مینماید؛ البته بروز زخم و آسیب حین عبور کاتتر نادر است و بیشتر دردهای شکمیناشی از تخمکگذاری میباشد. گاهی این عوارض به حدی شدید است که پزشک دستور توقف سیکل IUI را میدهد و انتقال اسپرم را به سیکل بعدی موکول میکند.
در مواردی دیگر و درصورت آلوده بودن اسپرم تلقیحی، احتمال بروز عفونتهای منتقله از راه جنسی (STDs) وجود دارد. همچنین گاهی شستوشوی اسپرمها به درستی صورت نمیگیرد و در اثر انتقال پروستاگلاندین (انقباضکننده عضلانی) موجود در مایع سمینال (مایع منی)، فرد دچار درد شکمی، انقباضات شدید رحمی و حتی بیهوشی و کلاپسی رحمی میگردد. در چنین شرایطی، مصرف مسکنهای گروه NSAIDs نظیر ایبوپروفن مجاز نیست و صرفاً باید از مسکنهای حاوی استامینوفن برای تسکین درد استفاده کرد. بهعلاوه، گاهی انتقال میکروبهای خارجی ازطریق کاتتر به درون رحم باعث انتقال عفونت میشود که میبایست با مانیتورینگ صحیح و منظم، خطر آن را به حداقل رساند.

از معایب اصلی داروهای تحریک تخمدان در عمل IUI باید به افزایش ریسک چندقلوزایی و درنتیجه افزایش احتمال بارداری پرخطر اشاره کرد. احتمال بارداری دوقلو با مصرف کلومیفن سیترات حدود ۱۰ درصد و با مصرف گنادوتروپینها نزدیک به ۳۰ درصد است که این دسته از داروها، خطر بروز شکل خفیفی از سندرم OHSS را تا حدی افزایش میدهد. در سندرم تحریک بیشازحد تخمدان با بزرگ شدن تخمدانها، مایع درون آنها به شکم نشت میکند که در اغلب مواقع به سرعت برطرف میگردد.
به هرحال عیب بزرگ داروهای کمکباروری این است که بعضی مواقع برای فرد عوارضی به همراه دارند و باید توجه کرد که این عوارض به هیچ عنوان صفر نمیشوند. همچنین باید دانست گاهی درمان به روش آییوآی یک فرایند وقتگیر است و باتوجه به اهمیت کیفیت اسپرم، ممکن است که زوجین نیازمند دریافت اسپرم اهدایی شوند.
راه های افزایش موفقیت آی یو آی
میزان موفقیت آییوآی به عوامل مختلفی بستگی دارد؛ اما با انجام برخی اقدامات و مراقبتها میتوان شانس موفقیت این روش را افزایش داد؛ ازجمله:
- کاهش مصرف کافئین
- رژیم غذایی سرشار از آنتیاکسیدان و مصرف مولتیویتامین در مردان
- تعادل وزن بهویژه در مردان
- اجتناب از استرس برای جلوگیری از اختلال و آسیب به اسپرمها
- عدم قرارگیری مرد در معرض فلزات سنگین، مواد شیمیایی و حشرهکشها
- اجتناب از استحمام مردان با آب داغ یا پوشیدن لباس تنگ و فشار به بیضهها
- مشورت با پزشک درخصوص مصرف هر نوع آنتیبیوتیک
- رابطه جنسی ۴۸ ساعت بعد از IUI به شرط عدم خونریزی و لکهبینی پس از عمل
- اجتناب از شنا کردن بعد از آییوآی درصورت استفاده از داروهای شیافمانند
- آغاز مصرف مکملهای بارداری بهویژه ویتامینها ۲۴ ساعت پس از IUI
- در پیش گرفتن رژیم غذایی مناسب
- تمرینات ورزشی منظم
- اجتناب زن از مصرف سیگار، الکل و مواد مخدر
مقایسه آی وی اف و آی یو آی
در درمان ناباروری به روش IUI اسپرم های تهیه شده از مایع منی مرد به داخل رحم زن تزریق میشود که این کار، احتمال لقاح اسپرم و تخمک را درون رحم افزایش میدهد. اما در لقاح آزمایشگاهی یا IVF، پزشک تخمک بالغ را از تخمدان خارج میکند و با اسپرم مرد در محیط آزمایشگاه لقاح میدهد. سپس جنین حاصل، برای ادامه بارداری به روش طبیعی به رحم زن انتقال مییابد. البته باید توجه داشت که روش آی وی اف در مقایسه با روش IUI درصد موفقیت بیشتری دارد؛ در حالی که IUI، روشی کم تهاجمی و البته کم هزینه تر نسبت به آی وی اف محسوب میگردد.

کدام پزشک یا کلینیک را برای درمان ناباروری انتخاب کنم؟
در صورتی که انجام اقدامات اولیه و مصرف دارو برای باروری فرد تأثیرگذار نباشد، پزشک متخصص زنان و زایمان، زوج را به مراکز و پزشکان درمان نازایی ارجاع میدهد. گاهی این مراکز با اعلام درصدهای مختلف میزان موفقیت خود، مراجعین را گمراه میکنند. برخی از مراکز با غربال زوج های نابارور و حذف زوج ها با مشکلات خاص و همچنین با انتقال چهار یا پنج جنین به رحم، سعی در افزایش دادن شانس موفقیت بارداری در میان مراجعین خود دارند؛ در صورتی که در هر بار انتقال، ۲ یا ۳ جنین استانداردترین حالت میباشد. بنابراین توصیه میشود در مورد انتخاب کلینیک درمان ناباروری دقت زیادی شود.
در میان مراکز درمان ناباروری مختلف، پژوهشکده علوم تولید مثل یزد به عنوان اولین مرکز درمان ناباروری در کشور و همچنین به عنوان قطب درمان ناباروری در ایران و منطقه میباشد که با بهره مندی از تجهیزات پیشرفته و پزشکان حاذق و متبحر نظیر پروفسور عباس افلاطونیان، دکتر راضیه دهقانی فیروزآبادی، دکتر لاله دهقان مروست و دکتر مریم افتخار، سالانه امید فرزنددار شدن را در دل زوج های نابارور زیادی روشن کرده است. این مرکز علاوه بر دارا بودن تجهیزات پیشرفته، استفاده از تکنیک های روز دنیا و پزشکان نامی، کمترین هزینه درمان ناباروری در کل کشور را برای زوجین در نظر گرفته است.
برای رزرو نوبت بهترین مراکز درمان ناباروری کلیک کنید.
هزینه های درمان ناباروری به روش آی یو آی چقدر است؟
در اغلب موارد درمان ناباروری پروسه هزینه بری است. هزینه های درمان ناباروری شامل هزینه آزمایشات، داروها و اقدامات پزشکی است. البته این هزینه به عواملی نظیر روش مورد استفاده، مقدار داروی مورد نیاز و محل زندگی زوج بستگی دارد. از طرفی هیچ یک از روش های کمک باروری، تضمین کننده بارداری نیستند. از این رو این امکان وجود دارد که تمامی هزینه ها منجر به نتیجه نشود و نیاز به تکرار بخشی از پروسه یا تمام مراحل درمان باشد. البته تکرار روش های درمانی شانس موفقیت را به شدت افزایش میدهد. بنابراین شکست در اولین سیکل درمان، نباید سبب دلسردی زوج های نابارور شود.
در حال حاضر، اغلب بیمه های درمانی، درمان های ناباروری را پوشش نمیدهند. همچنین لازم به ذکر است که هزینه درمان ناباروری در کلینیک های مختلف متفاوت میباشد؛ به همین علت توصیه میشود تا افراد قبل از شروع پروسه درمان ناباروری، اطلاعات کافی در مورد هزینه های مراکز درمانی مختلف را کسب نمایند.

سوالات متداول درمان ناباروری به روش IUI
استفاده از اسپرم اهدایی در روش IUI چگونه است؟
درصورت نیاز به اسپرم اهدایی، میتوان یک اهداکننده آشنا یا ناشناس انتخاب کرد و اسپرم او را در تزریق آی یو آی به کار برد؛ البته به دلیل اطمینان از عدم ابتلای اهداکننده به بیماریهایی همچون ایدز، فرایند نمونهگیری و انجماد اسپرم و خارجسازی مجدد آن از فریز حدود ۶ ماه زمان میبرد.
آیا بعد از آی یو آی باید استراحت مطلق داشته باشم؟
خیر؛ لزوم استراحت مطلق پس از آییوآی یا ترس از بیرون ریختن اسپرمها حین حرکت، باور غلطی است که نباید بابت آن نگرانی به خرج داد. صرفاً استراحتی نیم تا یک ساعته پس از عمل و عدم فعالیتهای سنگین تا چند روز، جزو احتیاطهای لازم به شمار میرود.
علت درد شکم پس از IUI چیست؟
عمدهترین دلیل شکمدرد درصورت استفاده از داروهای باروری، تحریک بیشازحد تخمدانها و رشد زیاد فولیکولها میباشد که درصورت مشاهده درد شدید و علائمی مانند حالت تهوع یا نفس نفس زدن باید به پزشک مراجعه کرد.
آیا امکان تعیین جنسیت با آی یو آی وجود دارد؟
در روش تعیین جنسیت با آی یو آی که با استفاده از جداسازی اسپرم در آزمایشگاه انجام میشود، مایع حاوی اسپرم در آزمایشگاه تحت روند آماده سازی اسپرم قرار میگیرد و اسپرمها طبق جنسیت احتمالی دختر و پسر از هم جدا میشوند؛ سپس اسپرم موردنظر را در آییوآی تزریق میکنند. بااینحال، این کار برای افراد دارای مشکلات باروری توصیه نمیگردد.

چند بار میتوان آی یو آی را انجام داد؟
اگرچه بسیاری از افراد در همان درمان اول، بارداری موفقی را تجربه میکنند؛ اما معمولاً تا ۳ بار تکرار IUI از سوی پزشکان مجاز شمرده میشود. پس از آن نیز تصمیمگیری جهت تکرار درمان به تشخیص پزشک صورت میگیرد.
علت افزایش شانس بارداری با IUI چیست؟
شستوشوی اسپرم در آزمایشگاه، باعث تقویت حرکت اسپرم و قدرت باروری آن میشود و تزریق مستقیم آن به رحم، نیاز عبور از دهانه رحم را رفع میکند که همین امر، شانس بارداری به این روش را افزایش میدهد.
چه آزمایش ها و داروهایی قبل از آی یو آی لازم است؟
همانگونه که قبلاً اشاره شد، استفاده از قرص و آمپول در طی روزهای سوم تا هفتم سیکل قاعدگی و انجام سونوگرافی در روز ۱۱ یا ۱۲ سیکل صورت میگیرد؛ البته در طول روزهای سوم تا پنجم هم باید آزمایش هورمونی برای سنجش میزان ظرفیت تخمکها انجام شود. سپس با تزریق HCG در زمان مناسب و ۳۶ ساعت انتظار، میتوان انتقال اسپرمها به رحم را انجام داد.
آی یو آی در روز چندم سیکل قاعدگی انجام میشود؟
بهطورکلی، روش IUI از ابتدای قاعدگی فرد آغاز میشود و تا زمان لانهگزینی جنین و تأیید بارداری موفق ادامه مییابد. باید دانست که در صورت عدم تحریک تخمدان (در چرخه تحریکنشده)، تخمکگذاری بهطور طبیعی انجام میشود و پزشک میتواند به کمک آزمایش خون و یا تجویز کیت پیشبینی تخمکگذاری، روز دقیق تخمکگذاری را مشخص کند؛ بنابراین، اغلب بین روز 12 تا 16یک قاعدگی طبیعی، IUI انجام میشود. البته پیش از انجام آییوآی، در روز دوم یا سوم سیکل قاعدگی، میبایست با آزمایش خون ثابت شود که فرد از قبل باردار نیست.
در مقابل، در صورت نیاز به تحریک تخمدان و یا استفاده از چرخه تحریکشده، معمولاً داروی کلومیفن سیترات یا گنادوتروفینها به صورت قرص یا تزریقی تجویز میگردد تا فرایند تخمکگذاری، تحریک شده و تخمک بالغ جهت لقاح تولید شود.



 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل















کاربر
-سلام وقت به خیر
شب قبل از ای یو ای پی بخوریم بهتره؟ چه رژیم غذایی قبل از ای یو ای به بارداری کمک میکنه؟
کاربر
-سلام خیلی ممنون برای مطلب عالی تون همسرم مبتلا به ویروس اچ آی وی هست . میخواستم بدونم از روش شست و شوی اسپرم میشه استفاده کرد برای ما که جنین به ویرووس مبتلا نشه؟؟ هزینه های شستشوی اسپرم چقدره؟
نوشین دهقان
-سلامدوست عزیز. وقت به خیر
متاسفانه امکانش نیست.
کاربر
-سلام شب قبل از آی یو آی باید چیکار بکنم تا جواب مثبت بگیرم؟
کاربر
-اگرشوهرسالم باشه زن تخمدانش ضعیف آیا ای یو ای میشود؟
حبیب ابراهیمی
-ای یو ای بیشتر برای مواردی انجام می شود که مشکل از اسپرم اقا باشد.