آشنایی با مراحل آی وی اف (IVF) از اول تا آخر
درمان ناباروری
آی وی اف ازجمله مؤثرترین روش های درمان ناباروری است که امروزه برای فرزندآوری بسیاری از زوجین استفاده میشود. در درمان ناباروری به روش آی وی اف، ابتدا با عمل تخمک کشی، تخمک بالغ از تخمدان خانم خارج شده و با اسپرم در محیط آزمایشگاه لقاح داده میشود. سپس تخمک بارور شده طی عمل انتقال جنین به داخل رحم منتقل میگردد.
این پروسه حدود سه هفته به طول میانجامد. البته در برخی از موارد این چرخه به چند مرحله تقسیم شده و مدت زمان بیشتری طول خواهد کشید. آشنایی با مراحل انجام IVF میتواند باعث آگاهی کامل زوجین از نحوه انجام این روش شده و در نتیجه، اقدام برای این پروسه درمانی با اطمینان بیشتر انجام میگیرد. در این مطلب مراحل ای وی اف را از اول تا آخر شرح میدهیم.
آغاز پروسه IVF
پروسه IVF با آغاز دوره قاعدگی شروع و در روز دوم قاعدگی، آزمایش خون و سونوگرافی واژینال انجام میشود. لازم به ذکر است که سونوگرافی برای بررسی سایز فولیکول ها و چک کردن کیست ها و نیز آزمایش خون برای بررسی سطح استروژن و استرادیول خون میباشد.
سونوگرافی وضعیت تخمدان
این گام برای عمل IVF بسیار حائز اهمیت میباشد. قبل از شروع مراحل ای وی اف، سونوگرافی وضعیت تخمدانها و تعداد فولیکول ها برای بارداری بررسی شده و همچنین با سنجش میزان جریان خونرسانی به تخمدانها، میتوان وضعیت آمدگی رحم برای لانه گزینی و باروری را تشخیص داد. درواقع، طی ۴ هفته پیش از آغاز درمان آی وی اف باید سونوگرافی را به همراه سنجش هورمونی و سایر آزمایشها انجام داد و سپس روند IVF را آغاز نمود.
در پنجمین روز سیکل قاعدگی، مجدداً سونوگرافی انجام میشود. این سونوگرافی این امکان را برای پزشک فراهم میکند تا رشد فولیکول ها و ضخامت اندومتریم را بررسی کند. رشد فولیکول باعث ایجاد آمادگی برای تخمکگذاری و تولید استروژن میشود. در این زمان دو آزمایش خون برای ارزیابی سطح استروژن انجام میباشد.
مراحل ای وی اف چیست؟
در ادامه به بررسی نحوه انجام مراحل آی وی اف (IVF) یا لقاح آزمایشگاهی می پردازیم. پس از انجام سونوگرافی های اولیه، سنجش هورمونی و آزمایشات مورد نیاز، انجام مراحل ای وی اف آغاز می گردد. مراحل ای وی اف معمولا به ترتیب زیر صورت میگیرد:
- تحریک تخمدان ها
- تخمک کشی (پانکچر)
- تهیه نمونه اسپرم
- باروری تخمک ها
- انتقال جنین (کاشت جنین)
- تست بارداری

مرحله اول : تحریک تخمدان ها
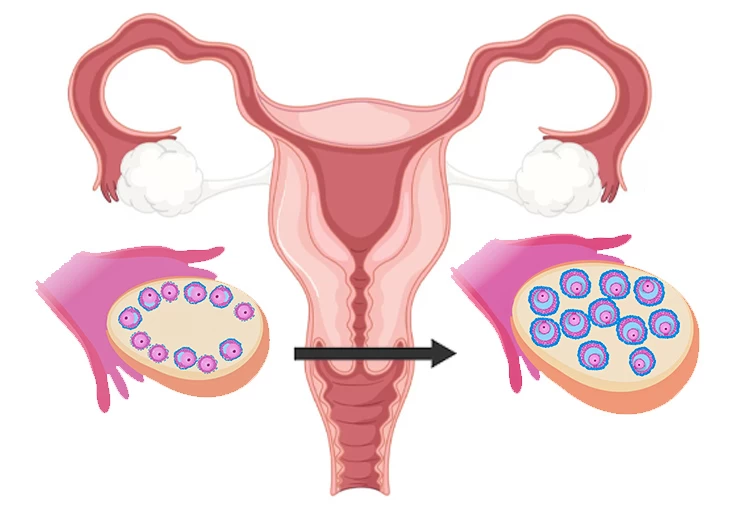
در مرحله اول آی وی اف، فرد داروهای باروری را دریافت میکند که این داروها باعث تحریک تخمدانها (Ovarian stimulation) میشوند. معمولاً این داروها بهصورت تزریقی هستند که شخص باید بین یک تا ۴ تزریق در روز (به مدت ۷ تا ۱۰ روز) داشته باشد. با استفاده از این داروها رشد تخمدانها و اووسیت کنترل میشود که اووسیت درواقع سلول تخمک نابالغ است.
در کل، تجویز داروهای باروری جهت تحریک تخمدان، حداکثر تا دو هفته ادامه مییابد که تعداد زیادی تخمک تولید میشود که تخمکهایی تکاملیافته و قابل باروری هستند. بدین ترتیب، فرد برای تعیین وضعیت تخمدانها و بررسی سطح هورمونی تحت سونوگرافی واژینال و آزمایش خون قرار میگیرد.
در این مرحله با تزریق آمپول HCG، فرایند بلوغ تخمکها آغاز میگردد. باید دانست که تزریق زودهنگام یا دیرهنگام این دارو، باعث عدم بلوغ کافی یا بلوغ بیشازحد تخمکها میشود؛ بنابراین، باید HCG را در زمان مشاهده چهار فولیکول به ابعاد ۱۸ تا ۲۰ میلیمتر و همچنین سطح استروژن بالای ۲۰۰۰ pg/ml، به فرد تزریق کرد.
پس از آن، با سونوگرافی واژینال _به ویژه در یکی از روزهای هشتم تا دهم تزریق_ میتوان روند درمان دارویی را پیگیری نمود و با تزریق هورمونی در ۳۴ تا ۳۶ ساعت مانده به استخراج، خود را برای عمل پانکچر (کشیدن تخمک از تخمدان) آماده کرد.
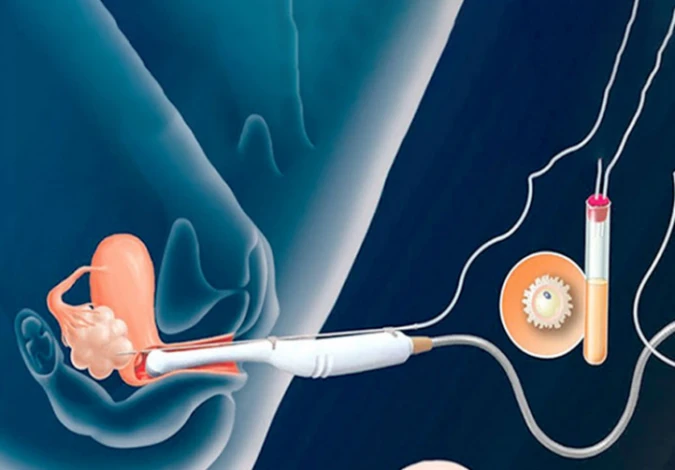
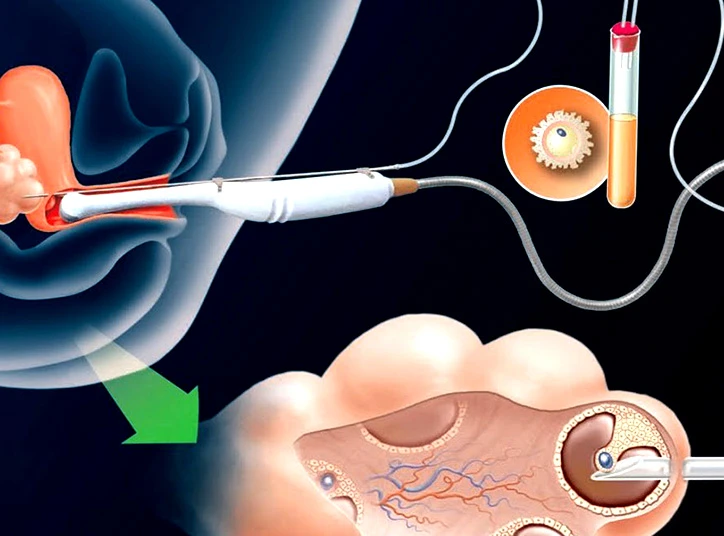
مرحله دوم : تخمک کشی (پانکچر)
معمولاً بعد از ۳۴ تا ۳۶ ساعت پس از تزریق HCG، تخمک کشی یا پانکچر (puncture) انجام میشود. برای این عمل، فرد بیهوشی موضعی خواهد داشت. پزشک معمولاً بین ۸ تا ۱۵ اوسیت را خارج میکند و اوسیت به آزمایشگاه جنین ارسال میگردد و در آنجا با اسپرم همسر لقاح داده میشود. لازم به ذکر است که استخراج تخمک ازطریق ورود یک سوزن توخالی به واژن و رساندن آن به تخمکها انجام میپذیرد و معمولاً نصف روز زمان میبرد.
با انجام عمل پانکچر برای دریافت تخمک زن و نمونهگیری از مایع منی برای دریافت اسپرم مرد، مسئول آزمایشگاه اقدام به جداسازی قویترین و باکیفیتترین اسپرمها برای لقاح با تخمک میکند و سپس این دو سلول جنسی را جهت لقاح، در محیط کشت قرار میدهد. معمولاً با گذشت ۳ الی ۵ روز از تشکیل رویان (جنین قبل از هفته هشتم) میتوان آن را توسط کاتتر از مسیر واژن به رحم مادر انتقال داد.
همچنین امکان انتقال جنین در روز پنجم یا ششم باروری (بلاستوسیست) به داخل رحم وجود دارد و درصورت موفقیتآمیز بودن فرایند انتقال جنین، لانهگزینی رخ میدهد. اگر به هر دلیل نتوان جنینها را از مسیر واژینال انتقال داد، روش انتقال جنین با لاپاراسکوپی (تحت عنوان تکنیک ZIFT) مورد استفاده قرار میگیرد. در چنین شرایطی، استراحت و دوری از خستگی به مدت ۳ تا ۴ روز بعد از عمل و پرهیز از استرس و اضطراب توصیه میشود.
ممکن است چند روز پس عمل تخمک کشی، فرد دچار لکه بینی و گرفتگی عضلات پایین شکم شود که این امر طبیعی بوده و بعد از چند روز از بین میرود.
مرحله سوم : تهیه نمونه اسپرم
فرایند آمادهسازی اسپرمها و دریافت نمونه از مرد باید همزمان با عمل تخمکگیری زن انجام شود. با تهیه نمونه مایع منی و شستوشوی آن در آزمایشگاه، اسپرمهای طبیعی و فعال جمعآوری میگردد و درصورت تمایل به استفاده از اسپرمهای فریز شده باید آن را پس از رفع انجماد، به طریق مشابه برای لقاح آماده نمود.
البته در مورد آزمایش بیوپسی بیضه (نمونهبرداری از بیضه) و استخراج اسپرم باید گفت که این عمل جهت بررسی کیفیت اسپرم مردان به کار میرود و همچنین جنبه تشخیصی برای یافتن علت عارضه آزواسپرمی (اسپرم صفر) دارد.
در عمل بیوپسی بیضه، نمونه کوچکی از یک یا هر دو بیضه برداشته میشود و در صورت وجود اسپرم، میتوان آن را جهت آزمایشهای تشخیصی مورد استفاده قرار داد و نیز میتوان آن اسپرم را در روشهای کمکباروری نظیر میکرواینجکشن به کار گرفت.
مرحله چهارم : باروری تخمک ها
در این بخش از مراحل آی وی اف، در آزمایشگاه جنین، نمونه اسپرم و تخمک را برای ترکیب کنار هم قرار میدهند. این فرایند که بارور کردن تخمک یا تلقیح نام دارد، در ظروف آزمایشگاهی و با مخلوط کردن تخمک و اسپرم انجام میپذیرد؛ هرچند در برخی موارد برحسب ضرورت، تزریق اسپرم به داخل تخمک مستقیماً توسط تکنسین آزمایشگاه صورت میگیرد.
با وقوع لقاح و پشت سر گذاشتن چند تقسیم سلولی، جنینهای تشکیل شده مورد بررسی قرار میگیرد و در زوجهای مستعد بیماریهای ژنتیکی، سلامت جنینها با تشخیص ژنتیکی پیش از لانهگزینی یا PGD طی ۳ الی ۴ روز پس از لقاح ارزیابی میشود. برای این تست، یک سلول تکسلولی از هر جنین برداشته شده و پس از بررسی آن، مشخص میشود کدام جنین برای انتقال به رحم مادر مناسبتر است.
باید ذکر کرد که معمولاً با گذشت ۵ روز از بارور شدن تخمک، تعداد مشخصی از تقسیمهای سلولی به وقوع میپیوندد و این روند به طور فعال ادامه مییابد؛ لذا دقت در بررسی وضعیت رشد جنینها طی این مدت اهمیت زیادی دارد.
مرحله پنجم : انتقال جنین (کاشت جنین)
در مرحله پنجم IVF، رویان تشکیلشده به داخل رحم انتقال (Embryo Transfer) مییابد؛ معمولاً انتقال جنین بین ۲ تا ۵ روز بعد از تخمک کشی انجام میشود. این پروسه بدون درد و بیهوشی و گاهی با انقباضات خفیف همراه است و طی آن با ورود یک لوله کوچک یا کاتتر به رحم، جنینها در محل موردنظر قرار میگیرند. معمولاً در هر انتقال، بین ۲ تا ۵ جنین منتقل میشود که درصورت موفقیتآمیز بودن عمل، لانهگزینی حدود ۶ الی ۱۰ روز بعد به وقوع میپیوندد.
پس از انجام پروسه انتقال جنین، بین دو تا سه ساعت استراحت تجویز میشود و پس از آن فرد میتواند به منزل بازگردد.
در کل، تعداد جنینهای قابل انتقال به تعداد تخمکهای جمعآوریشده و سن مادر بستگی دارد. باید دانست که افزایش سن با کاهش نرخ لانهگزینی، ضرورت استفاده از تعداد تخمکهای بیشتر را افزایش میدهد. با این حال، این کار موجب افزایش خطر چندقلوزایی و گذراندن دوره بارداری خطرناک میشود.
بنابراین، معمولاً برای زنان زیر ۴۰ سال بین ۱ تا ۲ جنین و برای زنان بالای ۴۰ سال حداکثر ۳ جنین انتقال مییابد. بدینصورت که حین پر بودن مثانه، کاتتر همراه با سونوگرافی از دهانه رحم وارد میشود و جنینها تحتنظر پزشک، به محل مناسب در رحم منتقل میگردند.
تست بارداری : آخرین گام از مراحل ای وی اف
12 تا 14 روز پس از کاشت جنین، تست بارداری انجام میشود و نتیجه تست نشاندهنده بارداری و یا عدم بارداری فرد است. درصورت بارداری باید برای ادامه مراقبتها به متخصص زنان و زایمان مراجعه کرد و درصورت عدم بارداری، مصرف پروژسترون متوقف خواهد شد.
باید دانست که معمولاً تا یک هفته بعد، فرد پریود میشود و اگر قاعدگی رخ نداد باید به پزشک مراجعه کرد. ضمناً درصورت تمایل به تکرار مجدد درمان IVF، احتمالاً پزشک اقداماتی برای افزایش شانس موفقیت عمل توصیه خواهد نمود.
مراحل آی وی اف چند روز طول میکشد؟
بارداری به روش آی وی اف(IVF) یک پروسه زمانبر است. بالغ شدن تخمکها چند هفته زمان خواهد برد و در حدود نصف روز لقاح تخمک و اسپرم به طول میانجامد. حدود ۲ تا ۵ روز برای انتقال جنین به داخل رحم باید صبر کرد؛ البته مادر بعد از انجام عمل تخمککشی مرخص شده و در اغلب موارد نیاز به بستری ندارد. به طور کلی، مراحل انجام IVF حدود ۳ تا ۶ هفته به طول میانجامد
اولین سونوگرافی بعد از آی وی اف
با مثبت شدن نتیجه آزمایش و عدم وجود مشکلاتی ازقبیل سابقه سقط مکرر، بارداری مولار یا خارج رحمی، لکهبینی و خونریزی شدید، درد غیرطبیعی و… میتوان نخستین سونوگرافی را در اواخر هفته ۷ یا اواسط هفته ۸ بارداری انجام داد و از وضعیت ساک حاملگی، جنین و ضربان قلب مطلع شد. البته درصورت انجام سونوگرافی زودهنگام باید دانست که احتمال دیدن ساک حاملگی در اوایل هفته ۴ بارداری و یا بتای زیر ۱۵۰۰ بسیار کم میباشد.
همچنین با وجود مشاهده ساک حاملگی در سونوگرافی هفته ۵ بارداری، نمیتوان جنین و ضربان قلب آن را تشخیص داد. سونوگرافی هفته ششم هم میتواند جنین را بدون تشخیص ضربان قلب نشان دهد و گاهی درصورت تبحر و دقت سونولوژیست، امکان تشخیص ضربان در اواخر هفته ششم وجود خواهد داشت.

برای دریافت هرگونه مشاوره و راهنمایی درباره آشنایی با مراحل آی وی اف با ما تماس بگیرید:
سؤالات متداول
چند روز بعد از تخمک کشی، انتقال جنین انجام میشود؟
پس از گذشت حدوداً 3 الی 5 روز، چند جنین باکیفیت (به انتخاب پزشک) توسط یک کاتتر نازک و ظریف از طریق واژن وارد رحم میشود که این کار با توجه به سن و شرایط مادر و طی یک عمل سرپایی و بدون درد انجام میگیرد.
در آی وی اف چگونه از مرد اسپرم میگیرند؟
اسپرم مرد معمولاً با نمونهگیری از مایع منی از طریق انزال در ظرف استریل در آزمایشگاه گرفته میشود. در صورت نیاز، نمونه میتواند از بیضه یا اپیدیدیم با جراحی برداشت شود.
انتقال جنین فریزشده چند روز بعد از پریود انجام میشود؟
انتقال جنین فریز شده معمولاً در روز ۱۸ تا ۲۰ سیکل قاعدگی انجام میشود، پس از آمادهسازی آندومتر با داروهای هورمونی. زمان دقیق توسط پزشک و براساس ضخامت دیواره رحم تعیین میشود.شود.
تخمک کشی روز چندم پریود است?
در فرایند IVF، تخمککشی معمولاً در روز ۱۲ تا ۱۴ چرخه قاعدگی انجام میشود. زمان دقیق را پزشک با سونوگرافی و آزمایشات هورمونی تعیین میکند.
آیا ای وی اف بار اول جواب میدهد؟
امکان موفقیت ای وی اف در بار اول وجود دارد، اما درصد موفقیت به سن، کیفیت تخمک و شرایط سلامتی بستگی دارد و معمولاً بین ۳۰ تا ۵۰ درصد متغیر است.
ای وی اف تا چه سنی جواب میدهد؟
نتایج ای وی اف تا حدود ۳۵ سالگی بهتر است و بعد از آن احتمال موفقیت کاهش مییابد، هرچند تا سن حدود ۴۵ سال هم امکان انجام آن وجود دارد، اما ممکن است نیاز به استفاده از تخمک اهدایی باشد.
علت مصرف قرص ال دی قبل از ای وی اف چیست؟
قرص ال دی برای تنظیم چرخه قاعدگی و هماهنگ کردن هورمونها استفاده میشود تا تخمدانها در زمان تحریک برای ای وی اف آمادهتر باشند.
ای وی اف مثبت و لکه بینی طبیعی است؟
بله، ممکن است بعد از مثبت شدن ای وی اف لکهبینی خفیف رخ دهد که معمولاً به علت لانهگزینی جنین یا تأثیر هورمونهاست، اما در صورت خونریزی زیاد باید با پزشک مشورت شود.
کاشت تخمک در رحم چگونه است؟
جنین با استفاده از یک کاتتر بسیار نازک وارد رحم میشود و در محل مناسب داخل حفره رحم قرار میگیرد. این فرآیند بدون درد است و معمولاً چند دقیقه طول میکشد.
جواب ای وی اف چند روز طول میکشد؟
نتیجه ای وی اف معمولاً بین ۱۰ تا ۱۴ روز بعد از انتقال جنین مشخص میشود، بسته به زمانبندی و نوع آزمایش خون.
داروهای ای وی اف از روز چندم پریود شروع میشوند؟
داروهای تحریک تخمدان ای وی اف معمولاً از روز ۲ یا ۳ پریود آغاز میشوند، اما زمان دقیق آن بسته به برنامه پزشک و وضعیت هر بیمار متفاوت است.


 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل









کاربر
-سلام ممنون از مطلب خوبتون. تخمک کشی برای ای وی اف روز چندم پریود است و روز چندم پریود ای وی اف انجام میشه؟
حبیب ابراهیمی
-سلام دوست عزیز
توی سونو مشخص میشه، معمولا روز 12 تا 16 سیکل ماهانه هست.
کاربر
-من سر موقع پریود میشدم حالا که باید روز دوم بیام برای ای وی اف پریودم عقب اوفتاده امپول پروژسترون هم زدم ۷روز پیش هنوز پریود نشدم
کاربر
-سلام، من پس فردا سه شنبه بذاره تخمک کشی انجام بدم. امروز دچار لکه بینی شدم؟ الان مشکلی وجود داره؟
کاربر
-سلام چرادکترم به من گفته دوماه بعدازتخمک کشی انتقال رو انجام میده؟
حبیب ابراهیمی
-سلام دوست عزیز
برای انتقال رحم باید شرایط مناسبی داشته باشد.
کاربر
-چون شرایط بدن برگرده
کاربر
-آیا در صیغه موقت بین زن و شوهر عمل تخمک کشی از خانم دیگر و پانچر مشکلی ندارد یا حتما باید ازدواج رسمی باشد
حبیب ابراهیمی
-صیغه موقت کفایت میکنه
کاربر
-سلام خسته نباشید من دوشنبه یعنی دیروز تخمک کشی انجام دادم دکتر بهم دارو های تحریک تخمک گذاری داده بنظر شما علتش چیه ؟
کاربر
-چند روز بعداز پانچر انتقال جنین انجام میشود؟
فردوس طاهی
-دوست عزیز سلام
بستگی به نتیجه سونو و ضخامت اندومتر شما دارد
کاربر
-سلام خسته نباشید من در سال. ۱۳۹۵ تا ۹۸ خود ارضایی میکردم دچار مشکلاتی شدم زود انزالی و نعوظ اسپرمم فعلا تقریبا میشه گفت صفر است سه سالی از ازدواج مون میگزره میخواهم عمل آی وی اف انجام بدم امکانش است نظر به سن خانمم وه اینکه یه خورده خانمم ضعف جسمی داره الان سنم ۲۳ هستش و سن خانمم ۱۹ سال اگر لطف کنید جواب مارو بدید ممنون میشم
مهناز منتظری
-دوست عزیز سلام
باید ازمایش اسپرم انجام بشه
و بعد پزشک اورولوژ فلوشیپ ناباروری آزمایش رو ببینند