نکاتی که باید درباره علائم و علل سقط جنین بدانید!
دوران بارداری
رگونه مشکل در کاشت جنین نظیر عدم جایگزینی مناسب جنین درون بافت مخاط رحم و یا فرم غیرطبیعی رحم، میتواند سبب سقط جنین شود. سقط جنین یکی از خطرات دوران بارداری بهویژه در هفتههای اول است که اغلب بهصورت ناخواسته و بر اثر مشکلات ژنتیکی رخ میدهد. البته درصورت نابود شدن تخمک لقاحیافته طی زمانی قبل از لانهگزینی، نمیتوان از آن بهعنوان سقط جنین یاد کرد؛ بلکه معمولاً ازدسترفتن جنین پس از لانهگزینی تا هفته ۲۰ بارداری را سقط مینامند.
بهطور کلی، اتمام بارداری و سقط جنین در اثر علل و عوامل مختلفی شکل میگیرد که آگاهی از دلایل آن میتواند تا حد زیادی به پیشگیری از سقط کمک کند. همچنین باید گفت سقط جنین انواع مختلفی دارد که در اغلب آنها میتوان علائم و نشانههای مشترکی را یافت.
در مجموع، سقط جنین به معنای پایان یافتن بارداری است و درصورت بروز آن، امکان بازگشت شرایط و ادامه یافتن بارداری وجود ندارد؛ اما به علت احتمال تکرار سقط در حاملگیهای بعدی، باید نسبت به شناسایی ریشه این اتفاق و درمان عوامل زمینهساز اقدام نمود.
سقط جنین چیست؟
جنین قبل از هفته ۲۰ بارداری یا به عبارتی، قبل از ماه پنجم نمیتواند در شرایط خارج از رحم زنده بماند و خارج شدن جنین از رحم در این دوره به معنای سقط جنین میباشد. سقط جنین از شایعترین عوارض هفتههای نخست بارداری محسوب میشود که طبق برخی آمارها، حدود ۲۵درصد از تمام بارداریها رخ میدهد. همچنین بررسیها نشان داده که حدود ۸۵درصد از سقطهای خودبهخودی جنین، قبل از هفته ۱۲ یا بهعبارتی در ۳ ماهه اول بارداری به وقوع میپیوندد.
اگرچه در برخی موارد، مادر بدون اطلاع از حاملگی خود دچار سقط جنین میشود؛ اما در کل، پزشک با معاینههای اولیه و مشاهده علائم میتواند به وقوع آن پی ببرد. لازم به ذکر است که داشتن تجربه ۲بار سقط جنین یا تجربه سقطهای مکرر، ریسک وقوع این عارضه را در بارداریهای بعدی افزایش میدهد بنابراین باید نسبت به شناسایی ریشه این اتفاق و درمان عوامل زمینهساز اقدام نمود.

علائم سقط جنین
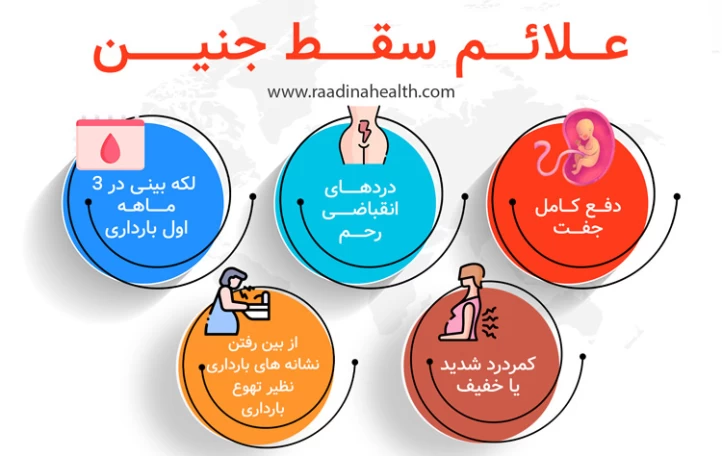
سقط جنین دارای علائم نسبتاً واضحی است که حتی درصورت عدم اطلاع مادر، به کمک علائم و نشانههای سقط میتوان از وقوع آن مطلع شد. البته باتوجه به مرحله بارداری و میزان رشد جنین، علائم سقط کمی متفاوت میباشد. اصلیترین نشانههای سقط جنین عبارتند از:
- لکه بینی در ۳ ماهه اول بارداری
- خونریزی کم یا زیاد و اغلب به صورت لکههای درشت و لختههای خون
- دردهای انقباضی رحم
- دفع کامل جفت، جنین یا مقداری از بافت
- از بین رفتن نشانه های بارداری نظیر تهوع بارداری و سفتی پستان
- گرفتگی عضلات شکم و احساس دردی همچون ایام قاعدگی
- کمردرد شدید یا خفیف
انواع سقط جنین
انواع سقط جنین را میتوان بر اساس زمان وقوع و مرحله بارداری دستهبندی کرد. باید دانست که گاهی انواع سقط، علائم مختلفی از خود نشان میدهند و به درمانهای متفاوتی نیاز دارند. انواع مختلف سقط جنین به شرح زیر میباشد:
- بارداری شیمیایی
سقط جنین در مراحل اولیه بارداری که اغلب به دلیل ناهنجاریهای کروموزومی رخ میدهد، سقط ناشی از بارداری شیمیایی است که احتمال خونریزی و احساس سنگینی در آن وجود دارد.
- عدم رشد تخمک
تخمک پس از بارور شدن و اتصال به دیواره رحم، امکان رشد جنین را به آن نمیدهد و با آسیب دیدن تخمک، حاملگی پوچ به وقوع میپیوندد که اغلب نیازمند فرآیند انبساط و عمل کورتاژ میباشد.
- سقط سپتیک یا عفونی
یکی از خطرناکترین حالات سقط جنین، سقط سپتیک یا عفونی است که در پی سقط در مراکز غیربهداشتی توسط افراد غیرمتخصص روی میدهد. همچنین این نوع از سقط گاهی پس از سقط ناقص و یا سقط فراموششده نیز مشاهده میشود. باید دانست که سقط سپتیک با علائمی نظیر درد شکم، تب، خونریزی واژینال، افزایش تعداد گلوبولهای سفید و افزاش ضربان قلب در مادر همراه است و در اینگونه موارد، انجام اقدامات لازم تحت نظر پزشک متخصص الزامی میباشد.
شایان ذکر است که این اقدامات شامل تهیه نمونه از خون و سرویکس و کشت آن، تزریق آنتیبیوتیک وریدی، تهیه عکس رادیوگرافی در موقعیتهای خوابیده و ایستاده و در نهایت، تخلیه رحم میشود.
- سقط جنین ناقص
در سقط ناقص جنین، دهانه رحم باز میشود و بخش کوچکی از بافتهای جنینی از مجرای رحم عبور میکند. چنین حالتی باعث درد شدید شکم و خونریزی واژینال میگردد و با آزمایش فراصوت قابل تشخیص است.
- سقط جنین اجتناب ناپذیر
منظور از سقط جنین اجتنابناپذیر، اتساع (گشادی) کانال رحم و آغاز فرآیند سقط است که خونریزی شدید و غیرطبیعی، درد شکمی و همچنین گرفتگی عضلات از نشانههای آن میباشد.

- سقط جنین کامل
با وقوع سقط کامل جنین، کل بافت جنین از رحم خارج میشود و علائم آن نظیر خونریزی واژینال و درد شکمی به سرعت فروکش میکند. با انجام سونوگرافی میتوان از وقوع سقط جنین کامل اطمینان حاصل کرد.
- مرگ جنینی داخل رحمی
در چنین حالتی پیش از آگاهی مادر از حاملگی خود و همچنین قبل از بروز علائم بارداری، رشد جنین متوقف میشود.
- بارداری مولار
در بارداری مولار هردو کروموزوم جنین مربوط به پدر است و رشد جنین صورت نمیگیرد. البته بارداری مولار معمولاً به ندرت اتفاق میافتد و از دلایل کمتر شایع سقط جنین به شمار میرود. در بارداری مولار جزئی هم باوجود باقی ماندن کروموزومهای مادر، دو مجموعه از کروموزومهای پدر نیز درگیر لقاح میشوند و بدین ترتیب، جنینی غیرعادی همراه با جفت دارای اختلال شکل میگیرد.
- سقط جنین تهدیدکننده (خطر سقط)
این اتفاق به معنی وقوع سقط نیست؛ بلکه علائم تهدیدکنندهای همچون خونریزی واژینال در هفتههای اول بارداری، گرفتگی عضلات و درد کمر را به همراه دارد که موجب بسته ماندن گردن رحم میشود. درصورت مشاهده خونریزی ناگهانی باید به پزشک مراجعه کرد و جهت ادامه یافتن بارداری، تحت نظر و استراحت قرار گرفت تا بتوان مانع از سقط شد.
- سقط فراموش شده
گاهی جنین درون رحم مادر مرده است؛ اما به دلیل عدم رخ دادن انقباضهای رحمی، درون رحم باقی مانده و علائمی از خود بروز نداده است. در این حالت، احتمال عفونت در بدن مادر افزایش یافته و به همین دلیل با صلاحدید پزشک میبایست تخلیه رحمی انجام شود.
- سقط عمدی یا سقط القایی
در صورتی که فرد باردار با خواست و اراده خود اقدام به سقط یا کورتاژ به کمک دارو یا جراحی نماید، به این حالت از سقط، سقط القایی یا عمدی گفته میشود که به دو دسته تقسیم میشود:
- سقط درمانی جنین
در مواردی که جان مادر در خطر است و یا بنا به دلایلی نظیر نقص شدید و عقبماندگی ذهنی جنین و همچنین در حاملگیهای ناشی از تجاوزات جنسی و رابطه نامشروع، به دستور پزشک ختم بارداری و سقط انجام میگیرد. اینگونه سقط به روش سقطدرمانی معروف میباشد.
- سقط جنین الکتیو یا غیرقانونی
اراده و تقاضای مادر برای خاتمه بارداری قبل از اینکه جنین متولد شود، امری غیرقانونی محسوب میشود و به این نوع سقط، سقط الکتیو یا غیرقانونی گفته میشود. باید دانست که در صورت انجام سقط در 2 ماه اول بارداری، هرچند توانایی باروری فرد تغییر نمیکند و عوارض کمتری گریبان مادر را میگیرد؛ اما احتمال بروز عفونت لگنی وجود دارد.
از طرفی دیگر، در صورتی که برای سقط جنین در این حالت، از روشهای جراحی کمک گرفته شود، بروز عواقبی نظیر سقط خودبهخودی در 3 ماهه دوم بارداری، تولد نوزاد کموزن و نیز احتمال حاملگی خارج رحمی در بارداری بعدی افزایش خواهد یافت.
علل سقط جنین
سقط خودبهخود جنین و از دست دادن فرزند در ماههای اول بارداری، عوامل متعددی دارد که ناشی از برخی مشکلات کروموزومی در ساختار بدن والدین _بهویژه مادر_ و نیز بیماریها یا پیامدهای ناشی از سبک زندگی ناسالم میباشد. مهمترین دلایل سقط جنین شامل موارد زیر است:

مشکلات دهان و دندان
مصرف زیاد مواد قندی، اسیدی شدن بزاق به علت حالت تهوع و تغییرات هورمونی، سبب افزایش پلاک های میکروبی خواهد شد. گاهی حتی خانم های باردار در ماه سوم بارداری مبتلا به تومور بارداری لثه خواهند شد.
در صورتی که این مشکلات تشدید شوند و مادر در سه ماهه اول بارداری مجبور به استفاده از خدمات درمانی دندان پزشکی شود؛ به علت دارو و تزریقات و استرس، خطر سقط جنین افزایش می یابد که بهتر است انجام درمان های دندانپزشکی در سه ماهه دوم بارداری یا بعد از بارداری انجام پذیرد.
مصرف دخانیات
برخی از عادات نامناسب مادران مانند سیگار کشیدن و یا مصرف مواد مخدر سبب بروز اختلالات مادرزادی در سیستم عصبی مرکزی و نخاع، کلیه، قلب جنین و در نهایت سقط جنین می شود.
مصرف خودسرانه دارو
برخی از داروهای ضد سرطان، ضد تشنج و گاهی ترکیبات مختلف ویتامین A می تواند سبب بروز ناهنجاری هایی در جنین و در نهایت سقط جنین شود؛ از این رو توصیه می شود مصرف دارو حتماً با مشورت پزشک انجام شود.
سن بارداری
احتمال سقط جنین در سنین ۲۴ – ۲۵ سال ۱۲ درصد و در سنین بالاتر، تا ۵۰ درصد نیز افزایش خواهد یافت. ازدواج در سنین ۲۴ تا ۲۵ سالگی و عدم پیشگیری های طولانی مدت می تواند خطر سقط جنین را کاهش دهد.
عفونت
برخی از عفونت ها در صورت عدم درمان به هنگام در سه ماهه اول بارداری، سبب بروز ناهنجاری در جنین و سپس مرگ او خواهد شد.
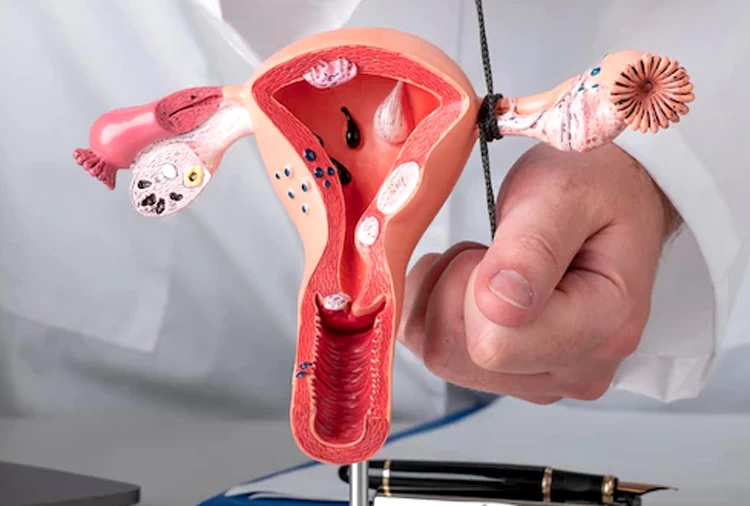
ناهنجاریهای ساختاری رحم
انواع مختلفی از ناهنجاریها در شکل رحم _نظیر رحم یکشاخ یا دوشاخ_، وقوع چسبندگی رحم و همچنین بروز زائدههای غیرسرطانی به نام فیبروئیدها، خطر سقط جنین را افزایش میدهد.
فشار و قند خون بالا
فشار خون بالا سبب عدم خونرسانی مناسب به جنین، کاهش سرعت رشد جنین و تولد نوزاد کم وزن، زایمان زودرس یا مرده زایی و همچنین جداشدن جفت خواهد شد. در صورت عدم کنترل دیابت قبل از بارداری احتمال سقط جنین افزایش می یابد. این زنان باید تحت نظر پزشک اقدام به بارداری و مصرف انسولین نمایند همچنین درکنار این مورد نیاز است که مراقبت های لازم قبل از اقدام به بارداری هم رعایت نمایید.
مسمومیت بارداری
فشار خون بالا همراه با دفع پروتئین از طریق ادرار، مسمومیت بارداری محسوب می شود. این بیماری باعث بروز خطر زایمان زودرس جنین و حتی مرگ جنین و مادر می شود. این بیماری تا زمانی که جنین و جفت از بدن مادر خارج نشود ادامه خواهد داشت. اغلب دفع پروتئین در ماه های آخر بارداری رخ می دهد، بروز این اتفاق در سه ماهه اول بارداری سبب بروز خطر بیشتر و تشنج در مادر خواهد شد.
بارداری پر خطر
داشتن سابقه مایع دور جنین، سن بالای ۳۰ سال، اضافه وزن، دیابت یا سابقه خانوادگی دیابت و همچنین زایمان نوزاد بالای ۴ کیلو می تواند سبب بارداری پر خطر شود.
چندقلویی جنین
اغلب نیمی از بارداری های چند قلویی منجر به زایمان زودرس و حتی سقط جنین خواهد شد.
عدم تناسب وزن
وزن کم یا اضافه وزن هر دو سبب بروز بارداری پرخطر خواهد شد. وزن کم به علت افزایش تهوع، تغذیه نامناسب و کمبودهای تغذیه ای سبب افزایش احتمال زایمان زودرس و یا سقط جنین می شود.
کم خونی
وجود کم خونی مادر قبل و در طول بارداری باعث افزایش احتمال سقط جنین و زایمان زودرس خواهد شد.
ضعف گردن رحم
ضعیف بودن عضله گردن رحم نیز عاملی است که احتمال باز شدن زودتر از موعد رحم و بروز سقط جنین را افزایش میدهد.
مشکلات تیروئیدی
بعضی از بیماریهای مزمن درمان نشده همچون مشکلات تیروئیدی، زمینه سقط جنین را در بسیاری از بانوان فراهم میکند.
مشکلات جفت
هرگونه اختلال در جفت مثل رشد ناهنجار آن، مانع خونرسانی از مادر به جنین میشود و مرگ جنین را در پی دارد.
سبک زندگی
برخی از عادات نامناسب در زندگی منجر به بروز بیماریها و اختلالاتی میشود که سقط جنین را به دنبال دارد. البته باید دانست که ورزش کردن، رابطه جنسی در دوران بارداری و همچنین اشتغال به کارهای سبک، آسیبی به جنین نمیرساند؛ اما قرارگیری در معرض تشعشع یا مواد شیمیایی مضر، خطر سقط را افزایش میدهد.

سقط جنین در بارداری خارج رحمی
درصورت بارداری خارج رحمی و بهدلیل عدم توانایی جنین جهت ادامه رشد، بارداری متوقف میشود. منظور از حاملگی خارج رحمی، قرارگیری تخمک بارورشده در خارج از رحم است که حدود ۱ الی ۲ درصد از کل بارداریها را شامل میشود. این عارضه در صورت عدم درمان، بهدلیل ایجاد خونریزیهای داخلی میتواند بسیار مرگبار باشد. از جمله علائم بارداری خارج رحمی باید به سرگیجه، درد شدید شکم، احساس سبکی سر و همچنین درد شانه در انتهای کتف یا محل شروع بازو _بهویژه حین دراز کشیدن_ اشاره کرد.
سقط جنین دوقلو
گاهی دوقلو یا چندقلو بودن جنین، ریسک سقط جنین را به علت تغییر در میزان رشد آنها افزایش میدهد. دوقلو شدن نوزاد، اغلب ناشی از بارور شدن ۲ تخمک در رحم و یا تقسیم یک تخمک بارور به ۲ نطفه جداگانه میباشد. در زنان دارای جنین دوقلو یا چندقلو، خطر بروز عوارضی همچون پره اکلامپسی، زایمان زودهنگام و همچنین سقط جنین بیشتر است.
در برخی موارد پس از تشخیص حاملگی دوقلو، تنها یک جنین مشاهده میشود که احتمالاً ناشی از بروز سندرم از بین رفتن جفت میباشد. با وقوع این نوع از سقط، گاهی جنینِ ازبینرفته به سرعت جذب جفت میشود و دیگر بارداری چندقلو مشاهده نمیگردد.
نارسایی دهانه رحم
اگر عضلات دهانه رحم ضعیف باشند، ممکن است زودتر از موعد باز شود و باعث سقط جنین شود. این مشکل در سهماهه دوم بارداری خود را نشان میدهد. برخی از بیماریهای مزمن مثل مشکلات تیروئیدی که درمان نشده باقی بمانند، تعادل هورمونی بدن را برهم زده و احتمال سقط جنین را بالا میبرند. به علاوه، اگر جفت به درستی رشد نکند یا در عملکرد خود دچار مشکل باشد، خون و اکسیژن کافی به جنین نمیرسد. این موضوع ممکن است به توقف رشد یا مرگ جنین منجر شود.
برخی از عادتهای ناسالم مانند مصرف مواد مخدر، قرار گرفتن در معرض مواد شیمیایی یا اشعههای خطرناک بر روی سلامت بارداری تاثیر منفی داشته و خطر سقط را بیشتر میکنند. البته ورزش ملایم، داشتن رابطه جنسی ایمن در دوران بارداری و انجام کارهای سبک مشکلی ایجاد نمیکنند.
علت سقط های مکرر
یکی از شرایط نسبتاً شایع در میان گروهی از بانوان، وقوع سقطهای مکرر جنین است که منظور از آن، تجربه دستکم ۳ مرتبه سقط جنین در سه ماهه اول بارداری به صورت پیاپی میباشد. یکی از علل شایع سقطهای مکرر وجود نقایص ساختمانی رحم یا نارسایی سرویکس میباشد که با روشهای خاصی قابل درمان است.
با این حال، اگر روشهای درمان سقط نیز جواب نداد، میتوان از روشهای کمک باروری نظیر IVF، IUI، رحم اجارهای و تخمک یا روش بارداری با اسپرم اهدایی برای تجربه یک بارداری موفقی کمک گرفت. در ضمن، با بروز سقطهای مکرر و متوالی، معمولاً آزمایشهایی برای تشخیص علت این اتفاق _بهویژه در زنان بالای ۳۵ سال و مادران مبتلا به بیماریهای خاص_ در نظر گرفته میشود که اغلب درمان با هورمون پروژسترون جهت کمک به لانهگزینی آغاز میگردد.
البته برای تشخیص علت سقطهای مکرر روشهای مختلفی وجود دارد که شامل سونوگرافی لگن، هیستروسکوپی (معاینه داخل واژن و دهانه رحم با یک لوله نازک تلسکوپمانند) و هیستروسالپنگوگرافی (تصویربرداری از رحم و لولههای رحم با اشعه ایکس) میشود.
نحوه تشخیص سقط ناخواسته جنین
برای تشخیص سقط جنین ناخواسته و اطمینان از پایان یافتن بارداری و در صورت مشاهده علائمی مثل گرفتگی عضلانی و خونریزی غیرمعمول باید به پزشک مراجعه کرد. بدین ترتیب، از روشهایی نظیر معاینه بالینی، بررسی سطح هورمون HCG (گنادوتروپین کوریونی انسانی)، آزمایش خون مکرر، سونوگرافی در هفتههای مشخص و… استفاده میشود تا خطراتی همچون حاملگی خارج از رحم را تشخیص دهند.
باید گفت که ضربان قلب عادی جنین نشانه سپری شدن خطر سقط است؛ اما اگر ضربان قلب شنیده نشود، حتی درصورت مشاهده سایز طبیعی جنین در سونوگرافی نیز سقط رخ داده است. البته گاهی باوجود نشنیدن ضربان قلب جنین، کیسه آب آن کوچکتر از میزان مورد انتظار دیده میشود که چنین امری صرفاً به معنای تشخیص اشتباه درتاریخ آغاز حاملگی میباشد و نشان میدهد که جنین هنوز در حد انتظار رشد نکرده و قلب آن شکل نگرفته است.
باید ذکر نمود که درصورت باز شدن دهانه رحم طی سه ماهه دوم بارداری و احتمال وقوع سقط جنین، پزشک میتواند از عمل سرکلاژ برای بخیه زدن و بستن دهانه استفاده کند؛ اما لازمه این کار، وضعیت طبیعی جنین و نیز عدم مشاهده عفونت داخل رحمی میباشد. ضمناً تا زمانی که از سقط جنین اطمینان حاصل نشده و علائم شدید و خطرناکی وجود ندارد، پزشک استراحت مطلق را تجویز میکند.
در مجموع، احساس درد و دفع بافت در زمان سقط جنین امری طبیعی است که با مصرف دارو امکان کنترل آن وجود دارد؛ ولی هر اقدامی باید تحتنظر متخصص زنان و زایمان انجام گیرد.
تشخیص سقط جنین از قاعدگی
از آنجایی که بسیاری از علائم سقط جنین _نظیر درد، گرفتگی و خونریزی_ مشابه علائم قاعدگی هست و گاهی نیز سقط جنین پیش از اطلاع مادر از بارداری خود رخ میدهد؛ لذا باید به کمک نشانههایی، سقط را از قاعدگی تشخیص داد که این نشانهها عبارتند از:
زمان وقوع: درصورت گذشت حداقل ۸ هفته از بارداری، مشاهده علائم مشترک میتواند با احتمال زیادی مربوط به سقط جنین _و نه قاعدگی_ باشد.
علائم: مشاهده علائم خاصی همچون درد افزایشی شکم و کمر همراه با لختههای درشت خونی و دفع مایعات از واژن، اغلب به سقط جنین اشاره دارد.
ماندگاری علائم: ادامه یافتن علائم مشترک قاعدگی و سقط جنین، در مدتزمانهای متفاوتی روی میدهد؛ به نحوی که معمولاً نشانههای سقط جنین با گذشت زمان شدت مییابد و مدت بیشتری طول میکشد.

روش های درمان عوامل موثر در سقط جنین
بهعلت بروز انواع مختلفی از سقط جنین با دلایل و علل گوناگون، راهکارهای درمانی متفاوتی در برخورد با این مشکل اتخاذ میشود که رایجترین آنها عبارتست از:
- انجام آزمایش ژنتیک در زوجهای دارای دستکم با ۲بار سقط جنین، برای بررسی و یافتن مشکلات کروموزومی و رفع آنها پیش از بارداری مجدد
- بخیه زدن دهانه رحم درصورت نارسایی آن _با علائمی نظیر پاره شدن کیسه آب، احساس فشار ناگهانی به شکم و خونریزی مداوم_ جهت جلوگیری از سقط جنین
- تزریق آمپول روگام درصورت مشاهده نارسایی خونی مادر و جنین، برای جلوگیری از سقط در بارداری بعدی
- تزریق ترکیبات پروژسترونی حین بارداری به مادر درصورت کمبود هورمون پروژسترون پس از انجام آزمایش خون
- اطلاع یافتن از کمکاری تیروئید و سایر اختلالات آن به کمک تست خون و آغاز درمانهای مناسب
شایان ذکر میباشد در مواردی از سقط که هیچگونه بافتی از جنین در بدن مادر باقی نمانده، نیازی به درمان نیست؛ اما در مواردی که هنوز مقداری از بافت جنین در بدن مادر باقی مانده باشد؛ میتوان به روشهای زیر _که عوارض اندکی را در پی دارند_ اقدام به درمان آن نمود:
- انتظار برای خارج شدن باقیمانده بافتهای جنینی از بدن به طور طبیعی
- خارج کردن باقیمانده بافتهای جنینی از بدن به کمک داروی تجویزشده توسط پزشک متخصص
- خارج کردن باقیمانده بافتهای جنینی از بدن به کمک عمل جراحی توسط پزشک متخصص
باید ذکر نمود که درصورت باز شدن دهانه رحم طی سه ماهه دوم بارداری و احتمال وقوع سقط جنین، پزشک میتواند از عمل سرکلاژ برای بخیه زدن و بستن دهانه استفاده کند؛ اما لازمه این کار، وضعیت طبیعی جنین و نیز عدم مشاهده عفونت داخل رحمی میباشد.
ضمناً تا زمانی که از سقط جنین اطمینان حاصل نشده و علائم شدید و خطرناکی وجود ندارد، پزشک استراحت مطلق را تجویز میکند. در مجموع، احساس درد و دفع بافت در زمان سقط جنین امری طبیعی است که با مصرف دارو امکان کنترل آن وجود دارد؛ ولی هر اقدامی باید تحتنظر متخصص زنان و زایمان انجام گیرد.

عوامل پرخطر سقط جنین
در کنار عوامل ژنتیکی سقط جنین و دلایل ناشی از بیماریها یا سبک زندگی، بعضی عوامل پرخطر نیز احتمال سقط جنین را بالا میبرد. این علل عبارتند از:
- مصرف موادمخدر
- سیگار کشیدن
- آسیب جدی به بدن در اثر شرایط مختلف
- مصرف الکل
- بیماریهای کنترل نشده و مزمن مانند دیابت
- تجربه دو یا چند سقط متوالی و مکرر
- داشتن مشکل رحم یا دهانه رحم
- قرار گرفتن در معرض اشعههای خطرناک یا مواد شیمیایی
- کمبود وزن یا اضافه وزن شدید
- سن بالای ۳۵ سال
چه غذاهایی باعث سقط جنین می شود؟
باید دانست که مصرف برخی غذاها و خوراکیها در دوران بارداری، برای گروهی از بانوان و مخصوصاً افراد پرخطر مناسب نیست و احتمال سقط جنین را افزایش میدهد. لذا باید ضمن مشورت با پزشک، مصرف آنها را کم و یا به طور کامل قطع کرد. بعضی از غذاهایی که میتوانند باعث سقط جنین شوند، عبارتند از:
- ماهیهای دارای سطح بالای جیوه در بافت خود (به علت خطر زیاد جیوه برای جنین)
- گوشت خام و نپخته یا فرآوری شده
- مصرف تخممرغ خام
- ماهی نپخته یا خام و همچنین صدف
- خوراکیهای شسته نشده مانند میوه و سبزیجات
- مصرف جوانههای خام
- مصرف مقدار زیادی کافئین در طول بارداری
تهدیدهای سه ماهه دوم در بارداری
امکان سقط جنین در سه ماهه دوم بارداری نیز وجود دارد. اصلی ترین دلایل سقط جنین در سه ماهه دوم بارداری، شکل غیر طبیعی رحم، نارسایی دهانه رحم و شل بودن آن می باشد. در این موارد یک توده، بدون احساس درد از بدن خارج خواهد شد. همچنین در بعضی از موارد جفت امکان فراهم کردن غذا و اکسیژن برای جنین را ندارد و باعث مرگ جنین خواهد شد.
خطر احتمالی در هفته ۱۸ تا زمان زایمان
خطر پارگی کیسه آب از هفته ۱۸ بارداری تا زمان تولد وجود دارد. در برخی از موارد در ماه های آخر بارداری به علت بزرگ شدن جنین و شل شدن دهانه رحم، کیسه آب پاره شده و جنین شروع به خارج شدن می کند. در اینگونه موارد با دوختن دهانه رحم می توان از سقط جنین جلوگیری به عمل آورد.
پیشگیری از پارگی زودرس کیسه آب و راهکارهای کاهش خطر سقط جنین در نیمه دوم بارداری
از هفته ۱۸ بارداری تا زمان زایمان، یکی از خطرات احتمالی که ممکن است رخ دهد، پارگی زودهنگام کیسه آب است. این اتفاق در ماههای پایانی بارداری بیشتر دیده میشود یعنی زمانی که جنین بزرگتر شده و دهانه رحم ضعیف یا شل شده است . اگر کیسه آب پاره شود، جنین زودتر از موعد به دنیا میاید. در چنین شرایطی، پزشکان گاهی با دوختن دهانه رحم تلاش میکنند از سقط یا زایمان زودرس جلوگیری کنند.
راهکارهایی برای کاهش احتمال سقط جنین
·پرهیز از مصرف سیگار، الکل، مواد مخدر و داروهای غیرضروری در دوران بارداری
·مراجعه منظم به پزشک برای مراقبتهای بارداری
·شستن دستها و دوری از افرادی که بیمار هستند برای جلوگیری از عفونت
·حفظ وزن مناسب قبل و حین بارداری
·مصرف غذاهای سالم، متنوع و غنی از میوه و سبزیجات
·محدود کردن مصرف کافئین روزانه به کمتر از ۲۰۰ میلیگرم
·استفاده از مکملهایی مانند اسید فولیک و ویتامینهای ضروری برای رشد سالم جنین
·اگر خون مادر Rh منفی است و جنین Rh مثبت، تزریق آمپول Rh (ایمونوگلوبولین) ضروری خواهد بود
·در صورت داشتن سابقه خانوادگی سقط (مثلاً مادر یا خواهر)، مشورت با پزشک توصیه میشود
·اجتناب از ورزشهای سنگین یا ضربه به شکم، بهویژه در بارداری اول
·انجام آزمایشهای ژنتیک قبل از تولد برای بررسی بیماریهای ارثی مانند تالاسمی

بارداری مجدد پس از سقط جنین
سقط جنین باوجود شایع بودن در میان بسیاری از زوجها، همچنان اتفاق تلخی است که پدر و مادر را تحت تأثیر قرار میدهد و گاهی اقدام مجدد آنها برای فرزندآوری را به تعویق میاندازد. البته برخی از زوجها نیز بلافاصله پس از سقط جنین تمایل دارند هرچه سریعتر، مجدداً صاحب فرزند شوند. معمولاً توصیه میشود که برای اقدام مجدد، زوج باید تا رسیدن به آمادگی فیزیکی و عاطفی صبر کنند.
همچنین درصورت تکرار سقط جنین لازم است با مشورت پزشک، آزمایشهایی برای علتیابی انجام شود که عبارتند از:
- تست کروموزوم به وسیله نمونه خون یا بافت رحمی
- انجام سونوگرافی
- آزمایش خون جهت تشخیص عدم تعادل هورمونی
- معاینه وضعیت لگن و رحم
بهطورکلی، باید دانست که دوره نقاهت پس از سقط جنین به عواملی همچون شرایط جسمی و روحی مادر و نیز طول مدت حاملگی تا قبل از وقوع سقط بستگی دارد. در این شرایط بهتر است که حداقل تا ۲ هفته، از آمیزش جنسی و یا استفاده از تامپون پرهیز نمود. ضمناً احتمال لکهبینی، درد شکمی و نیز آغاز قاعدگی ظرف ۴ تا ۶ هفته پس از سقط _باوجود باقی ماندن هورمونهای حاملگی تا چندماه_ وجود دارد.
مشاوره ژنتیک برای چه افرادی لازم است؟
از آنجایی که سن عامل مهمی در بارداری و سقط به شمار میرود؛ بنابراین، برای زوجین با سن بالا _بهخصوص زنان بالاتر از ۳۵ سال_ مشاوره ژنتیک توصیه میشود؛ چراکه احتمال تولد نوزادی با اختلالات ژنتیکی و کروموزومی در این گروه بیشتر است. به علاوه، افرادی که سابقه تجربه یکی از موارد زیر را دارند نیز میبایست تحت نظر مشاوره ژنتیکی قرار بگیرند:
- زوجینی با سابقه تولد نوزادی ناقص با اختلالات کروموزومی، عقبماندگی ذهنی و یا تولد نوزاد مرده
- زوجینی با سابقه سقطهای مکرر
- زوجین با رابطه خویشاوندی
- زوجین مبتلا به اختلالات ژنتیکی
- زوجین دارای سونوگرافی مشکوک و غیرطبیعی از جنین
- مادر باردار مواجهشونده با مواد یا داروهای تهدیدکننده سلامت جنین
موارد زیر را به خاطر بسپارید!
- ویزیت های مکرر
زنان باردار به طور معمول باید تا هفته ۲۸ بارداری ماهی یک بار برای ویزیت به پزشک مراجعه کنند. بعد از هفته ۲۸ ام و تا قبل از هفته ۳۶ این ویزیت ها باید بصورت دو هفته یکبار انجام شود و از هفته ۳۶ تا آخر بارداری هفته ای یک بار مراجعه به پزشک ضروری می باشد. در صورت بارداری چند قلویی تعداد دفعات ویزیت افزایش خواهد یافت.
- بررسی ترشحات
مادر باید در طی بارداری هرگونه ترشح مایع را جدی تلقی کند. جنین از ابتدا تا نهایتاً هفته ۲۸ بارداری، به علت عدم تشکیل ریه و دستگاه تنفسی نمی تواند خارج از رحم زنده بماند؛ پس در صورت پارگی کیسه آب، جنین از دست خواهد رفت. در صورت پارگی کیسه آب در ماه های بالاتر، مادر باید تحت نظر پزشک بستری شود. در مواردی که پارگی به میزان کمی اتفاق افتاده باشد این امکان وجود دارد که با استراحت مادر، مایع آمنیوتیک مجدد تشکیل شود.
حمایت بعد از سقط جنین
پس از سقط جنین، والدین با طیف گستردهای از احساسات _شامل گریههای مکرر، اختلال خواب و کاهش انرژی_ مواجه خواهند شد که امری طبیعی است و برای گذراندن این دوره سخت بهتر است از دوستان و نزدیکان کمک گرفت و مورد حمایت آنان بود. بدین منظور میبایست کارهای زیر را انجام داد:
- دور از چشم نگه داشتن هرگونه وسیله مربوط به نوزاد تا زمان کسب آمادگی لازم جهت روبرو شدن با مسئله
- انجام کاری نمادین جهت باقی گذاشتن خاطرهای از نوزاد ازدسترفته نظیر کاشتن درخت و یا استفاده مادر از جواهری خاص به یاد نوزاد
- کمک گرفتن از روانشناس جهت کنار آمدن با احساس عذاب وجدان و افسردگی
- صحبت با افرادی با تجربه مشابه
- شرکت در گروههای حمایتی
سوالات متداول
خون سقط جنین چه رنگی است؟
رنگ خون سقط جنین در شرایط مختلف، متفاوت میباشد؛ بهطوری که گاهی قهوهای و گاهی نیز قرمز تا صورتی دیده میشود و احتمال قطع موقت خونریزی، شدت یافتن و یا سبک شدن آن نیز وجود دارد. لازم به ذکر است که معمولاً خونریزی ناشی از سقط جنین در قبل از هفته هشتم بارداری، با خونریزی شدیدی همراه است که نیاز به مراقبتهای پزشکی دارد.
سقط جنین در چه مواردی مجاز است؟
سقط جنین در صورت اثبات مواردی خاص توسط شورای اورژانسی پزشکی نظیر در خطر بودن جان مادر، مادر مبتلا به بیماری قلبی، سرطان پستان، بیماریهای انعقادخون پیشرفته، مشکلات کروموزومی جنین، عدم تشکیل برخی اندامهای جنین مانند سر، ریه و کلیههای جنین، بیرون بودن رودههای جنین از شکم، کاهش رشد چشمگیر جنین، عسروحرج داشتن فرزند برای والدین و هرگونه مشکلی که اختلال زندگی طبیعی نوزاد یا مرگ او را به همراه دارد، مجاز است و همانگونه که ذکر شد، تا هفته 18 بارداری اجازه قانونی سقط صادر میشود.
آیا پریدن زنان حامله در طي دوران بارداری باعث سقط جنین می شود؟
بله. در دوران حاملگی، مرکز ثقل بدن زنان باردار تغییر یافته و لذا خطر از دستدادن تعادل در این بانوان بیشتر است؛ لذا پریدن میتواند منجر به سقوط شده و در موارد شدید، سقط جنین را در پی داشته باشد.
به علاوه، پریدن زنان حامله در طی دوران بارداری، عوارض دیگری را نیز به دنبال دارد که ازجمله آنها میتوان به زایمان زودرس و خونریزی واژینال اشاره نمود. به طور مثال، طناب زدن و پریدن در حین بارداری میتواند موجب ایجاد اصطکاک بین رحم و گردن رحم شده و سپس انقباضات زودرس رحمی و زایمان زودرس را به دنبال داشته باشد.






 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل









کاربر
-سلام وقتتون به خیر. می خواستم ببینم که قرص سایتوتک چجوری مصرف میشه و اینکه چه عوارضی داره؟ بدون مراجعه به پزشک هم میشه مصرف کرد؟
نوشین دهقان
-سلام دوست عزیز. وقت به خیر
بدون تجویز پزشک امکان پذیر نیست و خدایی نکرده به جای سقط شدن جنین باعث ناقص شدن جنین میشود.
با تشکر
کاربر
-سللام
چه غذاهایی برای جلوگیری از سقط جنین توی ماه های اول بارداری مناسبه
نوشین دهقان
-سلام دوست عزیز. وقت به خیر
غذاهای مقوی مثل گوشت گوسفند کباب شده ، مغزیجات ، نان سالم
با آرزوی بهروزی
کاربر
-سلام علت رشد نکردن جنین چیه؟ اگر بخوایم یه بار دیگه بچه دار بشیم ممکنه بازم به مشکل بخوریم و نیاز به سقط باشه؟