چه دلایلی باعث آی وی اف (IVF) ناموفق می شود؟
درمان ناباروری
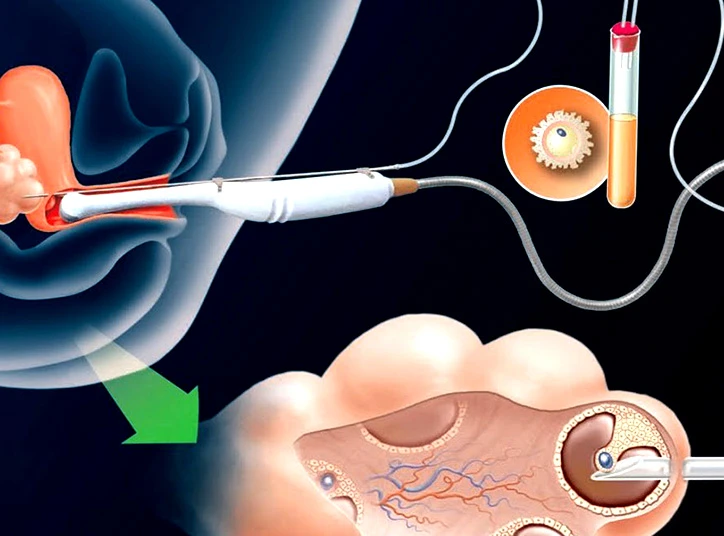
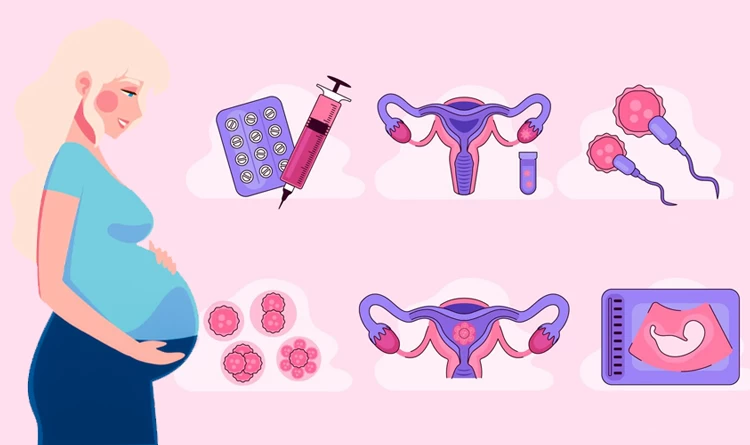
یکی از مؤثرترین روش های بیوتکنولوژیک در درمان ناباروری و کمک به بارداری با درصد موفقیت بسیار بالا، روش آی وی اف است که طی آن، سلول های جنسی را در محیط آزمایشگاهی و شرایط خاص، لقاح میدهند و جنین حاصل را به رحم زن منتقل میکنند.با این حال این روش هم در مواردی به دلیل سن بالا، کیفیت پایین تخمک و عدم انتقال صحیح، موفق نبوده و منجر به تشکیل نشدن جنین در آزمایشگاه، شکست فرآیند لانه گزینی و یا حتی سقط جنین میشود.
بهطور کلی، شکست مکرر IVF در برخی از زوجهای نابارور به وقوع میپیوندد و اغلب با افزایش سن میزان موفقیت نیز کاهش مییابد؛ به نحوی که شانس موفقیت درمان در زنان زیر ۳۵ سال حدود ۴۰ درصد و در بانوان بالای ۳۵ سال کمتر از این مقدار میباشد.
آی وی اف ناموفق در اثر عوامل بسیار مختلفی همچون تنبلی تخمدان یا آندومتریوز شکل میگیرد و شکست درمان در هر مرحله از مراحل چهارگانه IVF محتمل است. از آنجایی که عواملی همچون سن خانم، سابقه بارداریهای پیشین، نوع مشکل ناباروری، سبک زندگی، اقدامات پیش از درمان و… روی موفقیت آیویاف اثر میگذارد، باید نگاه واقعبینانهای به درمان داشت و روحیه و شکیبایی خود را جهت تکرار IVF در صورت لزوم، حفظ نمود.
در بسیاری از زوجها، شانس موفقیت آیویاف حدود ۲۰ الی ۲۵ و گاهی ۳۵ درصد است که احتمال ۲ الی ۳ بار شکست را افزایش میدهد. بنابراین بعد از هر شکست نباید ناامید شد و درمان را متوقف کرد؛ چراکه همواره احتمال وقوع بارداری در تکرار مجدد IVF وجود دارد.

چه کسانی کاندید مناسبی برای درمان IVF هستند؟
درمان IVF مناسب تمام زوج های نابارور نیست؛ بلکه تنها گروهی از افراد، کاندید مناسبی برای این عمل هستند. به عنوان مثال:
- افراد مبتلا به گرفتگی یا آسیب دیدگی لوله های رحمی
- مردان مبتلا به کم تحرکی و کم بودن تعداد اسپرم
- زنان مبتلا به مشکلات چرخه تخمک گذاری، اختلالات رحمی و تخمدان ها
- افراد دارای مشکلات ژنتیکی
- افراد مبتلا به ناباروری بدون علت
عوامل موثر بر ناموفق بودن آی وی اف
علت شکست IVF | شرح |
سن بالا | افزایش سن مادر خصوصاً بالای 35 سال، باعث کاهش کیفیت تخمکها میشود. |
مشکلات اسپرم | وضعیت نامطلوب اسپرم مانند کمیت و کیفیت پایین میتواند موفقیت IVF را کاهش دهد. |
مشکلات رحم | مشکلات ساختاری یا هورمونی رحم میتواند مانع از لانهگزینی جنین شود. |
مشکلات ژنتیکی | ناهنجاری های ژنتیکی در جنین یا والدین میتواند به شکست IVF منجر شود. |
کیفیت تخمک و جنین پایین | اگر تخمک ها یا جنین ها کیفیت پایینی داشته باشند، احتمال بارداری کاهش مییابد. |
درصد موفقیت IVF به عواملی نظیر ویژگی های تناسلی، سن مادر، علل بروز ناباروری و سبک زندگی افراد بستگی دارد. البته درصد موفقیت بارداری با درصد تولد نوزاد زنده حاصل از روش IVF مشخص میشود. در اغلب موارد، اولین مرحله آی وی اف به شرط داشتن یک برنامه مشخص، با موفقیت همراه خواهد بود. اما باید گفت برای زوج هایی که نخستین مرحله انجام آی وی اف آنان با شکست مواجه شده است، نیاز به انجام مجدد آی وی اف میباشد.
در این جا به اصلی ترین علل ناموفق بودن آی وی اف اشاره میکنیم:
- بالا بودن سن زنان
- پایین بودن کیفیت یا گرید جنین
- تنبلی تخمدان
- شکست در کاشت جنین
- مشکلات رحمی
- سبک زندگی ناسالم
- ناهنجاریهای کروموزومی

سن زنان، فاکتور کلیدی موفقیت آی وی اف
یکی از اصلی ترین فاکتورها در موفقیت آی وی اف، سن خانم میباشد؛ چرا که احتمال بارداری با افزایش سن، کاهش مییابد. تحقیقات نشان میدهد میزان موفقیت IVF برای یک خانم ۳۵ ساله حدود ۳۲ درصد میباشد، در حالی که این احتمال برای یک خانم ۴۰ ساله تا میزان ۱۶ درصد کاهش مییابد. به طور کلی افزایش سن در خانم ها، سبب کاهش ذخیره تخمدان ها و کاهش میزان پاسخ دهی به داروهای تحریک تخمدان میشود. تخمک های دریافتی از زنان در سنین بالا کیفیت پایینی دارند؛ در نتیجه جنین های حاصله، دارای کیفیت مطلوبی نخواهند بود و حتی در برخی موارد به دلیل پوچ بودن تخمک، امکان تشکیل جنین در ای وی اف وجود ندارد. از طرفی افزایش سن خانم سبب بروز اختلالات کروموزومی در جنین میشود و با شکست در لانه گزینی جنین های مشکل دار، حاملگی را در مراحل اولیه با سقط روبرو میکند.
پایین بودن کیفیت جنین، عاملی موثر در منفی شدن آی وی اف
گرید جنین تحت تأثیر دو عامل اسپرم و تخمک گذاری میباشد. توصیه میشود به منظور تشکیل جنین با بهترین کیفیت، هم آقا و هم خانم قبل از آی وی اف در سلامت کامل باشند. اگرچه نمیتوان محتوای ژنتیکی سلول های جنسی را تغییر داد اما با تغییر سبک زندگی و بهبود رژیم غذایی میتوان سبب بهبود اسپرم و تقویت تخمک گذاری شد.
کمیت و کیفیت تخمک زنان ارتباط زیادی با سن آنان دارد و معمولاً با افزایش سن، کیفیت تخمکها و در نتیجه شانس موفقیت درمان کاهش مییابد. اگرچه به طور کلی از هر ۴ جنین حاصل از IVF، یک جنین امکان رشد و تولد را دارد؛ اما تحقیقات نشان داده درصد موفقیت بارداری در بانوان ۴۰ تا ۴۲ سال تقریباً به ۱۵ درصد میرسد.
بنابراین هرگونه اختلال در قدرت و کیفیت اسپرمها یا شکل و تعداد آنها میتواند مشکلات باروری را به دنبال داشته باشد و روشهای کمکباروری از قبیل IVF، ICSI و یا حتی بارداری با اسپرم اهدایی را پیش روی زوج نابارور قرار دهد.
البته شرایط آزمایشگاه برای رشد جنین و نیز دقت و سرعت در فرایند انتقال، میتواند سبب کاهش کیفیت جنین شود. علاوه بر این، محیط کشت نامناسب هم رشد نامناسب جنین ها را در پی خواهد داشت. وجود اختلالات کروموزومی در سلول های جنسی و جنین، در ۵ تا ۱۰ درصد موارد به ایجاد مشکل در لانه گزینی میانجامد. لذا در صورتی که پزشکان احتمال وجود اختلال کروموزومی در زوج را تأیید کنند، زن و مرد میتوانند از روش PGD (تشخیص ژنتیکی پش از لانه گزینی) استفاده نمایند.
تنبلی تخمدان، عامل آی وی اف ناموفق
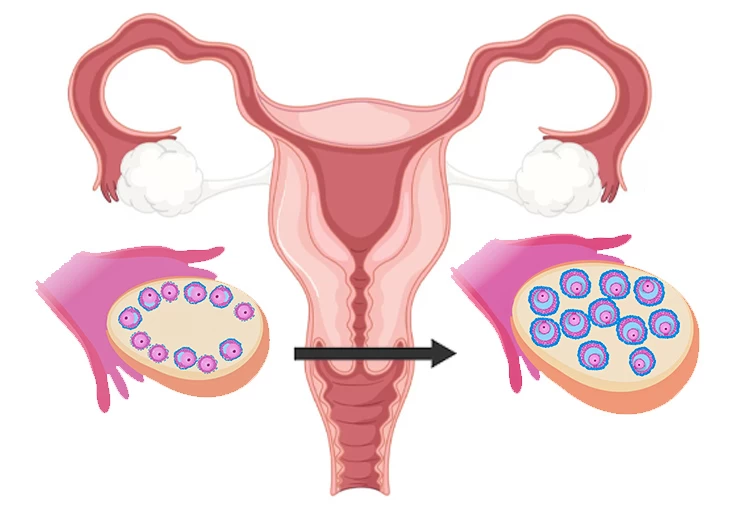
به طور طبیعی باید هر خانم در هر پروسه IVF با تحریک تخمدان، تخمک های زیادی تولید کند؛ اما در مواردی که خانم دچار تنبلی تخمدان باشد، بدن وی نسبت به داروهای آی وی اف پاسخ نمیدهد و در نتیجه تخمک ها دیگر بالغ نمیشوند.
مشکلات رحمی؛ عامل اصلی سقط جنین
داشتن رحم سالم، یکی از فاکتورهای مهم برای موفقیت IVF میباشد. اغلب در صورت بروز شکست مکرر در روش های درمان ناباروری، با استفاده از روش های عکس رنگی رحم و هیستروسکوپی شرایط داخل رحم را به دقت مورد بررسی قرار میدهند. در روش هیستروسکوپی، با استفاده از یک دوربین مخصوص و باریک به نام هیستروسکوپ داخل رحم را بررسی میکنند و در صورت وجود هرگونه آسیب، آن را برطرف مینمایند. برای اطلاعات بیشتر درمورد عکس رنگی رحم، به این مطلب مراجعه کنید.
شکست در کاشت جنین
برای کاشت جنین، ابتدا تخمک از خانم و اسپرم از آقا گرفته میشود و سپس عمل لقاح تخمک و اسپرم انجام میگردد. در ادامه جنین تشکیل شده را به رحم انتقال داده و کاشت را انجام میدهند.
عواملی نظیر کیست و پولیپ تخمدان، جریان خون ضعیف رحم و استرس نیز سبب بروز شکست در کاشت جنین و عدم موفقیت آی وی اف میشود. البته این امکان هم وجود دارد که رشد جنین ها پیش از کاشته شدن، به علل مختلف از جمله بالا بودن سن مادر متوقف شده باشد؛ بنابراین جنین ها در واقع اصلاً کاشته نشده اند و لانه گزینی را آغاز نمیکنند.
برنامه های تغذیه و شیوه زندگی
برای افزایش احتمال موفقیت عمل IVF، باید به رژیم غذایی مناسب قبل از آن توجه ویژه ای نمود. مصرف انواع ویتامین ها و مایعات به همراه مواد مغذی و نیز ترک سیگار، الکل، دخانیات و مواد کافئین دار، نقش مهمی در جلوگیری از تخمک گذاری نامنظم، ضعف سلول های جنسی و همچنین اشکال در ژنوم و ساختار اسپرم ها دارد؛ به علاوه، تا زمان اطمینان از موفقیت آمیز بودن فرآیند لانه گزینی جنین باید از ورزش ها و فعالیت های سنگین خودداری نمود.
ناهنجاری های کروموزومی
وجود ناهنجاریهای کروموزومی در تخمک و جنین باعث عدم موفقیت IVF در بسیاری از موارد میشود. همانطور که اشاره شد، کیفیت تخمک تحت تأثیر اختلالات کروموزومی کاهش مییابد و افزایش سن از اواسط دهه سوم زندگی به بعد و بهویژه پس از ۴۰ سالگی با جلوگیری از تقسیم صحیح کروموزومها، باعث تغییر در تعادل ۲۳ کروموزوم موجود در تخمک میشود.
ناهنجاری کروموزومی در اسپرم نیز (هرچند به میزان کمتری در مقایسه با تخمک)، باعث اختلال در ساختار کروموزومی جنین میگردد و مجموع این عوامل، خطر سقط جنین را افزایش میدهد. معمولاً در ۱۵ درصد آزمایشهای آنالیز اسپرم با نتیجه نرمال، مشکلاتی در DNA مردان دیده میشود و میزان شکست در درمان را میتوان با آزمایش DFI تشخیص داد.

البته تست DFI به طور معمول انجام نمیشود؛ اما نقش تشخیصی مهمی در یافتن علت ناباروری و شکست مکرر IVF دارد. ضمناً آزمایش ژنتیکی PGD هم برای بررسی سلامت و یکپارچگی کروموزومی به کار میرود.
بااینوجود، باید دانست که گاهی اختلالات کروموزومی و نقصهای ژنتیکی، ناتوانی بدن در تقسیم و رشد جنین، ضعیف شدن جنین و همچنین بیگانه پنداشتن سلول تخم از سوی سیستم ایمنی مادر، موجب پس زدن جنین و جلوگیری از لانهگزینی میگردد و باعث تشکیل نشدن جنین در آی وی اف میشود.
علت تشکیل نشدن جنین در آزمایشگاه چیست؟
در صورت استفاده از تکنیکهای لقاح آزمایشگاهی برای بارداری، در ابتدا لازم است که تعدادی جنین قوی و سالم در آزمایشگاه تشکیل شود. بااینحال، این مرحله لزوماً با موفقیت کامل پیش نمیرود و ممکن است فرایند لقاح با مشکل مواجه گردد.
علت تشکیل نشدن جنین در آزمایشگاه، اغلب مربوط به کیفیت پایین تخمک و اسپرم (نظیر پوچ بودن تخمکها یا بدشکل بودن اسپرمها) است و در چنین شرایطی فرایند درمان آی وی اف متوقف میگردد. برای ادامه درمان میبایست ابتدا علت تشکیل نشدن جنین را پیدا کرد و سپس از روش درمانی متناسبی برای بارداری کمک گرفت.
علت تشکیل نشدن قلب جنین در آی وی اف یا بارداری پوچ چیست؟
اگر جنین به صورت واقعی تشکیل نشود یا صرفاً مراحل اولیه رشد را طی کند و به مرحله تشکیل قلب و شنیدن ضربان آن نرسد، گفته میشود بارداری پوچ رخ داده است. در حاملگی پوچ، تخمک بارورشده توانایی طی کردن تقسیمات سلولی و مراحل ژنتیکی برای تبدیل به یک جنین کامل را ندارد که علت آن اغلب وجود ناهنجاری در نطفه و گاهی نیز جهشهای ژنتیکی میباشد.
وجود مشکلات کروموزومی و تقسیم غیرطبیعی سلولها، ناشی از اختلالات مربوط به اسپرم (قابل مشاهده در ۳۰٪ از اسپرمهای نمونه مایع منی) و یا بیکیفیت بودن تخمکها است که نهایتاً مانع از ادامه رشد جنین و وقوع سقط جنین میشود.
چه بیماری هایی سبب تشکیل نشدن جنین میشود؟
وجود اختلالات انعقادی خون در زنان میتواند سبب تشکیل نشدن جنین در آی وی اف شود. به علاوه برخی از بیماری ها نظیر آندومتریوز، عفونت مزمن لوله های رحمی و… با آسیب رساندن به جنین یا ایجاد مانع برای لانه گزینی، میتواند از علل شکست آی وی اف و از رشد و لانه گزینی جنین جلوگیری کند و موجب عدم موفقیت در IVF شود. برخی از این عوامل عبارتند از:

- کیفیت پایین تخمک
- کیفیت پایین اسپرم
- ذخیره تخمدان کم
- گیرندگی ضعیف اندومتر
- بروز مشکل در انتقال جنین
- وضعیت لولههای رحمی
- اختلالات لانه گزینی
- سطح TSH
- مشکلات خونی
- عفونتها
- استرس و اضطراب
کیفیت پایین تخمک؛ علت تخمک پوچ در ای وی اف
عدم رشد و تکامل فولیکولها به دلیل ذخیره پایین تخمدان یا وجود برخی مشکلات در برداشت تخمکهای رسیده، ناشی از کیفیت پایین تخمکها است که باعث تخمک کشی ناموفق میشود. در بعضی موارد حتی در اثر داروهای تحریک تخمدان تخمک بالغ شده اما به دلیل کیفیت پایین، تخمک “پوچ” قلمداد شده و عمل لقاح آزمایشگاهی انجام نمیشود.
از عوامل بروز چنین مشکلاتی باید به چسبندگی شدید تخمدان به رحم یا ایجاد مانع توسط کیست اندومتریومای بزرگ اشاره کرد.

کیفیت پایین اسپرم
پایین بودن کیفیت اسپرم و وجود نقص در آن، دیگر علت تشکیل نشدن جنین در IVF محسوب میشود. سالم بودن اسپرمها و نداشتن نقص ظاهری، سرعت بالای حرکت آنها، داشتن جهت حرکت مناسب و وجود تعداد کافی از اسپرمها برای موفقیت بارداری ضروری است.
باید دانست که گیرندههای موجود در سطح تخمک و اسپرم، امکان ارتباط و لقاح آنها را فراهم میکند؛ بهطوری که اسپرم پس از نزدیک شدن به تخمک، با ترشح آنزیمهایی غشای تخمک را سوراخ کرده و وارد آن میشود. لذا در مواردی که اسپرم مرد به دلایل مختلف، قدرت انجام این لقاح طبیعی را نداشته باشد، میبایست از تکنیکهای آی وی اف، میکرواینجکشن و یا اسپرم اهدایی استفاده نمود.
ذخیره تخمدان کم
کاهش بیش از حد ذخیره تخمدان میتواند روی درصد موفقیت آیویاف اثر بگذارد. در صورتی که ذخیره تخمدان کمتر از یک باشد، عموما آی وی اف با عدم موفقیت رو به رو شده و استفاده از تخمک اهدایی پیشنهاد میشود.
گیرندگی ضعیف اندومتر
درصورتی که بافت اندومتر نازک باشد یا مشکلاتی نظیر فیبروم و سپتوم رحمی، چسبندگی داخل رحم، وضعیت نامناسب رحم به دلیل عفونت و هیدروسالپنکس، آندومتریوز و… وجود داشته باشد، درمان با شکست مواجه میشود.
بروز مشکل در انتقال جنین
گاهی علت شکست درمان، بروز مشکل در حین انتقال جنین به رحم میباشد. استفاده از کاتتر و ابزار نامناسب یا قرار دادن رویان در محل نادرستی از رحم، IVF را با شکست مواجه میکند. ازطرفی با اصلاح زاویه سرویکس و رحم، انتقال جنین توسط کاتترهای منعطف و مرغوب و همچنین انتقال تحت گاید سونوگرافی توسط پزشک متبحر، مانع از بروز چنین مشکلاتی میگردد.
وضعیت لولههای رحمی
سلامت و شرایط لولههای فالوپ یا لولههای رحمی اهمیت بسیار زیادی دارد؛ بهطوری که درصورت انسداد لولهها باید با انجام عمل جراحی سالپنژکتومی قبل از IVF، شانس درمان را افزایش داد. از مهمترین اقدامات جهت شناسایی و درمان اختلالات لولههای فالوپ میتوان به مواردی همچون تشخیص و درمان هیدروسالپنکس (عفونت مکرر رحم)، شناسایی و رفع تورم یا چسبندگی لولهها، انجام لاپاراسکوپی به منظور حذف ضایعات، انجام عمل هیستروسکوپی و بررسی دقیقتر رحم در کنار داپلر عروق رحم (تشخیص انسداد رگهای خونی) و… اشاره کرد.
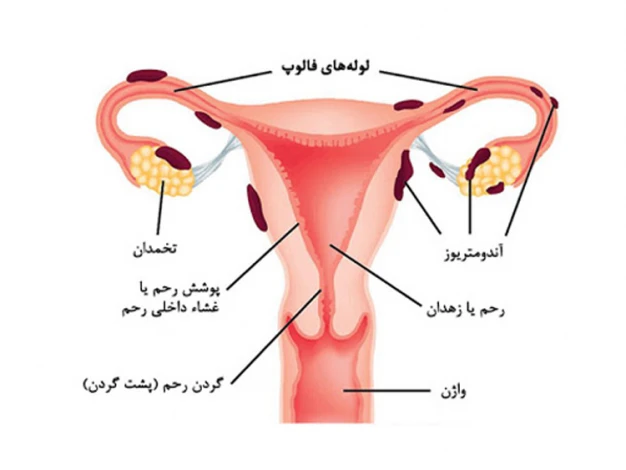
اختلالات لانه گزینی
شکست لانهگزینی جنین لزوماً در اثر عوامل خارجی (نظیر اشکال در روند انتقال جنین به رحم یا مهارت پایین پزشک و...) رخ نمیدهد و در موارد بسیاری، مشکلات داخلی دستگاه تولید مثل علت تشکیل نشدن جنین در IVF میباشد. در واقع در روشهای کمکباروری، معمولاً جنین بین روزهای سوم تا پنجم پس از لقاح، به رحم مادر منتقل میشود و در صورت ارتباط مناسب جنین با آندومتر (لایه داخلی رحم) لانهگزینی رخ میدهد. به عبارتی دیگر، جنین به دیواره رحم اتصال مییابد تا از این طریق، مواد غذایی و اکسیژن را دریافت نماید. در چنین شرایطی، وجود هر یک از عوامل زیر میتواند مانع از قرارگیری و رشد جنین در رحم شود و لانهگزینی را با شکست مواجه کند:
- اندومتریوز
- فیبروم
- تنبلی تخمدان
- پولیپ آندومتر
- هیدروسالپنکس
- نازک بودن پوشش رحمی یا اندومتر
سطح TSH
تست خون برای اندازهگیری سطح هورمون TSH در کنار هورمونهای دیگر همچون FSH، LH و AMH، به بررسی احتمال سقط جنین و همچنین تشخیص برخی مشکلات تیروئید و درمان زودهنگام آن کمک میکند.
مشکلات خونی
لخته شدن و غلظت خون وضعیت خطرناکی است که احتمال سقط جنین را به دنبال دارد. مشکلاتی همچون سندروم هیوز (معروف به سندرم آنتی فسفولیپید، خون چسبناک یا APS) با رقیقکنندههایی مانند کلکسان و دوز کم آسپرین قابل درمان میباشد. از دیگر مشکلات مشابه میتوان ترومبوفیلیا، بیماریهای خودایمنی و… را نام برد.
عفونتها
عفونت در بدن از عوامل اثرگذار بر سقط جنین به شمار میرود که با انجام آزمایشهایی قابل تشخیص و درمان است. لیستریا و عفونتهای عمومی مانند سرخچه، عفونت ناشی از توکسوپلاسموز (قابل انتقال ازطریق مدفوع گربه و سبزیجات نشسته)، و… از دیگر عوامل اثرگذار بر افزایش خطر سقط جنین میباشد.
استرس و اضطراب
بررسیها نشان داده که ناباروری در مادران پراسترس، بیشتر از سایر زنان دیده میشود. از طرفی، استرس و اضطراب مداوم یا شدید میتواند زمینه بروز اختلالات روانی، افسردگی و مشکلات زناشویی را در زوج فراهم کند. در اغلب موارد، کاهش اضطراب و حفظ آرامش با روشهای خانگی و غیرتهاجمی نظیر مراقبه، یوگا و... امکانپذیر است؛ اما در صورت نیاز باید به تشخیص پزشک، فرد تحت مداخلات رواندرمانی قرار گیرد. اگرچه هنوز اثرگذاری این روشها با قطعیت ثابت نشده؛ اما کمکهای پزشکی و مشاورهای میتواند ضمن حفظ آرامش مادر، شانس لانهگزینی و موفقیت باروری را در وی افزایش دهد.
سایر عوامل
برخی عوامل متفرقه نیز در شکست آیویاف نقش دارد که ازجمله آنها باید به تغذیه نامناسب، استرس، دیابت کنترل نشده، دود سیگار، تماس با آلایندهها و مواد شیمیایی و… اشاره نمود.
مصرف چه داروهایی با داروهای باروری تداخل ایجاد میکند؟
از آنجایی که مصرف همزمان برخی داروها باعث عدم تعادل هورمونهای بدن، اثرگذاری نامطلوب در درازمدت و کاهش کارآمدی آنها میشود، درصورت مصرف داروهای زیر باید ابتدا با پزشک مشورت نمود:
- هر نوع داروی تجویزی
- قرص حساسیت روزانه
- مکملهای بدون نسخه (OTC)
- ایبوپروفن (ادویل) یا استامینوفن (تایلنول)
باید اشاره کرد که معمولاً پزشک با آغاز درمان IVF، دستور قطع مصرف داروهای زیر را میدهد:
- انواع استروئیدها نظیر داروهای درمان آسم و لوپوس
- ضدالتهابهای غیراستروئیدی ازقبیل ایبوپروفن (ادویل، میدول، مورتین)، آسپرین و ناپروکسین (الیو)
- داروهای ضد تشنج
- داروهای درمان افسردگی، اضطراب و…
- فرآوردههای پوستی حاوی استروژن یا پروژسترون
- داروهای درمان تیروئید
- داروهای شیمیدرمانی
شکست مکرر در IVF به چه معناست؟
در آی وی اف یا میکرواینجکشن، شکست مکرر به معنای بیشتر از سه بار درمان بی نتیجه میباشد. سه بار تکرار درمان، کاملاً طبیعی است؛ اما پس از سه بار شکست در پروسه IVF، باید علل شکست درمان مورد بررسی قرار گیرد. به طور کلی، علل شکست درمان به دو دسته علل مربوط به جنین و علل مربوط به زوجین تقسیم میشود. وضعیت غیر نرمال رحم، کیفیت و تعداد پایین تخمک و اسپرم، کیفیت پایین جنین های حاصله و انتقال نامناسب جنین، از جمله علل بروز شکست در انتقال جنین میباشد. در بحث شکست مکرر هم شرایطی مورد بررسی قرار میگیرد که با وجود وضعیت نرمال رحم و کیفیت مناسب سلول های جنسی و جنین، آی وی اف با شکست مواجه شده است.
برای کاهش خطر سقط جنین پس از IVF چه کنیم؟
قبل و بعد از آی وی اف باید اقداماتی صورت گیرد که خطر سقط جنین را تا حد امکان کاهش دهد؛ از جمله:
- انجام هیستروسکوپی قبل از IVF
- استفاده از پروژسترون مناسب بعد از انتقال جنین
- کاهش وزن و نگه داشتن BMI بدن در حالت نرمال
- استفاده از تخمک اهدایی در صورت بالا بودن سن خانم (بالای ۴۲ سال)
- پرهیز از انجام فعالیت سنگین تا زمان اطمینان از لانه گزینی جنین
- انجام آزمایشات تیروئید و همچنین آزمایش هورمون های AMH، FSH و LH پیش از IVF
- بررسی مشکلات خونی از جمله غلظت خون پیش از آی وی اف
- بررسی ابتلا یا عدم ابتلا به انواع عفونت پیش از IVF
راه های افزایش درصد موفقیت IVF
برای افزایش شانس موفقیت IVF راه های مختلفی وجود دارد که از جمله آن ها میتوان به موارد زیر اشاره کرد:
- نحوه خراش آندومتر یا جدار رحم
- تزریق لنفوسیت
- تزریق پلاسمای غنی شده یا PRP
- انتقال جنین در سیکل طبیعی
- انتخاب بهترین نوع اسپرم
- هچینگ کردن و برداشتن لایه محافظ از روی رویان جنین به منظور افزایش شانس لانه گزینی
- بررسی ژنتیکی سلول های جنسی و جنین تشکیل شده پیش از انتقال به رحم
درصد موفقیت آی وی اف در دفعه دوم
در صورتی که اولین دوره عمل با شکست مواجه گردد، انجام یک سری آزمایشات تکمیلی برای بررسی علل شکست آی وی اف انجام میپذیرد. بنابراین شکست در مرحله اول آی وی اف، به معنای کاهش شانس موفقیت مراتب بعدی آن نیست. در واقع، تکرار پروسه IVF میتواند شانس موفقیت آی وی اف را افزایش دهد.
البته در مرحله دوم نیز موفقیت IVF به عواملی نظیر سن مادر، کیفیت سلول های جنسی، مهارت متخصص در انجام عمل تخمک کشی و انتقال جنین به رحم، علل بروز ناباروری، شرایط رحم، کیفیت جنین های تشکیل شده و ویژگی های کروموزومی و ژنتیکی جنین بستگی دارد. توصیه میشود زوج هایی که اعتماد نسبت به پزشک خود از دست داده اند، به دنبال متخصص دیگری باشند؛ چرا که اعتماد به متخصص ناباروری و مرکز ناباروری، نقش مهمی در نتیجه آی وی اف خواهد داشت.
آیا خونریزی بعد از IVF طبیعی است؟
علائمی نظیر لکه بینی جزئی و درد اندک بعد از آی وی اف، کاملاً طبیعی است؛ اما خونریزی زیاد و درد شدید در ناحیه شکم، در زمره علائم غیر طبیعی بعد از انتقال جنین به شمار میرود. به طور کلی تا قبل از مثبت شدن جواب آزمایش بارداری، نمیتوان در مورد بارداری یا عدم بارداری فرد از روی علائم او نظر قطعی داد.
باید دانست که بارداری به روش آیویاف معمولاً خونریزی بیشتری نسبت به بارداری طبیعی دارد و برای حدود ۴۰ درصد از بانوان رخ میدهد. این خونریزی که اغلب ناشی از داروهای مصرف شده یا آزمایشهای واژینال میباشد، جریان خون خفیف تا شدیدی _گاهی در حد قاعدگی_ دارد و رنگ خون آن صورتی کمرنگ تا قهوهای تیره میباشد. لکهبینی طی هفتههای اول پس از IVF میتواند عامل طبیعی لانهگزینی و یا اختلال در جایگزینی نطفه باشد که با مصرف داروی پروژسترون قابل رفع است.
البته گاهی این اتفاق، به ناموفق بودن فرآیند آیویاف برمیگردد که موجب سقط جنین میشود پس در صورتی مدت زمان خونریزی طولانی و حجم آن زیاد بود، حتما با پزشک خود مشورت کنید.
مقدار HCG و بارداری پس از آی وی اف
دو هفته بعد از انتقال رویان، با تست خون یا ادرار میتوان سطح هورمون HCG را بررسی و نتایج زیر را بهدست آورد:
- اگر مقدار هورمون کمتر از ۵ واحد در لیتر باشد، نشانه عدم بارداری است.
- اگر سطح HCG بیش از ۱۰ واحد در لیتر باشد، طی هر ۴۸ ساعت باید اندازهگیری شود تا دوبرابر شدن آن مشخص گردد.
- درصورتی که افزایش ۴۸ ساعته هورمون مشاهده نشود یا سطح آن به مرور زمان کاهش یابد، ممکن است بارداری دوام نیاورد.
- با افزایش قابل ملاحظه HCG باید فرد سونوگرافی لگن را طی ۴ هفته بعد از انتقال انجام دهد. دراین صورت کیسه بارداری پر از مایع و حاوی رویان قابل مشاهده خواهد بود. ضربان قلب را هم میتوان در طول هفته چهارم تا چهار هفته و نیم بعد از انتقال، تشخیص داد.

بعد از آی وی اف منفی چه باید کرد؟
درصورت ناموفق بودن هریک از مراحل درمان آیویاف نباید ناامید شد و میتوان با اقداماتی، خود را برای تکرار درمان در آینده آماده کرد؛ ازجمله:
- نگاه مثبت و امیدوارانه به درمانهای آینده
- دریافت پشتیبانی و حمایت از همسر و اعضای خانواده به دلیل تعدد تستها، مراجعات به پزشک و حدود ۸ تا ۱۰ تزریق در روز
- همراهی همسر و اطرافیان در کنار آمدن با عوارض داروهای تزریقی همچون سوزش محل تزریق، حساسیت سینه، حالت تهوع، سردرد، نفخ شکم و…
- کمک گرفتن از اعضای خانواده برای تزریق داروهای روزانه (درصورت داشتن مهارت تزریق)
- اجتناب از حمام آب گرم، استخر، سونا و جکوزی در روزهای پس از تکرار مجدد آیویاف
- انتظار واقعبینانه و دقیق از مراحل درمان و مدتزمان آن (۲ الی ۳ هفته برای تحریک تخمدان، دریافت اسپرم، انجام لقاح و انتقال جنین)
- آمادگی برای تکرار چرخه لقاح و انتقال درصورت نیاز
- آگاهی از سقف مجاز برای تزریق آمپولهای IVF و عمل پانکچر (حداکثر ۶ مرتبه)
- آگاهی از میزان موفقیت آیویاف (معمولاً 30 تا 40 درصد) جهت آمادگی برای هرگونه نتیجه حاصل از درمان
- عدم نیاز به استراحت مطلق و امکان انجام فعالیتهای روزمره تا زمان درمان مجدد

عوارض بعد از ای وی اف ناموفق
از نظر جسمی، شایعترین مشکلات شامل لکهبینی یا خونریزی سبک، گرفتگی و درد شکمی، حساسیت پستان و تغییرات هورمونی هستند که معمولاً موقتیاند و با گذشت چند روز کاهش مییابند. همچنین استفاده از داروهای هورمونی قبل و بعد از IVF میتواند باعث تورم، سردرد یا حالت تهوع خفیف شود که بخشی از عوارض طبیعی این فرایند است.
از نظر روانی، شکست IVF میتواند فشار عاطفی شدیدی ایجاد کند و منجر به استرس، اضطراب، افسردگی یا احساس ناامیدی شود. این واکنشها طبیعی هستند و بسیاری از زنان و زوجها بعد از تجربه ناموفق، نیاز به حمایت روانی و مشاوره دارند. گفتگو با پزشک یا مشاور و حتی حمایت خانواده میتواند به کنترل این فشارها کمک کند.
بارداری طبیعی بعد از آی وی اف
احتمال بارداری طبیعی بعد از بارداری به روش آی وی اف، بسته به عامل ناباروری متفاوت میباشد. اگر تعداد بسیار کم اسپرم یا انسداد لولههای فالوپ عامل ناباروری باشد، معمولاً زوج در بارداریهای بعدی هم مجبور به استفاده از روشهای کمکباروری خواهند بود. اما عامل نامشخص یا آندومتریوز و ضعف دیواره رحم، لزوماً موجب استفاده از آیویاف در بارداریهای بعدی نمیگردد.
هرچند گاهی بارداری اول با بهبود جریان خون و… احتمال بارداری طبیعی در آینده را بهویژه در زنان زیر ۳۴ سال و بانوان مبتلا به آندومتریوز کمی افزایش میدهد؛ ولی این موضوع در همه خانمها صدق نمیکند. ضمناً تجربه یک بارداری موفق به کمک آیویاف، الزاماً مشکلات باروری سابق را رفع نمیکند و اغلب در بارداریهای بعدی نیز این مشکلات نمایان میشود.
در کل، باید درنظر داشت که استفاده از درمان IVF نیازمند شرایط خاصی است و لزومی ندارد که درصورت عدم موفقیت در بارداری به روشهای طبیعی، بلافاصله از آیویاف کمک گرفت؛ بلکه راهکارهای بسیار متنوعی پیش روی زوجین قرار میگیرد .درواقع، عدم موفقیت در بارداری پس از ۶ ماه تلاش به معنای ناباروری نیست و درصورت ادامه یافتن، میتوان جهت یافتن مشکل به پزشک مراجعه کرد.
اما باید دانست درصورت بارداری به روش IVF، معمولاً ۱۷ درصد _و طبق مطالعهای دیگر حدود ۲۰ درصد_ از بانوان در اقدام بعدی میتوانند حاملگی طبیعی را تجربه نمایند. همچنین مطالعه دیگری نشان داده از هر سه خانمی که با روشهای کمکباروری مادر شدهاند، یک نفر طی ۲ سال پس از زایمان توانسته بارداری طبیعی را تجربه کند.

برای افزایش شانس بارداری طبیعی بعد از آی وی اف میتوان راهکارهایی را امتحان کرد که شامل موارد زیر میشود:
- درمان اضافه وزن یا چاقی و رساندن شاخص توده بدنی (BMI) به حد طبیعی
- مصرف کافی پروتئین و ویتامین
- ترک سیگار و الکل، کاهش مصرف کافئین و استفاده از ویتامینهای پرناتال
- توجه به چرخه تخمکگذاری و قاعدگی خود
- کنترل استرس با ورزش و یوگا
همچنین طبق توصیه پزشکان، اقدام به استفاده از روشهای کمکباروری باید درصورت عدم موفقیت به بارداری پس از ۶ ماه تلاش _در زنان بالای ۳۵ سال_ یا پس از ۱ سال تلاش _در زنان زیر ۳۵ سال_ صورت گیرد. بنابراین اگر زنی تجربه شکست در آیویاف یا سایر روشهای کمکباروری را داشته و قصد اقدام مجدد به بارداری را دارد باید به پزشک مراجعه نماید.
کلام آخر
آی وی اف ممکن است به دلایل مختلفی ناموفق باشد، از جمله مشکلات ژنتیکی در جنین، کیفیت پایین تخمک یا اسپرم، شرایط نامناسب رحم و اختلالات هورمونی. همچنین، سن مادر، سبک زندگی نامناسب و بیماریهای زمینهای میتوانند شانس موفقیت را کاهش دهند. اما نباید این موضوع باعث ناامیدی شود، زیرا بسیاری از افراد پس از چندین تلاش موفق به بارداری میشوند. انجام آزمایشهای تکمیلی، تغییر سبک زندگی و مشورت با متخصص میتواند در افزایش احتمال موفقیت موثر باشد. مهمترین نکته این است که هر فرد شرایط خاص خود را دارد و یک روش درمانی ممکن است برای همه مناسب نباشد. بنابراین، شناخت عوامل مؤثر و تصمیمگیری آگاهانه میتواند به مسیر درمان کمک کند.
برای دریافت هرگونه مشاوره و راهنمایی درباره آی وی اف با ما تماس بگیرید:
سوالات متداول
آیا استرس میتواند روی نتیجه آی وی اف تأثیر بگذارد؟
بله، استرس زیاد میتواند تعادل هورمونی را به هم بزند و بر لانهگزینی جنین تأثیر منفی بگذارد.
آیا اضافه وزن روی موفقیت آی وی اف تأثیر دارد؟
بله، چاقی میتواند باعث تغییرات هورمونی و کاهش کیفیت تخمک و جنین شود.
اگر اولین آی وی اف ناموفق شود، آیا دوباره میتوان اقدام کرد؟
بله، بسیاری از افراد پس از چندین تلاش موفق میشوند. پزشک میتواند علت شکست را بررسی کرده و روش درمان را اصلاح کند.
پس زدن جنین توسط رحم یعنی چه؟
گاهی رحم به دلایل مختلف مثل مشکلات ایمنی، نازک بودن دیواره رحم یا اختلالات هورمونی، قادر به پذیرش جنین نیست. این حالت به اصطلاح "پس زدن جنین" گفته میشود و میتواند مانع لانهگزینی موفق شود. درمان معمولاً با داروهای تنظیم هورمون و آمادهسازی بهتر رحم انجام میشود.
بعد از ای وی اف ناموفق چه زمانی پریود میشویم؟
معمولاً خانمها ۷ تا ۱۴ روز بعد از نتیجه منفی IVF پریود میشوند. البته زمان دقیق بسته به بدن و نوع داروهای مصرفی ممکن است کمی زودتر یا دیرتر اتفاق بیفتد.
درصد موفقیت IVF در بار دوم چقدر است؟
به طور کلی، شانس موفقیت در بار دوم بیشتر از بار اول است؛ زیرا پزشک اطلاعات بیشتری از واکنش بدن به داروها و روند درمان به دست میآورد. درصد موفقیت بسته به سن و شرایط فرد بین ۳۰ تا ۵۰ درصد متغیر است.
آیا بعد از IVF ناموفق میتوان به طور طبیعی باردار شد؟
بله، خیلی از خانمها بعد از تجربه IVF ناموفق، به طور طبیعی باردار میشوند. تغییر سبک زندگی، کاهش استرس، تغذیه مناسب و درمان مشکلات زمینهای رحم یا تخمدان، شانس بارداری طبیعی را افزایش میدهد.
علت رشد نکردن جنین در IVF چیست؟
یکی از دلایل اصلی کیفیت پایین تخمک یا اسپرم است. گاهی هم اختلالات ژنتیکی یا مشکلات محیط کشت آزمایشگاهی مانع رشد طبیعی جنین میشود. در این موارد معمولاً پزشک برای دوره بعدی IVF روشهای تقویتی یا تکنیکهای پیشرفتهتر توصیه میکند.

 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل









کاربر
-سلام من روز یازدهم هستم متاسفانه امروز سر موضوعی جروبحثم شد ولی قبلش سینه درد و ورم سینه داشتم و کمردرد و پرخوری ولی وقتی ابن اتفاق افتاد تمام شد
کاربر
-یعنی چی تمام شد
کاربر
-سلام ببخشید من آی وی اف انجام دادم پانزدهم مرداد توهفته سوم هستم دوبار آزمایش دادم منفی بود بهم گفتند دارو قطع کنم پریود میشم زیر شکم هراز گاهی درد میکرد تکرر ادرار داشتم سینه هام درد داشت پس چرا منفی شده لکه بینی وسرگیجه وسردرد ندارم وحال تهوع هم ندارم چیکار کنم موندم
حبیب ابراهیمی
-سلام دوست عزیز
علائمی که بیان کردید از عوارض تخمک کشی و انتقال جنین است و به مرور زمان برطرف می شود، در صورتی که قابل تحمل نیست به پزشک مراجعه کنید.
کاربر
-سلام منم دقیقا همین شرایطاروهم دارم چیکارکنم
کاربر
-سلام نتیجه چی شد
کاربر
-سلام اگر زوج مشکل کروموزمی شماره ۱۵-۱۴داشته باشد ای وی اف جواب میدهد
حبیب ابراهیمی
-سلام دوست عزیز.
حتما باید با متخصص ژنتیک مشورت کنید و قبل از بارداری آزمایش های غربالگری انجام دهید.
کاربر
-سلام من ۱۳ اردیبهشت رحم اجاره ای شدم اما هرچی ازمایش دادم منفی شده رابطم گفته ۳روز دیگه داروهای واستفاده کنم امکان داره مثبت بشه. درسته؟
حبیب ابراهیمی
-سلام دوست عزیز
احتمالش پایینه
کاربر
-سلام دوست عزیز بعد از چند مدت مرحله دوم آی وی اف انجام بدم
نوشین دهقان
-سلام دوست عزیز. وقت به خیر
بهتر هست بعد از گذراندن دو سیکل قاعدگی برای مرحله دوم ای وی اف اقدام شود.
با تشکر و آرزوی بهروزی
کاربر
-سلام من 42سالمه برای تعیین جنسیت میخوام آی یو آف بدم سانس موفقیتم چقدر میتونه باشه
فاطمه وجهی
-دوست عزیز سلام
بستگی به شرایط تخمک ها ، رحم و میزان شدت و ضعف اسپرم آقا داره
در صورتیکه این موارد خوب باشد درصد موفقیت به 60 تا 70 درصد میرسه
کاربر
-سلام من ۶ بار ای وی اف ناموفق داشتم آخرین بار گفتن بخاطر اینکه مقاومت بدنم بالا واقعا بخاطر همین
کاربر
-سلام من۶ بار ای وی اف ناموفق داشتم آزمایش دادم گفتن مقاومت بدن بالا این باعثشده ای وی اف ناموفق داشته باشم نظر شما چی
فاطمه وجهی
-دوست عزیز سلام
آزمایشات شما باید بررسی شوند
و ممکنه است از گردش خون پایین تخمدان و رحم نیز باشد که پی ار پی تخمدان و رحم یا خراش رحم ققبل از ای وی اف مجدد پیشنهاد میشود
کاربر
-سلام من یه دختر ۵ ساله دارم هیچ مشکل بارداری ندارم ۴ ماه سقط جنین کردم خودم چون دختر بود شوهرم هیچ مشکل نداره فقط اسپرم برای پسر دار شدن گفت دکتر صعیف ایا با ای یو اف میشه من کاشت جنین بکنم موفق بشم یا نه
فاطمه وجهی
-دوست عزیز سلام
امکان باروری و تعیین جنسیت به روش ای وی اف هست