شیوه انجام آزمایش اسپرم و نحوه تفسیر جواب آن
ناباروری مردان
ناباروری و ناتوانی در فرزندآوری، مشکلی است که در برخی از زوج ها دیده می شود و در ۵۰ درصد موارد، عامل مردانه دارد. در واقع، با تلاش ناموفق زوج ها جهت بارداری، آزمایشی موسوم به آزمایش اسپرم (Semen Analysis) برای مرد توصیه می شود تا علل احتمالی این اختلال را مشخص کند؛ که در طی این آزمایش، سه پارامتر: تعداد، شکل و تحرک اسپرم (Sperm Motility) مورد آنالیز و بررسی قرار می گیرد.
اگرچه که دلایل متعددی مثل بیماری واریکوسل و… می تواند مشکلات باروری را به همراه داشته باشد؛ اما انجام یک آزمایش برای بررسی مایع منی مرد، کمک زیادی به تشخیص علائم و علت دقیق ناباروری می نماید و راه درمان مناسب را پیش روی پزشک معالج قرار می دهد.
با تلاش های متخصصان آندرولوژی، امروزه اطلاعاتی در خصوص آنالیز اسپرم مردان با آزمایش میکروسکوپی اسپرم ارائه شده که می تواند در درمان ناباروری بسیار سودمند باشد. اگر میخواهید درباره ناباروری مردان بیشتر بدانید، به صفحه مهم ترین دلایل ناباروری در مردان مراجعه کنید.
علت انجام آزمایش اسپرم
اغلب آزمایش اسپرم به دو علت انجام می شود:
- بررسی مشکل ناباروری مردان: زمانی که زوجین با مشکل ناباروری مواجه می شوند، پزشک برای تشخیص میزان تأثیرگذاری تعداد اسپرم ها و چگونگی کیفیت اسپرم، اسپرموگرام انجام می دهد.
- اطمینان از نتیجه عمل وازکتومی: پس از انجام عمل وازکتومی، برای اطمینان از نتیجه عمل، آزمایش اسپرم انجام می شود تا اطمینان حاصل شود که هیچ اسپرمی در مایع منی وجود ندارد.
شرایط لازم برای انجام آزمایش اسپرم
لازم است ۳ تا ۶ روز قبل از انجام آزمایش اسپرم از انزال جلوگیری شود؛ چراکه رعایت این نکته می تواند در صحت و سقم نتیجه آزمایش اثر گذار باشد. همچنین از طرفی توصیه می شود یک هفته قبل از انجام آزمایش نیز فرد انزال داشته باشد؛ زیرا عدم انزال طولانی مدت نیز بر روی کیفیت و کیمیت اسپرم اثر گذار خواهد بود. لازم به ذکر است ناشتا بودن یا نبودن برای انجام این آزمایش اهمیتی ندارد.
باید به این نکته نیز اشاره کرد که در کنار آزمایش اسپرم، گاهی تست های هورمونی و ژنتیکی نظیر آزمایش SDFA نیز تجویز می شود که به تعیین دقیق تر علت ناباروری کمک می نماید. با این حال، تست اسپرم نقش زیادی در تعیین مواردی همچون کیفیت و کمیت اسپرم (sperm count density)، بیمارهای بیضه نظیر هیدروسل و… ایفا می کند و امکان انتخاب درمان های اساسی تر همچون شیمی درمانی و رادیوتراپی را فراهم می آورد.
به هر حال، در ابتدای امر لازم است که تمامی اطلاعات ضروری فرد _شامل بیماری های مقاربتی، مشکلات ریوی، نارسایی کلیه، بیماری های کبدی مزمن، عفونت های تنفسی، فشار خون بالا، دیابت، تیروئید، عادات ناسالم مثل مصرف سیگار، شرایط نامطلوب شغلی و…_ در اختیار پزشک قرار گیرد. سپس تست های غربالگری مانند آزمایش اسپرم (آنالیز مایع منی یا اسپرموگرام) انجام شود.
دیگر آمادگی های قبل از انجام آزمایش اسپرم عبارتند از:
- عدم مصرف مواد مخدر، کافئین و الکل (۲ تا ۵ روز قبل از آزمایش)
- عدم مصرف داروهای گیاهی مانند اکیناسه
- عدم مصرف داروهای هورمونی
اغلب نتیجه این آزمایش ۲۴ ساعت پس از دادن نمونه، اعلام خواهد شد.
بهترین زمان آزمایش اسپرم
در مورد بهترین زمان انجام آزمایش اسپرم باید گفت که این تست، معمولاً ۳ روز پس از آخرین خروج مایع منی _چه حین مقاربت جنسی و چه در خواب_ انجام می شود. فاصله کمتر از ۳ روز بین انزال و آزمایش اسپرم به علت کاهش حجم اسپرم ها، موجب افت نمونه آزمایش می گردد. این در حالی است که فاصله زمانی طولانی نیز از میزان حرکت اسپرم ها می کاهد و نتایج تست را نادرست نشان می دهد.
آزمایش اسپرم چگونه انجام میشود؟
نحوه انجام آزمایش اسپرم بهگونهای است که برای بررسی مایع منی زیر میکروسکوپ، از مردان در آزمایشگاه نمونه میگیرند. این مایع شامل اسپرم و سلولهای تناسلی مردانه است. برای تهیه نمونه مایع منی از چهار روش زیر استفاده می شود:
- استمنا
- رابطه جنسی با کاندوم
- رابطه جنسی با خروج قبل از انزال
- انزال از طریق تحریک
باید به این نکته نیز اشاره کرد که بهترین روش برای دریافت نمونه مناسب، استمنا است.
برای دریافت هرگونه مشاوره و راهنمایی درباره آزمایش اسپرم با ما تماس بگیرید:
03537283090 داخلی 232شماره WhatsAppتلگرامفیسبوکایمیلنتایج آزمایش اسپرم نرمال چگونه است؟
در طول آزمایش اسپرم ، پارامترهای متعددی مورد آزمایش قرار می گیرد که در ادامه این پارامترها مورد بررسی قرار می گیرد:
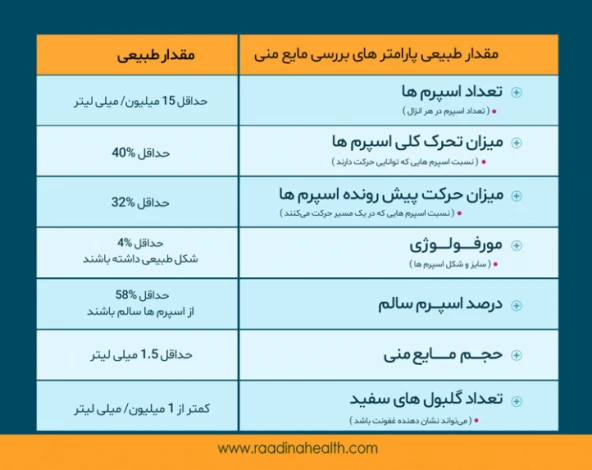
- شکل اسپرم (sperm morphology): در صورتی که شکل اسپرم به میزان بیش از ۵% نرمال باشد، اسپرم خوبی جهت باروری به حساب میآید.
- تحرک اسپرم: بیشتر از ۵۰ درصد از اسپرم ها باید تا یک ساعت پس از خارج شدن تحرک داشته باشند. اگر تمایل دارید دربارهی تحرک نرمال اسپرم بیشتر بدانید، اینجا کلیک کنید. اسپرم به طور کلی داری ۴ نوع حرکت است که با رتبهبندهای متفاوتی قابل مشاهده میباشد؛ رتبههایی نظیر:
- گرید A: مخصوص اسپرمهای مناسب باروری است که میزان آن میبایست حداقل ۱۶% باشد.
- گرید B: مخصوص اسپرمهای نسبتاً خوب جهت باروری است که میزان آن نیز میبایست حداقل ۱۶% باشد.
- گرید C: مخصوص اسپرمهایی است که در جای خود حرکت میکنند که به آن حرکت غیر پیش رونده یا non progressive motility گفته می شود.
- گرید D: مخصوص اسپرمهای فاقد حرکت یا immotile است.
- PH :PH نرمال بین ۷.۲ و ۷.۸ است. PH بالاتر از ۸ نشان دهنده عفونت است و PH کمتر از ۷، نشان از آلودگی یا انسداد مجاری منی بر دارد.
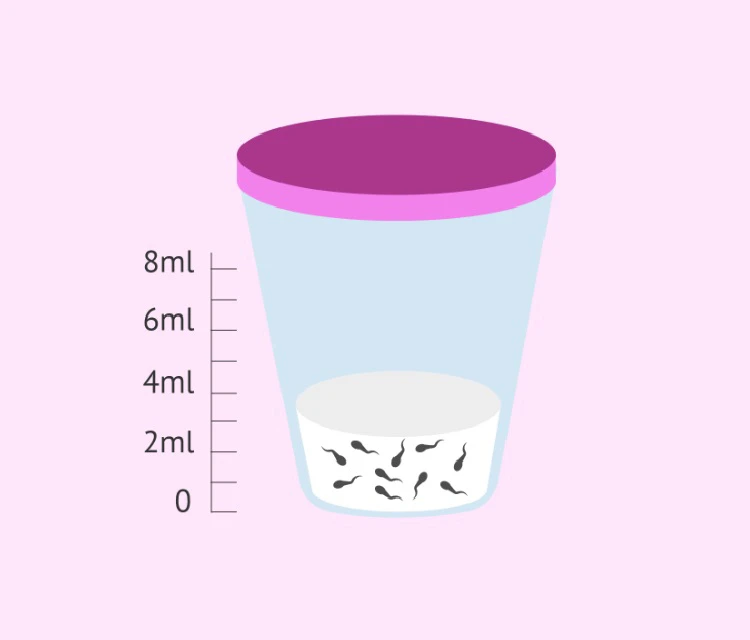
- حجم: یک نمونه آزمایش اسپرم نرمال میبایست حجمی معادل ۲ الی ۵ سیسی داشته باشد؛ چراکه حجم نمونههای کمتر از این مقدار، میتواند نشاندهنده تخلیه انزال رو به عقب -انزال معکوس- و یا کمبود مایع منی باشد.
- تعداد اسپرم: در هر میلی لیتر نمونه آزمایش مایع منی، وجود حداقل ۱۵ میلیون تا بیش از 200 میلیون اسپرم محدوده نرمال تعداد اسپرم برای بارداری به شمار میرود.
- کاهش غلظت: مایع منی در ابتدا غلیظ است. این مایع در حالت نرمال، پس از ۲۰ دقیقه به مایعی با غلظت کم تبدیل می شود که این تغییر باعث افزایش تحرک اسپرم خواهد شد.
- ظاهر: مایع منی در حالت نرمال، سفید و یا خاکستری می باشد. زردی مایع اسپرم به علت عوارض جانبی دارو بوده و رنگ قهوه ای اسپرم به علت وجود خون در مایع منی است.
- مقدار فروکتوز: پایین بودن سطح فروکتوز در مایع منی، به عملکرد نادرست غدد منی اشاره دارد.
- مایع شدن یا Liquefaction: با توجه به غلیظ بودن اسپرم پس از انزال، در صورتی که طی ۱۵ تا ۳۰ دقیقه مایع شود، می توان گفت که مشکلی در آن وجود ندارد. اما مایع شدن اسپرم در خارج از این بازه زمانی، روی باروری اثر منفی می گذارد.
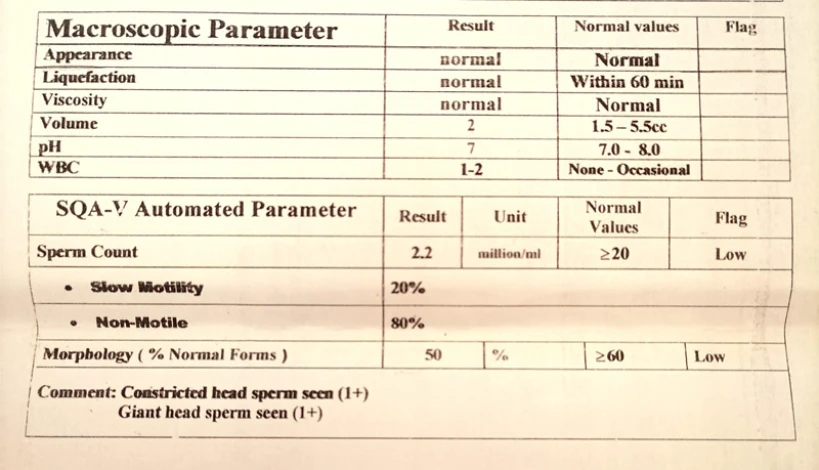
نتایج و آزمایشات تشخیص اسپرم غیرطبیعی
اسپرم غیرطبیعی معمولاً در لقاح با تخمکها با مشکل مواجه میشود. از جمله عوامل مؤثر در ایجاد اسپرم غیرطبیعی میتوان به ناباروری، عدم تعادل هورمونی، نقص ژنی، عفونت و قرار گرفتن در معرض پرتوها اشاره نمود. همچنین در صورتی که جواب آزمایش اسپرم، بیانگر وجود نمونه غیرطبیعی باشد؛ آزمایشات دیگری از سوی پزشک تجویز میشود. آزمایشاتی از قبیل:
- آنالیز ادرار پس از انزال
- نمونهبرداری از بافت بیضهها
- آزمایشات ژنتیکی، هورمونی و نیز ارزیابی سلولهای ایمنی آنتیاسپرم
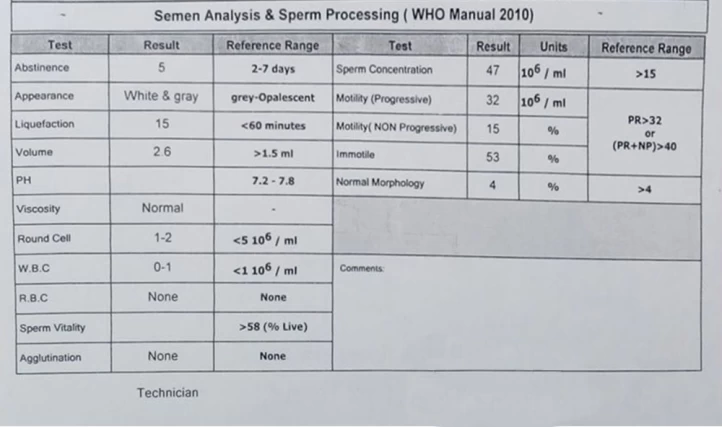
آزمایش اسپرم در منزل، چگونه انجام می گیرد؟
برای انجام آزمایش اسپرم در خانه، راه های مختلفی وجود دارد؛ اما باید دانست که این تست، تنها تعداد اسپرم ها را مشخص می کند و توانایی تعیین نوع حرکت و شکل اسپرم ها را ندارد. در واقع، کمتر بودن تعداد اسپرم ها از مقدار ۲۰ میلیون در میلی لیتر، علامت ناباروری است؛ اما احتمال خطا نیز در آزمایش های خانگی وجود دارد.
روش نوار تست
استفاده از یک نوار تست برای تعیین تعداد اسپرم ها، اولین روش خانگی آزمایش اسپرم است که ضمن بررسی پروتئین خاصی، غلظت آن را در مایع منی مشخص می نماید. آزمایش نوار اسپرم که به تست حاملگی در منزل شباهت دارد، ظرف مدت ۷ دقیقه قابل تفسیر خواهد بود و مثبت بودن نتیجه آن، به نرمال بودن تعداد اسپرم ها اشاره دارد ولی فاکتورهای دیگر را اندازه گیری نمی کند.
روش میکروسکوپی
روش استفاده از میکروسکوپ برای آزمایش، اگرچه وضعیت حرکت اسپرم ها و کیفیت آن ها را به طور تقریبی تعیین می کند؛ اما پیچیدگی های خاصی دارد. با این حال، می توان تست میکروسکوپی را چند بار و برای یک دوره زمانی چند هفته ای به کار برد تا از نتایج آن مطمئن شد.
شرایط نگهداری نمونه اسپرم
- نگهداری منی در دمای بدن
- انتقال منی بعد از نیم تا یک ساعت پس از خروج به آزمایشگاه
چه مواردی باید در انجام آزمایش اسپرم در نظر داشت؟
برای این که آزمایش اسپرم بهترین نتیجه را بدهد، باید موارد تداخلی آن کنترل و رفع گردد؛ از جمله:
- ممانعت از تماس مایع منی با Spermicide (ماده جلوگیری از بارداری)
- جلوگیری از آلوده شدن نمونه
- کنترل اضطراب و استرس
- اجتناب از مصرف الکل و کافئین
- پرهیز از مواد مخدر و تنباکو
- عدم استفاده از داروهای کاهنده تعداد اسپرم مثل سایمتیدین
عوامل اثر گذار روی نتیجه آزمایش اسپرم
برخی از عواملی که میتواند روی تعداد اسپرمها تأثیرگذار باشد و نتایج آزمایش اسپرم را غیرواقعی نشان دهد، عبارتند از:
- گذراندن یک دوره شیمیدرمانی
- مصرف داروهایی برای درمان پروستات بزرگ، ریزش مو و سوزش معده
- فشار خون بالا و مصرف داروهای فشار خون
- استفاده طولانیمدت از استروئید
- مصرف مکملهای تستوسترون، داروهای ضدالتهاب و ضد قارچ
البته لازم به ذکر است که مثانه فرد پیش از گرفتن نمونه آزمایشی میبایست خالی باشد. به علاوه، توصیه میشود که فرد آزمایشدهنده تا ۳ روز قبل از انجام آزمایش از استحمام طولانیمدت با آب داغ و سونا رفتن خودداری نماید تا خللی در نتیجه تست اسپرم رخ ندهد.
طبق اطلاعات ارائهشده توسط Cleveland Clinic عوامل مختلفی میتوانند بر نتیجه آزمایش اسپرم تأثیر بگذارند. این عوامل شامل مواردی چون وضعیت سلامتی عمومی فرد و تغذیه و میزان استرس و مصرف داروها و حتی دمای محیط است. به علاوه، رعایت دستور العمل های خاصی نظیر اجتناب از فعالیت جنسی برای چند روز قبل از آزمایش میتواند به دقت بیشتر نتایج کمک کند.
آزواسپرمی یا صفر بودن اسپرم
همان طور که اشاره شد، تعداد اسپرم ها نقش مهمی در باروری دارد؛ اما گاهی این مقدار به صفر می رسد که به «آزواسپرمی» معروف است. فقدان اسپرم در اثر عواملی همچون واریکوسل، ورم بیضه، پرتودرمانی، سندرم کلاین فلتر و حتی بیماری اوریون به وجود می آید. این مشکل به کمک آزمایش هایی مانند تست میزان پرولاکتین یا تستوسترون، آزمایش میزان هورمون لوتئینی و فولیکول، بیوپسی (نمونه برداری بافتی) از بیضه و… نیز قابل تشخیص است.
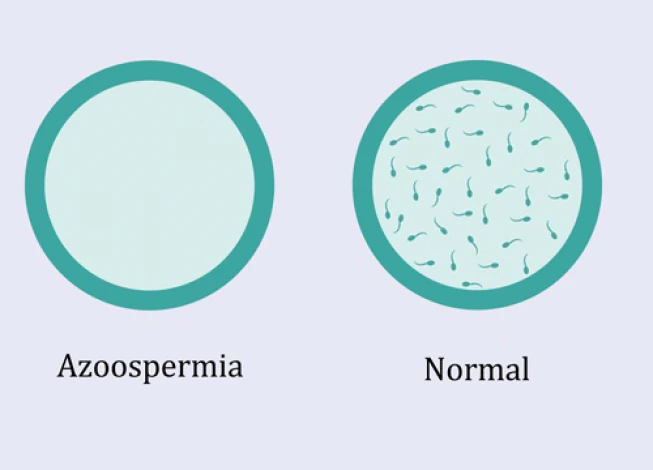
به طور کلی علت شکل گیری آزو اسپرمی، در دسته های زیر تقسیم بندی می شود:
- آزواسپرمی انسدادی ناشی از مشکلات ژنتیکی، بروز واریکوسل و تورم رگ ها و همچنین آسیب قبلی یا جراحی لگن، شکم، ستون فقرات و ارگان های جنسی
- آزواسپرمی غیر انسدادی بیضه و ناتوانی در تولید اسپرم به علت مصرف سیگار و الکل، اختلالات ژنتیکی، داروهای درمان سرطان و داروهای استروئیدی، تابش اشعه، فلزات سنگین محیط کار و…
- آزواسپرمی هورمونی به دلیل کمبود هورمون و قابل درمان با داروهای مرتبط
آزمایش آنتی بادی اسپرم
با توجه به نقش برخی از آنتی بادی ها در باروری، آزمایش آنتی بادی اسپرم نیز می تواند دیگر علل ناباروری را مشخص کند. باید دانست که آنتی بادی های روی اسپرم ها، باعث عدم اتصال آن ها به تخمک می شوند؛ ولی آنتی بادی های اسپرم موجود در خون زنان یا مردان، به طور کلی بر باروری اثر نمی گذارند.
در واقع، نرخ باروری زوج های فاقد این آنتی بادی بیشتر است و تست آن نیز به منظور انتخاب روش تلقیح مصنوعی به عنوان درمانی مناسب، ضروری می باشد. به عبارتی، آزمایش آنتی بادی امکان تزریق اسپرم به تخمک در شرایط آزمایشگاهی را مشخص می کند.
درصد شکست DNA اسپرم
یکی از اصلی ترین مشکلات ناباروری مردان که موجب ضغیف بودن اسپرم آن ها می شود، آسیب به DNA اسپرم است. میزان شکست DNA اسپرم که با آزمایش (Sperm DNA Fragmentation Assay) SDFA مشخص می گردد، می تواند علت ناموفق بودن لقاح خارج از رحم را نیز در زوج های نابارور مشخص کند.
در واقع، این آزمایش برای مواقعی است که انجام روش های باروری مانند آی وی اف (IVF) و میکرواینجکشن هم به دفعات با شکست مواجه شود. لذا تست مورد نظر، غیر طبیعی بودن اسپرم ها و آسیب آنها را مشخص می کند؛ چون از این طریق، می توان درمان هایی را برای بهبود کیفیت اسپرم به کار برد.
به طور کلی در هر مرحله از روند درمان ناباروری، آگاهی از سلامت DNA اسپرم کمک زیادی به انتخاب بهترین روش درمانی می نماید و تست آن، روی اسپرم های فریز شده یا تازه هم قابل انجام است.
سوالات متداول درباره آزمایش اسپرم

علل نتایج غیر نرمال آزمایش اسپرم چیست؟
نتایج غیر عادی آزمایش آنالیز اسپرم می تواند از عواملی نظیر مشکلات ناباروری، بیماری های همچون دیابت، عدم تعادل هورمون ها، نقص ژنتیکی، عفونت و یا قرارگیری در معرض اشعه های خطرناک باشد. چنین مواردی با آزمایش هایی مانند تست ژنتیک، آزمایش هورمونی، بیوپسی بیضه، ادرار پس از انزال، آزمایش سلول های ایمنی ضد اسپرم و… قابل تشخیص است.
همچنین آزمایش آنالیز اسپرم، یکی دیگر از تست های تشخیصی به شمار می رود که طی آن، اسپرم ها با تکه هایی از پوسته تخمک زن مخلوط می شود. این کار مشخص می کند که چه تعداد اسپرم، قابلیت اتصال به تخمک را دارد.
تست اسپرم در خانه چه مزایا و معایب دارد؟
از مزیای تست اسپرم در خانه، می توان به هزینه کمتر و سرعت نتیجه گیری بالاتر اشاره کرد. با این حال، معایب چنین روشی به مراتب بیشتر است؛ چراکه به دلیل عدم کنترل آزمایشگاهی، دقت پایینی دارد و تنها نرمال یا غیر نرمال بودن تعداد اسپرم ها را مشخص می کند. بنابراین در صورت ناباروری ناشی از علل دیگر همچون شکل و مورفولوژی اسپرم ها، حجم آنها، میزان تحرک، محدوده PH و گلبول های سفید خون، امکان تشخیص این موارد وجود ندارد.
علت عفونی بودن مایع منی چیست؟
مشاهده باکتری در مایع منی، لزوماً به معنای عفونی بودن آن نیست؛ چرا که می تواند حین نمونه گیری به مایع اضافه شده باشد. باید گفت که باکتری های «استرپتوکوکوس و استافیلوکوکوس» به علت قرارگیری در روی پوست، امکان جابجایی و ایجاد آلودگی را دارند. به علاوه، عفونت مجاری ادرار یا انتقال باکتری «اشریشیاکلی» از معده به روده، عامل دیگر آلودگی مایع منی است.
به طور کلی منظور از عفونت منی، تعداد بالای ۱۰۰۰ باکتری در هر میلی لیتر آن می باشد که با علائمی همچون تعداد زیاد گلبول های سفید (بیش از ۱ میلیون در میلی لیتر) تشخیص داده می شود. لذا با کشت نمونه ای از مایع منی در آزمایشگاه، امکان شناسایی نوع باکتری عفونی هم فراهم می گردد.
علت وجود خون در منی چیست؟
گاهی ممکن است در مایع منی خون دیده شود که با وجود نادر بودن، یک مسئله جدی و مهم است. علت این عارضه می تواند نشت خون از رگ های کیسه های خون در محل تولید مایع منی، ضربه، عفونت و گاهی سرطان باشد.












کاربر
-سلام تعداد اسپرم نرمال برای یک مرد 45 ساله چقدره؟
کاربر
-برای ازمایش اسپرم چند روز نمیتونیم رابطه داشته باشیم؟
نوشین دهقان
-سلام دوست عزیز. وقت بخیر
برای آزمایش اسپرم کمتر از 3 روز و بیشتر از 5 روز از آخرین مقاربت نگذشته باشد.
کاربر
-سلام من فردا وقط ازمایش دارم ولی خود ارضایی کردم ب مشکل بر میخورم ؟ موشکلش چیست؟
فاطمه وجهی
-دوست عزیز سلام
بهتره حد اقل 3 روز از تخلیه اسپرم گذشته باشد تا تاثیری روز نتیجه نداشته باشد
کاربر
-نمونه اسپرم برای آی وی اف چه جوری بگيرم؟
حبیب ابراهیمی
-سلام دوست عزیز.
بهتر است نمونه در آزمایشگاه و به روش استمناء گرفته شود (مخلوط شدن ترشحات منی با ترشحات واژن می تواند روی کیفیت مایع منی به شدت تأثیر بگذارد). در صورتی که امکان نمونه گیری در آزمایشگاه را ندارید باید در عرض نیم ساعت پس از جمع آوری نمونه اسپرم و در دمای نزدیک بدن، نمونه را به آزمایشگاه تحویل دهید.
با آرزوی سلامت برای شما.
کاربر
-اگر اسپرم با ترشحات واژن مخلوط بشه چه تاثیری روی آزمایش داره
حبیب ابراهیمی
-سلام دوست عزیز
ترشحات منی با ترشحات واژن می تواند به شدت روی کیفیت مایع منی تأثیر بگذارد برای همین بهتر است نمونه اسپرم در آزمایشگاه و به روش استمناء گرفته شود.
کاربر
-سلام باید اسپرم بیشتر از چند میلیون باشه تا طبیعی باردار شد؟
حبیب ابراهیمی
-سلام دوست عزیز. وجود حداقل ۲۰ میلیون اسپرم در هر سیسی نمونه یکی از شرایط نمونه آزمایش اسپرم نرمال به شمار میرود که برای بارداری طبیعی ضرورری است.
کاربر
-سلام با تعداد 91 میلیون اسپرم و حرکت 34 درصدی و مورفولوژی 94 درصد غیر نرمال چقد شانس باروری هست؟
حبیب ابراهیمی
-سلام دوست عزیز اسپرم شما از لحاظ تعداد و حرکت مشکلی ندارد ولی با توجه به درصد بالای غیر طبیعی بودن مورفولوژی باید تحت نظر پزشک از روش های کمک باروری کمک بگیرید. اگر تمایل دارید درباره این روش ها بیشتر بدانید مطلب روش های درمان ناباوری رادینا سلامت را از دست ندهید.
کاربر
-وقت بخیر تعداد اسپرم نرمال چقدر باید باشه؟
کاربر
-سلام من قرص ب 2مصرف میکنم الانم میخام ازمایش اسپرم بدم ب نظر شما مشکلی در ازمایش ایجاد میکند؟
کاربر
-سلام.شما با توجه به شرایطی که داشتی ازمایش دادی؟ نتیجه ش چی شد؟
کاربر
-سلام ببخشید من واریکوسل دوطرفه داشتم عمل کردم الان دکتر بهم دارو میده این دوبار تست اسپرم دادم هنوز اسپرم ها ضعیفه آیا با دارو رفع میشه
حبیب ابراهیمی
-سلام دوست عزیز
تجویز دارو در هر فرد ممکن است به عوامل متفاوتی بستگی داشته باشد و حتما باید آزمایشات بررسی شود. بهتر است که با پزشک متخصص در ارتباط باشید.
کاربر
-سلام اینکه قبل از ازمایش اسپرم باید نزدیکی داشته باشیم تعداد ارضا شدن چند بار باید باشه یکبار یا چند بار ؟
حبیب ابراهیمی
-سلام دوست عزیز،
یک بار کافی است.
کاربر
-سلام خسته نباشید دقیق روز آزمایش اسپرم روز چندم است؟
حبیب ابراهیمی
-سلام دوست عزیز برای ازمایش اسپرم روز خاصی وجود ندارد و همیشه می توان با نظر پزشک انجام داد.
کاربر
-سلام من تخلیه منی کردم فردا ازمایش دارم باید چکار کنم ممنونم اگر راهنمایی کنید
حبیب ابراهیمی
-بهتره حداقل ۳ روز از تخلیه اسپرم گذشته باشه چون روی کیفیت ازمایش اسپرم تاثیر گذار است.
کاربر
-سلام وقت بخیر،ببخشید برای کسی که مجرده و میخواد آزمایش اسپرم انجام بده اگه قبل آزمایش تو خواب انزال داشته باشه کافیه،یا باید حتما استمنا بکنه؟
حبیب ابراهیمی
-سلام دوست عزیز
بهتر است که نمونه برای آزمایش در محیط آزمایشگاه تهیه شود.
کاربر
-ببخشید من منظورم چیز دیگه ای بود اینکه کسی که مجرده و میخواد آزمایش اسپرم انجام بده اگه چند روز قبل از آزمایش در خواب انزال داشته باشه کافیه؟ یا باید حتما از راه استمنا تخلیه داشته باشه؟
حبیب ابراهیمی
-بهتره از راه اسمتنا انجام بشه
کاربر
-سلام من دوسال از ازدواجم گذشته است نابارور هستم چندبار اسپرم آنالیز کردم (wbc)ام زیاد است هربار داکتر برایم دارو تجویز کرد ولی (wbc) ام کم نشد لطف نموده یک راه حل برایم پیشنهاد کنید ممنون
کاربر
-سلام ببخشید من شکست اسپرم 90درصد داشتم رفتم سنوگرافی تا واریکوسل گرید 2هم دارم الان رفتم سونو میگه واریکوسل برطرف شده یعنی امکان داره که شکست اسپرم هم درست شده باشه
کاربر
-با سلام میخواستم جواب آزمایش اسپرم رو زحمت بکشید برام تفسیر کنید. آزمایشم مشکلی داره آیا؟ و یه نکته اینکه بعد از 8 روز آزمایش دادم و قانون ۷۲ ساعت رو رعایت نکردم. Liquefaction: 30 min at 37.0 color gray;opaque Smell : fishy amell Viscosity:normal agglutination: 0 0 Aggregation: 0 Volume: 2.30 8 :semen PH Count, mil/ml:69.62 motile sperm: 70.12 progressive sperm: 64.62 Class A 33.53 B 31.09 C 5.50 D 29.88 VCL: 28.75 VSL: 14.59 VAP: 18.55 MAD: 33.69 ALH: 1.40 BCF: 3.34 LIN: 35.64 WOB: 45.84 STR: 52.76 منتظر جواب شما هستم با تشکر
فردوس طاهی
-دوست عزیز سلام
برای مشاوره بیشتر و تفسیر ازمایش با شماره 09223401365 در شبکه های اجتماعی با ما همراه باشید