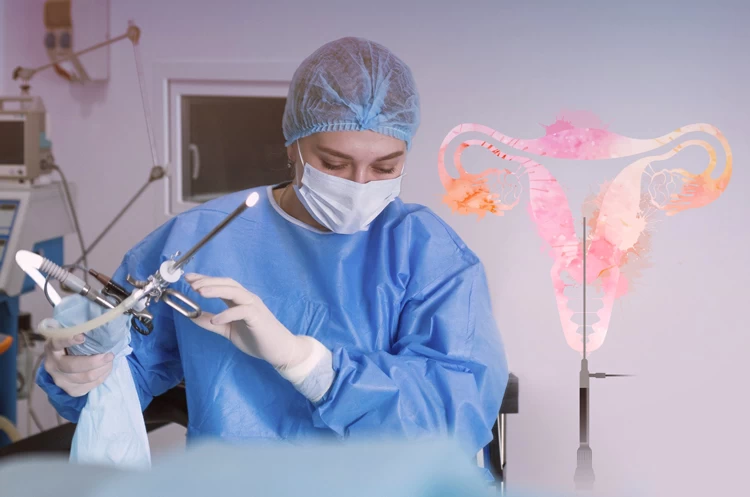
هیستروسکوپی چیست و در زنان چگونه انجام می شود؟
درمان ناباروری
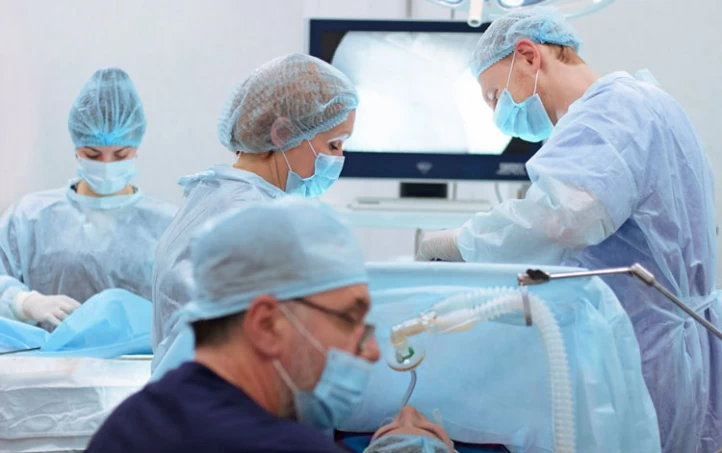
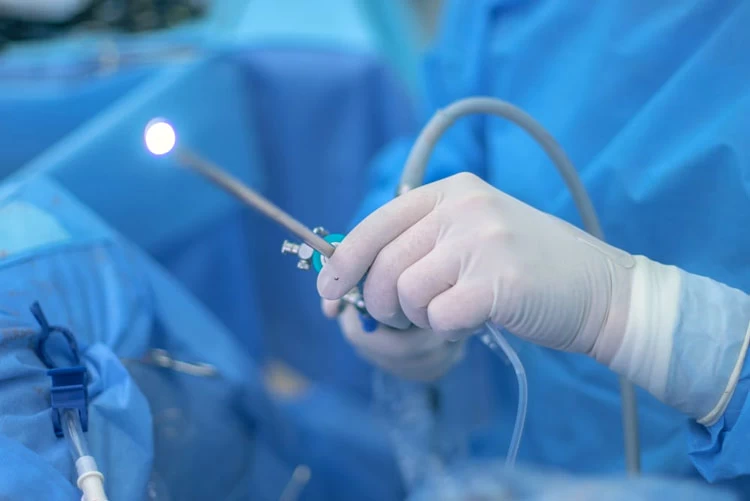
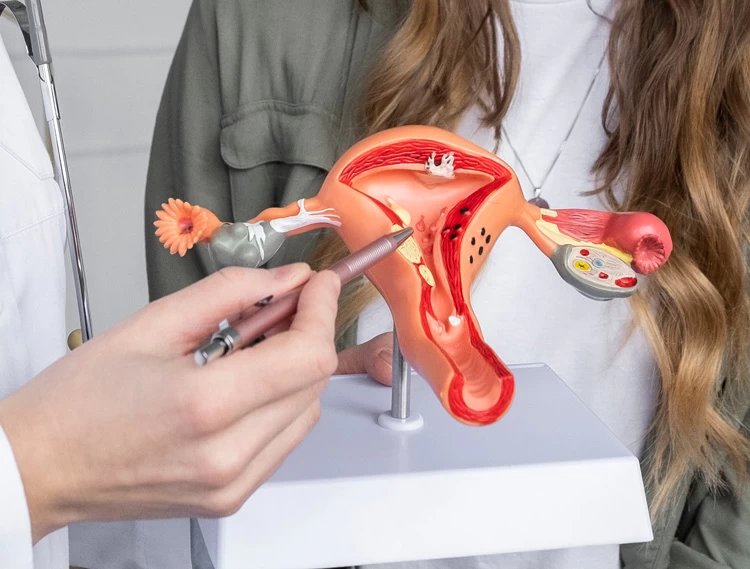
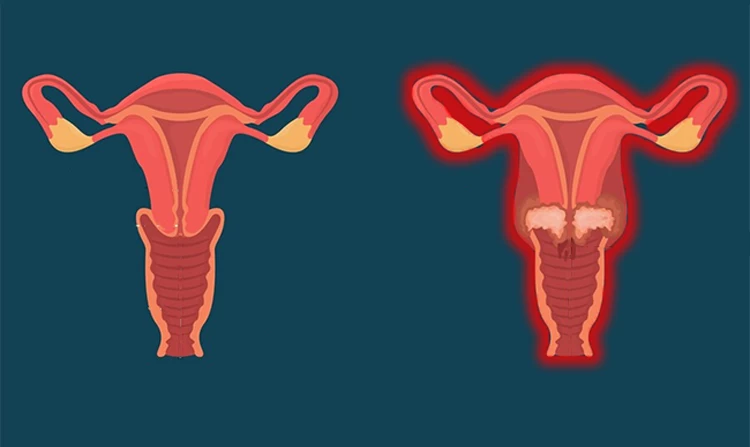
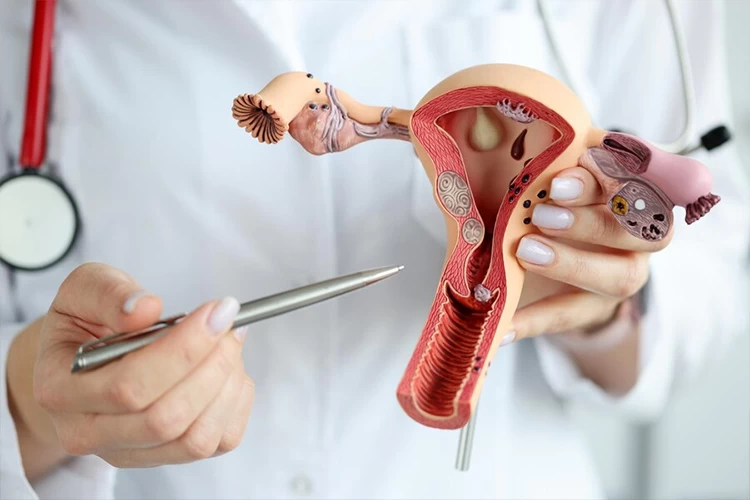
یکی از روشهای تشخیصی و درمانی برای بیماریهای رحم زنان، هیستروسکوپی (hysteroscopy) نام دارد که تکنیکی ساده و کمتهاجمی محسوب میشود. در روش هیستروسکوپی که معمولاً تحت بیهوشی عمومی انجام میپذیرد، پزشک لوله باریکی شامل یک دوربین کوچک (هیستروسکوپ) را وارد دستگاه تناسلی میکند تا مشکلات دهانه رحم، واژن و رحم (نظیر خونریزیهای غیرطبیعی واژن، قاعدگی دردناک و...)را مورد بررسی قرار دهد.
هیستروسکوپی معمولاً نیاز به بستری ندارد و در مواردی که صرفاً با هدف تشخیص بیماریها استفاده شود، بین ۵ تا ۱۰ دقیقه و حداکثر نیم ساعت زمان میبرد. در این مطلب نکاتی درخصوص انواع هیستروسکوپی، موارد استفاده و منع، علل انجام، نحوه انجام و... بیان میشود.
هیستروسکوپی چیست؟
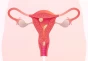
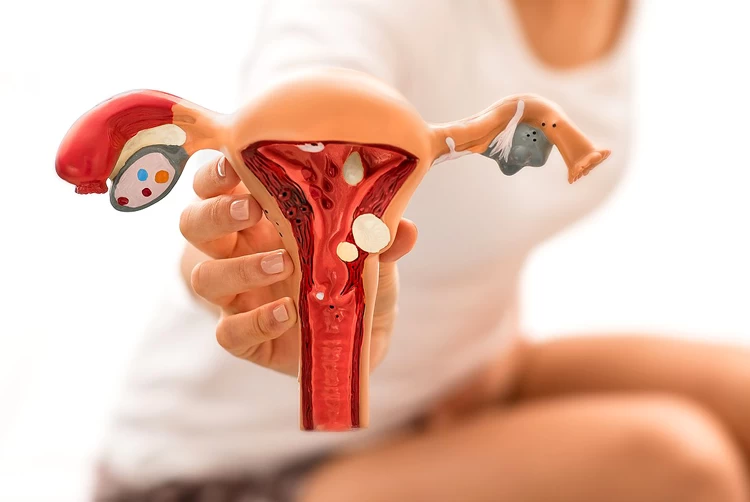
روش تشخیصی و درمانی کمتهاجمی در حوزه زنان است که با عوارض کم و اثربخشی بالا همراه است. در این عمل، یک لوله باریک مجهز به دوربین همراه با مایع یا گاز مخصوص از طریق واژن وارد رحم میشود تا امکان مشاهده دقیق فضای داخلی رحم برای پزشک فراهم گردد. به کمک این روش میتوان مشکلاتی مانند پولیپ، فیبروئید، سپتوم، بافت اسکار و دیگر ناهنجاریهای رحمی را تشخیص داد و در بسیاری موارد همانزمان درمان نیز انجام داد. هیستروسکوپی بهویژه در حوزه ناباروری و روشهای کمکباروری مانند IVF اهمیت زیادی دارد و همراه با آزمایشهایی مانند آنالیز اسپرم مردان، بررسی هورمونهای LH و FSH و تست بیماریهای مقاربتی انجام میشود.
انواع هیستروسکوپی و کاربردهای پزشکی آن
هیستروسکوپی برای بررسی علت خونریزیهای غیرطبیعی در دوران قاعدگی استفاده میشود و به دو شکل است: هیستروسکوپی تشخیصی و هیستروسکوپی درمانی.
هیستروسکوپی تشخیصی:
پزشک با کمک دوربین ظریفی که از راه واژن وارد رحم میشود، داخل رحم را بررسی میکند تا علت برخی مشکلات را پیدا کند. کاربردهای اصلی آن عبارتند از:
·پیدا کردن دلیل سقطهای مکرر
·بررسی علت ناباروری یا نازایی
·تشخیص پولیپها و فیبرومها (تودههای خوشخیم داخل رحم)
·مشخص کردن دلیل دردهای مزمن لگنی
·تأیید نتایج آزمایشهایی مثل عکس رنگی رحم (HSG
·گاهی همراه با روشهای دیگر مثل لاپاراسکوپی یا قبل از کورتاژ انجام میشود
هیستروسکوپی درمانی:
اگر در هیستروسکوپی تشخیصی مشکلی پیدا شود، گاهی بلافاصله یا در زمان دیگری میتوان آن را با هیستروسکوپی درمان کرد. در این روش، ابزارهای جراحی از طریق هیستروسکوپ وارد رحم میشوند تا مشکلات اصلاح شوند. موارد استفاده رایج شامل:
·بررسی و جابهجایی یا خارج کردن IUD (وسیله پیشگیری از بارداری)
·درمان چسبندگیهای رحمی که ممکن است بعد از جراحی یا عفونت ایجاد شده باشند
·برداشتن پولیپ یا فیبروم از داخل رحم
- نمونهبرداری (بیوپسی) از بافت رحم برای بررسیهای بیشتر در آزمایشگاه
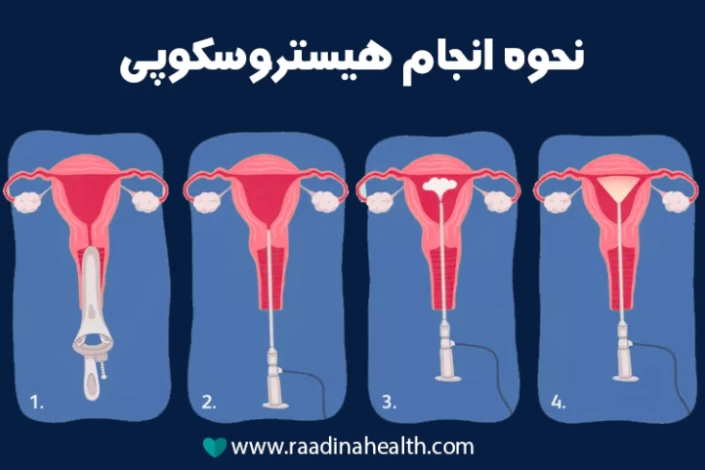
روند انجام هیستروسکوپی چگونه است؟
برای انجام هیستروسکوپی به علت عدم ایجاد برش در پوست، معمولاً نیازی به بیهوشی عمومی نیست؛ مگر در موارد خاصی که جراحی طولانی شود و نیاز به انجام عمل تهاجمیتری باشد.
فرد با مراجعه به بیمارستان یا مطب پزشک، خود را برای یک عمل ۵ تا ۳۰ دقیقهای آماده میکند. ابتدا باید بیمار لباسهای خود را درآورد و پس از پوشیدن لباس مخصوص یا گان، روی تخت معاینه دراز بکشد. بنابر تشخیص پزشک، بیحسی یا بیهوشی عمومی صورت میگیرد و معاینه آغاز میشود.
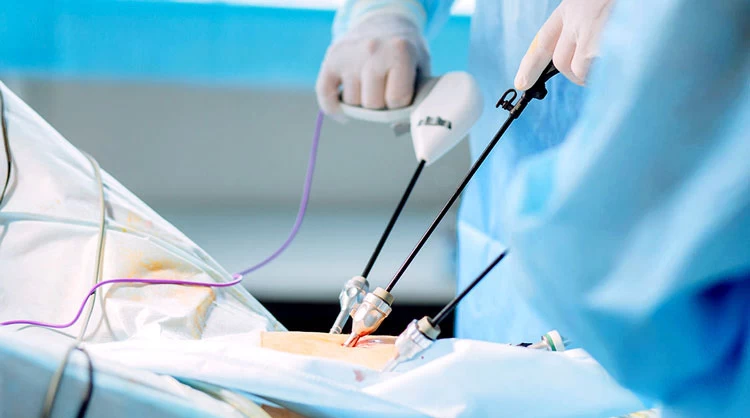
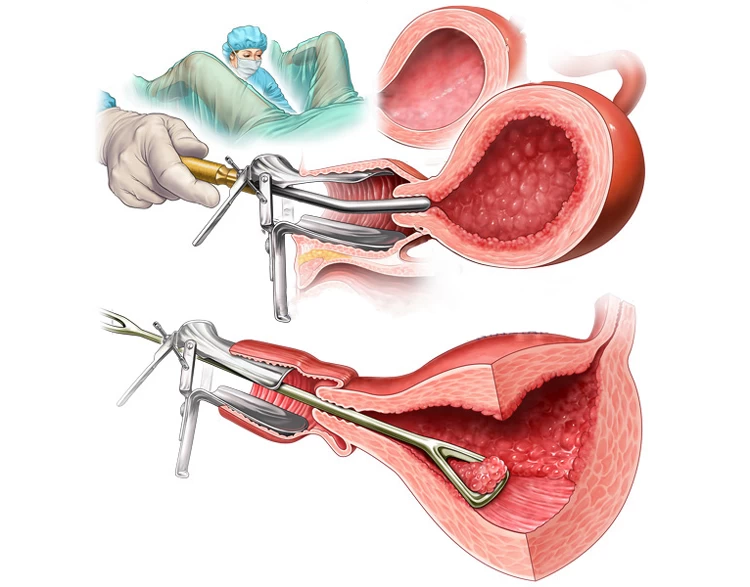
پزشک با وارد کردن ابزاری به نام اسپکولوم به داخل واژن، همچون تست پاپ اسمیر به باز نگه داشتن دهانه رحم برای معاینه بخشهای داخلی میپردازد. سپس با ورود لوله باریکی به نام هیستروسکوپ به رحم، مایع سالین (آبنمک) یا گاز دی اکسید کربن را به آرامی از طریق آن به رحم میفرستند تا با گشاد و عریض کردن رحم، امکان مشاهده بهتر اندامها را فراهم کند.
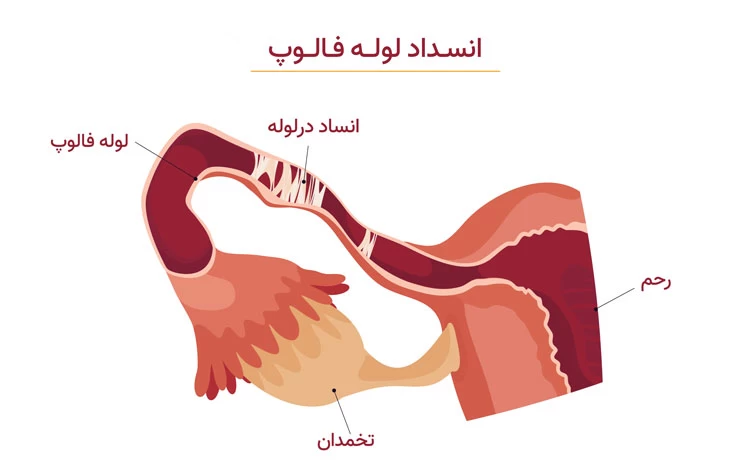
هیستروسکوپ شامل یک چراغ و دوربین ریزی در انتهای آن است که توسط آن وضعیت رحم، لولههای فالوپ و دهانه رحم روی مانیتور مورد بررسی قرار میگیرد و در صورت نیاز به بیوپسی بافتی، این کار نیز توسط هیستروسکوپ انجام میشود.
پزشک ضمن مشاهده حفره رحمی و اطراف آن، امکان تشخیص و درمان چسبندگیها و انواع تودههای رحمی را خواهد داشت. لذا در صورت نیاز به جراحی میتوان ابزار جراحی را هم از همین طریق وارد رحم کرد و عمل را انجام داد. نهایتاً فرد پس از یک استراحت کوتاه مرخص خواهد شد.
علت انجام عمل هیستروسکوپی رحم
هیستروسکوپی درمانی یا تشخیصی به دلایل مختلفی مورد استفاده قرار میگیرد. برخی موارد استفاده از آن به تشخیص بیماری و تأیید آزمایشهای دیگر مربوط میشود و گاهی اوقات، این عمل با هدف درمان بیماریهای زنان به کار میرود. مهمترین علل و عوامل انجام جراحی هیستروسکوپی عبارتند از:
- تشخیص و درمان توده ها
- تشخیص و درمان مشکلات آندومتر
- تشخیص و درمان ناهنجاری های رحمی
- تشخیص و درمان علل خونریزی واژینال
- کمک به فرآیند آی وی اف
- تخلیه جنین سقط شده
در ادامه به شرح هر یک از موارد بالا میپردازیم.
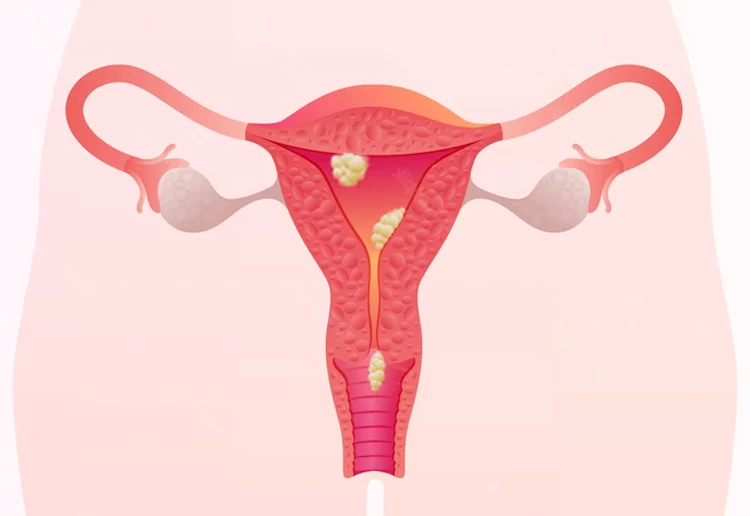
تشخیص و درمان توده ها
هیستروسکوپی راهی برای تشخیص پولیپ رحم و فیبرومهای رحمی و همچنین درمان آنها است. معمولاً ابتدا حین سونوگرافی واژینال، پولیپهایی مشاهده میشود كه سپس روشهای درمانی مناسب همچون هیستروسکوپی برای تخلیه آنها به کار میرود.
در بسیاری از موارد هم ممکن است هورموندرمانی حین آی وی اف (IVF) باعث تولید پولیپهایی شود که میبایست حتماً قبل از انتقال و کاشت جنین، به روش هیستروسکوپی تخلیه گردد.
تشخیص و درمان مشکلات آندومتر
لایه داخلی رحم که با نام آندومتر شناخته میشود، بخش مهمی در حفظ و رشد جنین حین بارداری است که بیماریهای آن آسیبی جدی به سلامت مادر و جنین میرساند. با هیستروسکوپی میتوان مشکلات آندومتر نظیر سندرم آشرمن (asherman syndrome) و چسبندگیها را تشخیص داد و حتی آنها را درمان کرد.
سندرم آشرمن به از بین رفتن یک قسمت یا کل آندومتر گفته میشود که عوارضی همچون آمنوره (قطع قاعدگی)، بینظمی پریود و ناباروری را در پی دارد. چسبندگیهای داخل رحم نیز بیشتر به دلیل سقط و کورتاژ، آی وی اف مکرر، عفونت مزمن لگن همچون سل لگنی، خونریزی شدید پس از زایمان و... رخ میدهد.
تشخیص و درمان ناهنجاری های رحمی
ناهنجاریهای رحمی که عمدتاً ریشه ژنتیکی و مادرزادی دارند، اغلب با روش هیستروسکوپی قابل تشخیص هستند. در مواردی ممکن است بتوان برخی از این ناهنجاریها را نیز با این روش درمان کرد. اصلیترین ناهنجاریهای رحمی شامل رحم دوشاخ، رحم تکشاخ، سپتوم رحمی و... است.
تشخیص و درمان علل خونریزی واژینال
خونریزی غیرطبیعی از واژن همچون خونریزیهای شدید و طولانیمدت قاعدگی، خونریزی بین دورههای عادت ماهانه و خونریزی پس از یائسگی را میتوان به کمک هیستروسکوپی رحم علتیابی کرد. باید گفت که یافتن دلیل بینظمی قاعدگی معمولاً در ابتدا به کمک سونوگرافی واژینال و تستهای هورمونی تخمدان انجام میپذیرد.
در واقع، علت برخی خونریزیهای پس از یائسگی، ضخیم شدن دیواره رحم (بیش از ۴ میلیمتر) و تشکیل پولیپ رحمی است. سپس در مواردی همچون مشاهده پولیپ و فیبروم داخل رحم یا افزایش ضخامت دیواره رحم میبایست از هیستروسکوپی برای تشخیص نهایی و درمان استفاده کرد. همچنین در برخی موارد، برای انجام روش فرسایش آندومتر و حذف این لایه با هدف توقف برخی خونریزیهای شدید به کار میرود.
تخلیه جنین سقط شده
گاهی پس از سقط جنین، بقایای مرده بافت جنین و جفت بهطور طبیعی از بدن خارج نمیشود و و بدین ترتیب جفت به حفره رحم و آندومتر چسبندگی پیدا میکند. در این صورت نمیتوان از کورتاژ برای تخلیه کامل جفت و بافتهای دیگر کمک گرفت و میبایست به سراغ هیستروسکوپی رفت.
عمل هیستروسکوپی قبل انتقال جنین
اگر خانمی تحت درمان به روش آی وی اف بوده و دچار شکست مکرر IVF یا اختلال در لانهگزینی شده باشد، میتوان از هیستروسکوپی رحم برای تشخیص علت این اتفاق کمک گرفت. همچنین به اعتقاد برخی از پزشکان، استفاده از این روش قبل از IVF نیز به افزایش موفقیت این درمان کمک میکند. به این صورت که میتوان حین انجام هیستروسکوپی پیش از انتقال جنین به رحم مادر، با خراش آندومتر به افزایش قابلیت آن برای لانهگزینی جنین کمک کرد.
تکنیک خراش رحم جهت انتقال جنین
در این روش، سطح داخلی آندومتر بهصورت کنترلشده دچار آسیب خفیف میشود. این کار معمولا در فاز لوتئال (اواخر سیکل قاعدگی) یا سیکل قبل از انتقال جنین انجام میشود. وسیلهای باریک شبیه کاتتر نمونهبرداری آندومتر از طریق دهانه رحم وارد رحم میشود. پزشک با حرکات رفت و برگشتی ملایم، لایه سطحی آندومتر را خراش میدهد. این کار میتواند بهطور مستقل یا در جریان هیستروسکوپی تشخیصی/درمانی انجام گیرد.
مکانیسم اثر:
- ایجاد آسیب سطحی در آندومتر، موجب آغاز یک پاسخ التهابی کنترلشده میشود. در این فرآیند:
- گلبولهای سفید و فاکتورهای رشد به ناحیه آسیب دیده جذب میشوند.
- تولید سیتوکینها و پروستاگلاندینها افزایش مییابد.
- فرآیند ترمیم باعث بازسازی قویتر و پذیراتر شدن آندومتر میشود.
این تغییرات محیطی، شرایط مناسبتری برای لانهگزینی جنین فراهم ساخته و احتمال بارداری موفق را افزایش میدهد.
موارد کاربرد:
- زنان با سابقه چندین بار انتقال جنین ناموفق
- در مواردی که کیفیت آندومتر یا پذیرش رحمی کاهش یافته است
نکته مهم: با وجود مطالعات امیدوارکننده، نتایج پژوهشها همچنان متناقض است و برخی مراجع علمی این روش را فقط در بیماران با شکستهای مکرر IVF توصیه میکنند، نه بهصورت روتین برای همه.
هیستروسکوپی و خراش رحم
درمورد ارتباط خراش رحم با هیستروسکوپی باید گفت که این خراش را میتوان حین عمل و به صورت واژینال انجام داد. جراح میتواند حین هیستروسکوپی و بیهوشی بیمار، علاوه بر یافتن مشکلاتی نظیر فیبروئید یا پولیپ رحمی و درمان آنها، اقدام به ایجاد یک خراش بر روی رحم نماید.
این کار که با هدف افزایش موفقیت لانهگزینی جنین انجام شده و از مسیر واژن و بدون نیاز به ایجاد برش بر روی شکم، صورت میپذیرد. لازم به ذکر است که بهترین زمان خراش رحم حین هیستروسکوپی، قبل از شروع چرخه استروژنی (سیکل انتقال جنین) و یا طی روزهای پنجم تا هفتم سیکل میباشد.
تأثیر خراش رحم بر موفقیت انتقال جنین
همانطور که ذکر شد، طبق برخی تحقیقات میتوان شانس موفقیت انتقال جنین در آی وی اف را به کمک انجام خراش آندومتر تا دو برابر افزایش داد. از طرفی با توجه به تهاجم کم این روش و خطر درد و عفونت بسیار پایین، انجام خراش اندومتر به کلیه افراد دارای IVF ناموفق با وجود رویانهای باکیفیت، توصیه میشود. در واقع در افرادی که با داشتن جنینهای باکیفیت نیز دچار شکست آی وی اف میگردند، احتمال نقص و ضعف در اندومتر وجود دارد.
البته باید دانست که خراش رحم، لزوماً در زنان دارای سن بالا یا افراد دارای جنینهای کمکیفیت و بیمار (از نظر مشکلات ژنتیکی و ناهنجاریهای کروموزومی) باعث نتیجه مثبت و موفقیتآمیزی نمیشود. لذا بهتر است قبل از اقدام به خراش اندومتر رحم، آزمایشهای ژنتیکی پیش از لانهگزینی به منظور اطمینان از سلامت و کیفیت رویان انجام گیرد و مناسب بودن این روش برای بیمار، از سوی پزشک متخصص تأیید شود.
سایر موارد استفاده از روش هیستروسکوپی
بهطور کلی، موارد رایج استفاده از این جراحی عبارتند از:
- مشاهده خونریزیهای شدید و دردناک
- قاعدگیهای طولانیمدت
- خونریزی پس از یائسگی
- مشاهده خونریزی غیرعادی بین دو دوره پریود
- تشخیص و درمان پولیپ، میوم، فیبروم و چسبندگی رحمی
- کسب نتایج غیرعادی از تست پاپ اسمیر (Papanicolaou test)
- سابقه سقط مکرر یا بیش از یک بار سقط جنین
- خارج شدن دستگاه IUD (دستگاهی برای پیشگیری از بارداری)
- لزوم نمونهبرداری بافتی یا بیوپسی از رحم
- تکمیل فرایند لاپاراسکوپی در برخی موارد
- تشخیص بدشکلی و ناهنجاریهای رحمی
- نیاز به هیستروسکوپی پیش از عمل کورتاژ
مهم ترین اقدامات لازم قبل از هیستروسکوپی
پیش از انجام عمل هیستروسکوپی، اقدامات و مراقبتهایی لازم است که شامل موارد زیر میباشد:
- انجام کلیه آزمایشهای لازم از جمله تست بارداری و آزمایش خون
- مصرف دارو طبق نظر پزشک برای چک کردن فیبرومهای رحمی مشاهدهشده
- استفاده از روشهای پیشگیری از بارداری تا زمان اتمام درمان هیستروسکوپی
- مصرف داروهایی همچون ایبوپروفن حدود یک ساعت پیش از عمل برای کاهش دردهای پس از آن
- آمادگی برای بیهوشی موضعی جهت بیحس کردن دهانه رحم
- آمادگی برای بیهوشی عمومی در مواردی همچون درمان فیبروم رحمی با هیستروسکوپی
- اجتناب از خوردن نوشیدن طی چند ساعت قبل از عمل در صورت نیاز به بیهوشی عمومی
اقدامات و مراقبت های پس از هیستروسکوپی
با اتمام فرایندهیستروسکوپی باید اقدامات و مراقبتهایی را در پیش گرفت که به تسریع روند بهبودی کمک کند. این اقدامات عبارتند از:
- داشتن استراحت چندساعته یا یک روزه بعد از عمل و سپس بازگشت به فعالیتهای روزمره
- استراحت کافی و چندروزه درصورت انجام هیستروسکوپی با بیهوشی عمومی
- عدم رانندگی بعد از اتمام عمل هیستزوسکوپی در صورت استفاده از بیهوشی عمومی
- ازسرگیری تغذیه طبیعی و رژیم غذایی سالم پس از هیستروسکوپی
- آمادگی برای انقباضات رحمی و درد شکم (همچون درد عادت ماهانه)، احساس تجمع گاز در زیر شکم تا ۲۴ ساعت بعد از عمل، لکهبینی و خونریزی واژینال تا چند روز
- مراجعه به پزشک در صورت احساس دردهای شدید یا خونریزیهای غیرطبیعی
- خودداری از رابطه جنسی تا زمان قطع خونریزی و لکهبینی (حداقل ۱ تا ۲ هفته بعد از عمل) برای کاهش خطر عفونت
- مصرف منظم و کامل داروهای تجویزشده توسط پزشک
عوارض هیستروسکوپی
هیستروسکوپی یک روش تشخیصی و درمانی با تهاجم نسبتاً کم است که گاهی ضمن ادغام با دیگر روشهای درمانی، تهاجمیتر میشود. از همین رو ممکن است عمل هیستروسکوپی دارای عوارض و پیامدهای زیر باشد:
- مشکلات ناشی از بیحسی و بیهوشی عمومی
- عفونت رحمی بعد از هیستروسکوپی
- مشکل تجمع مایعات و گاز در رحم
- آمبولی (Embolus) ناشی از عدم تعادل الکترولیتی بدن
- آسیب دیدن سرویکس یا گردن رحم و خود رحم
- بیماری التهابی لگن با علائمی همچون درد شدید شکم، تب، خونریزی شدید و...
- سوراخ شدن رحم در موارد نادر
- بروز پریتونیت یا التهاب پرده صفاقی
آیا هیستروسکوپی درد دارد؟
در پاسخ به این سؤال که آیا هیستروسکوپی دردناک است، باید گفت همه خانمها درد یکسانی را تجربه نمیکنند. بااینحال در اغلب زنان، این فرایند بدون درد یا با درد کمی سپری میشود که به راحتی با مصرف داروهای مسکن تجویزشده توسط پزشک، قابل کنترل و تحمل است. پیش از عمل هیستروسکوپی نیز میتوان با مشورت پزشک داروهایی برای تسکین درد استفاده کرد؛ اما اگر در طول فرایند هیستروسکوپی درد شدیدی توسط بیمار احساس شود، میتوان درمان را متوقف نمود.
موارد منع استفاده از هیستروسکوپی
اگرچه این عمل کاربرد گستردهای در تشخیص و درمان بیماریهای زنان دارد؛ اما در موارد خاصی به دلیل آسیبها و خطرات احتمالی، به هیچ وجه نمیتوان از این تکنیک استفاده کرد. موارد منع استفاده از هیستروسکوپی عبارتند از:
- زنان باردار یا مشکوک به حاملگی
- مبتلایان به بیماری التهابی لگن
- افراد دارای عفونت ادراری
- مبتلایان به عفونت واژینال
- افراد دارای سرطان شناختهشده رحمی
بهترین زمان انجام هیستروسکوپی
مناسب ترین وقت برای انجام جراحی هیستروسکوپی حداکثر یک هفته بعد از اتمام خونریزی قاعدگی است که دید مناسبی را برای پزشک فراهم میکند. در این بازه زمانی پزشک میتواند وضعیت داخل رحم و ارگانهای دیگر را با دقت بالایی مشاهده کند و ناهنجاریهای احتمالی را تشخیص دهد.
توصیه میشود که فرد از پنجمین روز پریود، مصرف قرصهای جلوگیری از بارداری HD را آغاز کند و نهایتاً ۲ تا ۳ روز پس از پایان خونریزی قاعدگی جهت انجام هیستروسکوپی به پزشک مراجعه نماید. لازم به ذکر است که انجام هیستروسکوپی در زنان یائسه دارای محدودیت زمانی نیست و هرزمان امکانپذیر میباشد.
هزینه عمل هیستروسکوپی چقدر است؟
تعیین قیمت تمامشده تشخیص و درمان بیماریها به روش هیستروسکوپی نیازمند تعیین کلینیک یا بیمارستان محل انجام عمل، دستمزد پزشک جراح، هزینه سایر درمانهای مکمل و... است و نمیتوان مقدار دقیقی برای آن مشخص کرد. بااینحال هزینه هیستروسکوپی همواره کمی بیشتر از جراحی باز میباشد که با توجه به عوارض کمتر آن، بهصرفه به نظر میرسد.
سخن پایانی
روش هیستروسکوپی یکی از راهحلهای اثرگذار و کمخطر برای تشخیص و درمان بیماریهای رحمی یا ناهنجاریهای دستگاه تناسلی زنان است که باتوجه به تهاجم کم و نقاهت کوتاهمدت، در موارد متعددی استفاده میشود. با وجود این، با توجه به خطراتی که این روش برای زنان باردار یا مبتلایان به برخی بیماریهای رحمی دارد، بهتر است جراحی هیستروسکوپی با احتیاط برای درمان بیماریها به کار گرفته شود.
سؤالات متداول
آیا هیستروسکوپی باعث درمان ناباروری می شود؟
در خصوص اثرگذاری این عمل بر قدرت باروری خانمها باید گفت که گاهی علت ناباروری زوجین و شکست مکرر آنها در فرزندآوری، وجود پولیپها، میومها و چسبندگیهایی است که با هیستروسکوپی مشخص و درمان میشود. لذا در مواردی گزارش شده که هیستروسکوپی باعث درمان نازایی و مشکلات باروری زنان شده است.
آیا بعد از هیستروسکوپی باردار می شویم؟
بله، با اتمام و رفع تودهها و ناهنجاریهای رحمی، ضمن اطمینان از باز بودن لولههای فالوپ میتوان اقدام به بارداری کرد که در این صورت با احتمال بالایی بارداری به وقوع میپیوندد.
بعد از هیستروسکوپی چقدر استراحت لازم است؟
استراحت مطلق بعد از هیستروسکوپی نیازی نیست و تنها درصورت احساس خستگی شدید میتوان ۲۴ ساعت از فعالیتهای غیرضروری خودداری کرد. بهطور کلی هیستروسکوپی بدون بیهوشی عمومی نیازی به استراحت ندارد؛ اما در صورت بیهوشی بهتر است فرد تا چند روز استراحت کند و سپس به کارهای پیشین خود بپردازد.
چه مدت بعد از هیستروسکوپی میتوان انتقال جنین کرد؟
در خصوص اینکه چند روز پس از هیستروسکوپی میتوان انتقال جنین را انجام داد، زمان قطعی و دقیقی وجود ندارد و شرایط فرد باید توسط پزشک تعیین شود. معمولاً در صورت انجام یک عمل ساده هیستروسکوپی میتوان بلافاصله در چرخه تخمکگذاری بعدی باردار شد. اما برای جراحیهای سنگینتر بهتر است حداقل یک یا دو ماه برای اقدام به بارداری صبر کرد.
چند روز بعد از خراش رحم میتوان انتقال جنین انجام داد؟
انتقال جنین معمولاً حدود ۱ تا ۲ چرخه قاعدگی بعد از خراش رحم انجام میشود تا بافت رحم فرصت ترمیم پیدا کند و شرایط برای لانهگزینی بهتر جنین فراهم شود. زمان دقیق را پزشک براساس وضعیت رحم و برنامه درمان IVF تعیین میکند.
میزان موفقیت آیویاف بعد از هیستروسکوپی چقدر است؟
انجام هیستروسکوپی پیش از IVF میتواند شانس موفقیت را افزایش دهد، زیرا این روش به رفع چسبندگیها، پولیپها یا مشکلات داخل رحم کمک میکند. مطالعات نشان میدهد خانمهایی که هیستروسکوپی انجام دادهاند، نرخ بارداری بالاتری نسبت به دیگران دارند.
آیا هیستروسکوپی برای ضخامت رحم کاربرد دارد؟
بله، هیستروسکوپی میتواند برای بررسی و درمان مشکلاتی که باعث نازکی یا ضخامت غیرطبیعی دیواره رحم میشوند مفید باشد. این روش امکان مشاهده مستقیم داخل رحم را فراهم میکند و در صورت نیاز پزشک میتواند اقدام به اصلاح مشکل کند.
عمل هیستروسکوپی چه مدت طول میکشد؟
مدت زمان هیستروسکوپی معمولاً بین ۱۵ تا ۴۵ دقیقه است و بسته به نوع عمل (تشخیصی یا درمانی) و شرایط بیمار متغیر است. پس از عمل نیز معمولاً بیمار همان روز مرخص میشود و نیاز به بستری طولانی ندارد.




![راه های تقویت رحم برای بارداری + [رژیم غذایی]](https://hws.raadinahealth.com/images/user_upload/blog/mix/5_1666242524_main.webp)


کاربر
-سلام وقتتون بخیر من عمل هیستروسکوپی انجام دادم. حالا مشکلی نداره قرص متفورمین وویتامین d 3 کویکتیون قرمز استفاده کنم؟ دکترم ویتامین d3 فولیک اسید و کویکتیون قرمز ماه قبلی نوشته حالا دیگه نپرسیدم ازش مشکلی نیست اینا روبخورم بعد از عمل هیسترسکپی ممنون میشم جوابم بدین.