کدام بیماری های رحم و تخمدان باعث ناباروری می شود؟
ناباروری زنان
با توجه به تفاوت در ساختار دستگاه تولید مثل زنان و مردان، معمولاً بیماریهایی که در خانمها باعث ناباروری میشود با دلایل ناباروری مردان تفاوت دارد. رحم و تخمدان از جمله بخشهای مهم سیستم تولید مثل بانوان است که گاهی به علت مسائل ژنتیکی یا مشکلات محیطی، دچار بیماریهای جدی میگردد.
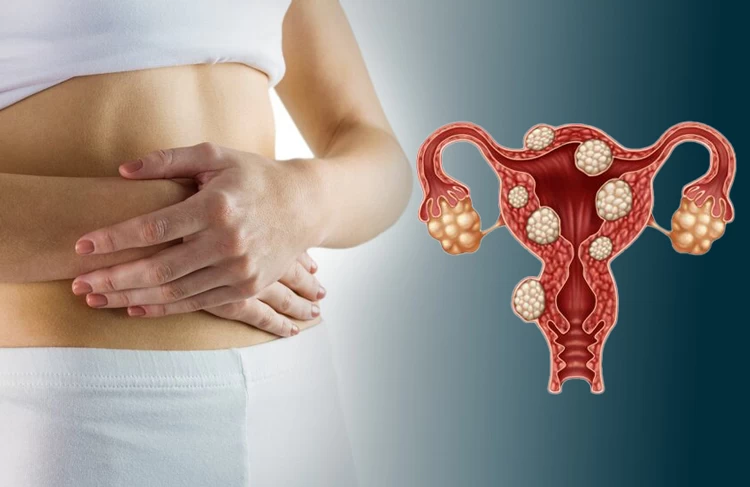
اختلالاتی مانند تنبلی تخمدان یا سندرم تخمدان پلی کیستیک، فیبروم رحمی، کیست تخمدان، خشکی و عفونت واژن، سرطان تخمدان، انسداد لولههای رحمی و... از مهمترین بیماریهای دستگاه تولید مثل زنان از جمله رحم و تخمدان است که مشکلات باروری و انواع نازایی موقت یا دائمی را در زنان ایجاد میکند.
به طور کلی، این بیماریهای زنان دارای انواع شدید و خفیفی میباشد که ناباروری ناشی از آنها در بسیاری از موارد قابل درمان است؛ اما با توجه به تغییرات هورمونی گستردهتر بدن زنان نسبت به مردان، توصیه میشود هرگونه علائم و نشانههایی حتی از نوع خفیف این بیماریها جدی گرفته شود و درمان آن آغاز گردد.

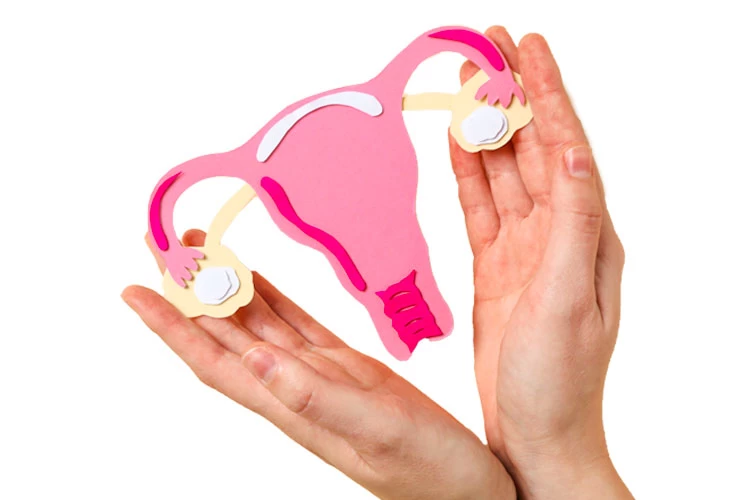
ساختار سیستم تولید مثل زنان
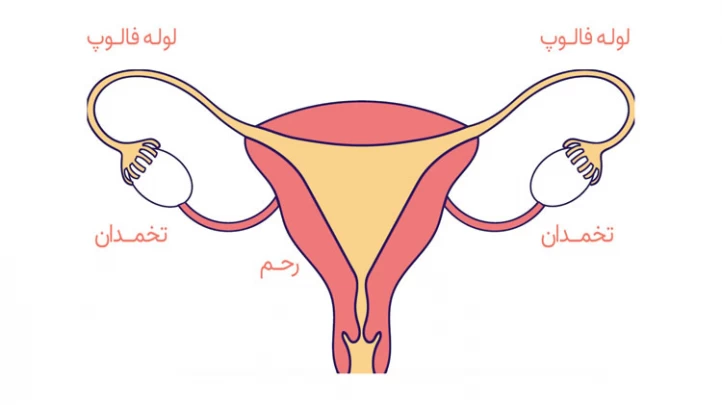
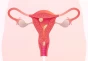
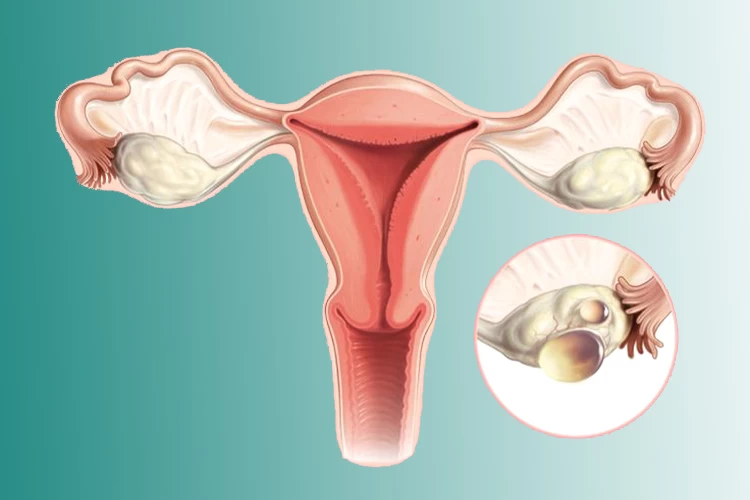
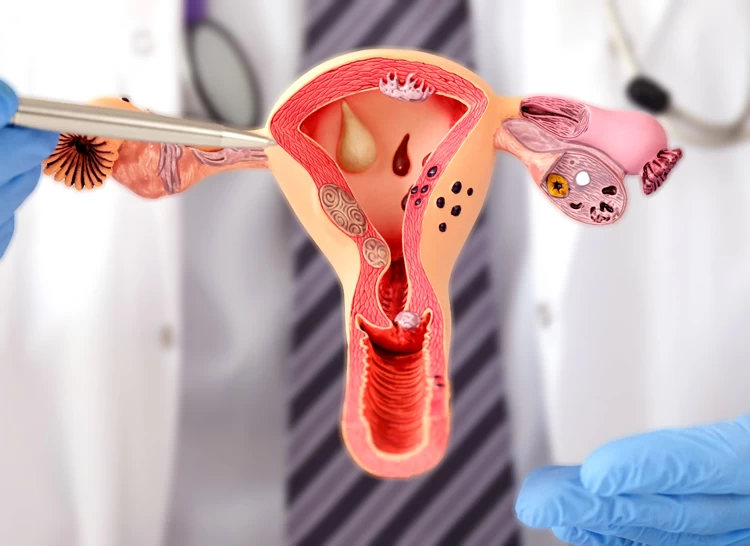
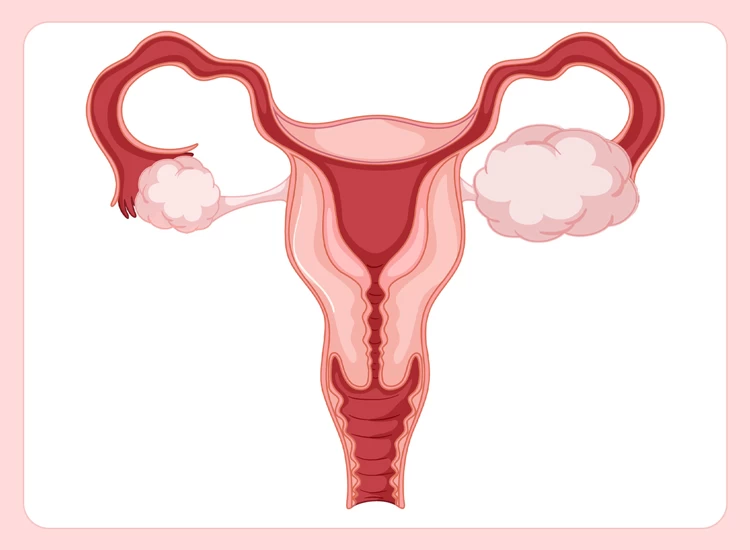
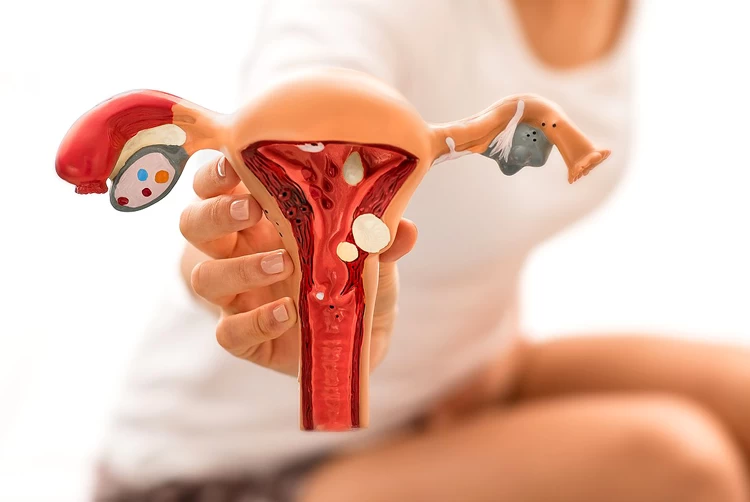
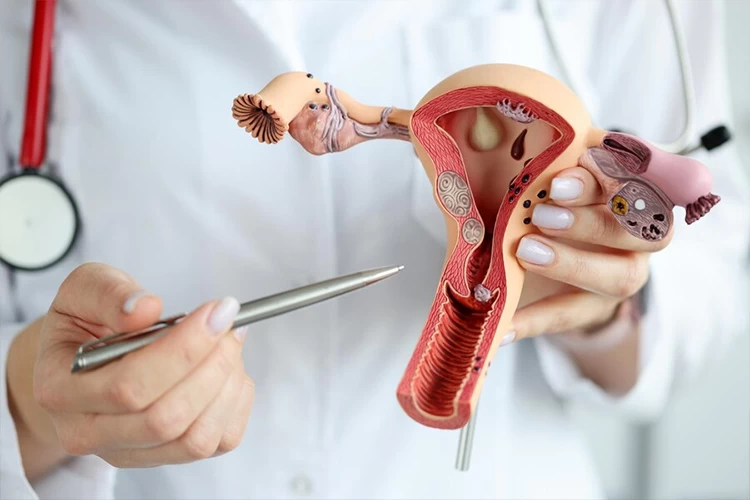
دستگاه تولید مثل زنان از رحم، واژن، تخمدانها و لولههای فالوپ تشکیل شده که هر یک از آنها ساختار ویژه و دقیقی دارد. تخمدانها دو عضو بیضویشکل به اندازه حبه انگور در اطراف رحم و دو انتهای مقابل دیواره لگن هستند که هر کدام، توسط بافتی به یکی از لولههای رحمی متصل شده و آغازگر چرخه تولید تخمک میباشند.
رحم نیز یک عضو گلابیشکل است که در جلوی روده بزرگ و پشت مثانه قرار گرفته و محل رشد جنین تا زمان زایمان میباشد. رحم که از دو طرف به لولهها و از پایین به واژن راه دارد، با رشد جنین در دوران بارداری، هرروز بزرگتر میشود و پس از زایمان در طی چند هفته به اندازه اولیه خود بازمیگردد.
لولههای فالوپ مسیری برای رساندن تخمک به رحم هستند که در صورت آسیب یا انسداد، معمولاً ناباروری موقت ایجاد میکنند. واژن نیز مسیری است که اسپرم را به تخمک میرساند و در صورت زایمان طبیعی، محل خروج نوزاد از بدن مادر میباشد.
باید توجه کرد از آنجایی که تمام این اندامها در نزدیکی هم قرار گرفتهاند، درد در ناحیه لگن ممکن است ناشی از یك وضعیت رحمی و تناسلی یا بیماری دیگری غیر از آن باشد. در کل، بیماریهای دستگاه تناسلی زنان شامل التهاب لگن، تبخال تناسلی، عفونت ادراری، زگیل تناسلی و... است و علائمی مانند ترشحات غیر طبیعی، بروز عفونت و... را از خود نشان میدهد. بنابراین با مشاهده هر علامت مشکوکی باید به پزشک متخصص زنان و زایمان مراجعه کرد.
دلایل علمی ناباروری در زنان
ناباروری در زنان به دلایل گوناگونی اتفاق میافتد که این علتها بسته به محل بروز مشکل، به سه دسته اصلی تقسیم میشوند: مشکلات مربوط به رحم، تخمدان یا لولههای رحمی (فالوپ).
فرآیند بارداری یک مسیر حساس و چندمرحلهای دارد. در هر چرخه قاعدگی، تخمدانها تخمکی را بالغ کرده و آن را آزاد میکنند. این تخمک به سمت لولههای رحمی حرکت میکند تا در صورت برخورد با اسپرم، لقاح انجام شود. تخمدانها هورمونهایی مثل استروژن و پروژسترون ترشح میکنند که نقش مهمی در تنظیم چرخه قاعدگی، آمادهسازی رحم برای بارداری، و ایجاد ویژگیهای زنانه دارند.
اگر یک اسپرم سالم بتواند از واژن به رحم برسد و خود را به تخمک برساند، لقاح انجام میشود. سلولی که از این ترکیب بهوجود میآید یعنی سلول تخم، به سمت رحم حرکت کرده و به دیواره آن میچسبد تا شروع به رشد کند. معمولا بعد از دو هفته، با تست بارداری میتوان از حاملگی مطمئن شد.
علائم و نشانه های بیماری های رحمی چیست؟
اگرچه بیماریهای رحمی شامل طیف وسیعی از مشکلات و اختلالات جزئی یا جدی است؛ اما اغلب این بیماریها با علائم و نشانههای زیر شناخته میشود:
- ترشحات با رنگ و بو غیر طبیعی از واژن
- درد کمر
- بروز مشکل در باروری و عدم بارداری
- احساس درد و ناراحتی در لگن
- قاعدگی نامنظم

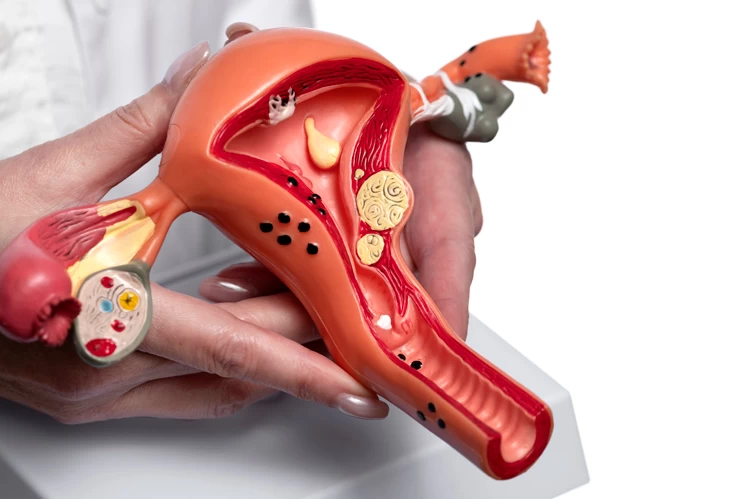
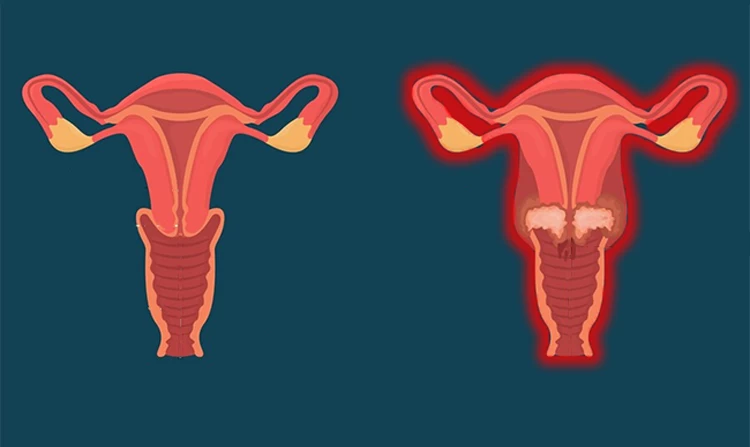
آشنایی با بیماری های رحم و تخمدان موثر در ناباروری
بیماریهای رحم و تخمدان بر اساس نوع و شدت آن، اثرات متفاوتی روی قدرت باروری زنان میگذارد؛ به طوری که گاهی منجر به ناباروری موقت و برخی اوقات نازایی دائمی میگردد. اغلب این بیماریها با درمان و استفاده از دارو قابل بهبود است؛ اما باید در اولین فرصت مورد تشخیص و معالجه قرار گیرد.
مهمترین بیماریهای رحم و تخمدان و ویژگیهای هر یک از آنها به شرح زیر میباشد:
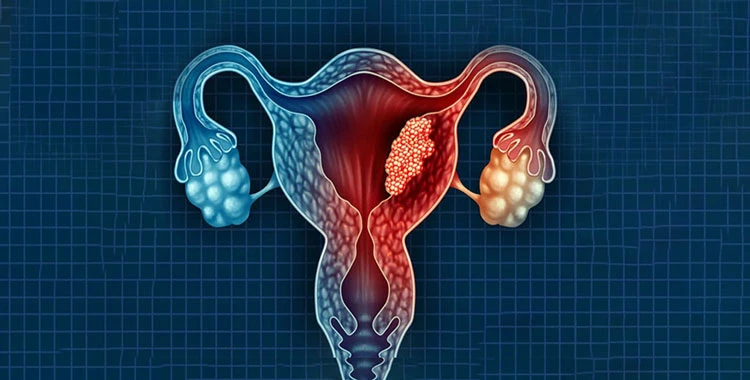
سرطان تخمدان
این بیماری به عنوان یکی از انواع خطرناک سرطان ابتدا بدون علائم خاصی آغاز میشود و کمکم پیشروی میکند. از علائم سرطان تخمدان در زنان باید به احساس خستگی مفرط، تکرر ادرار، مشکل در بلع غذا، درد در ناحیه شکم و زیر شکم و... اشاره کرد.
پیری زودرس تخمدان
شایعترین علت مشکلات تخمکگذاری در بانوان، پیری زودرس تخمدان است که تا حدودی قابل کنترل میباشد. در واقع، روند کاهش کمیت و کیفیت تخمکها، تقریباً 10 سال پیش از یائسگی شدت مییابد و با رسیدن تعداد آنها به سطح بحرانی، مشکلاتی نظیر قاعدگی نامنظم را به وجود میآورد. گاهی این مشکل در سنین پایین شکل میگیرد و از شانس یک بارداری موفق میکاهد؛ لذا در صورت ابتلا به پیری تخمدان و داشتن پریودی نامنظم باید داروهای باروری بیشتری را جهت بارداری مصرف نمود.
تنبلی تخمدان
یکی از شایعترین بیماریهای ژنتیکی که میتواند در زنان (در سنین باروری) رخ دهد و عارضه ناباروری را به دنبال داشته باشد، «سندرم تخمدان پلیکیستیک» یا «تنبلی تخمدان» نام دارد.
به طور طبیعی، هر ماه در هر سیکل قاعدگی تقریباً 5 الی 6 فولیکول رشد میکنند که تنها یکی از آنها بزرگ میشود و پس از بزرگشدن، به سایر فولیکولهای اطرافش سیگنال میدهد تا آنها از رشد بازایستند و کوچک بمانند یا از بین بروند. در نهایت فولیکول رشدکرده، تخمکگذاری را آغاز میکند و بدن را برای بارداری آماده میسازد.
در افراد مبتلا به بیماری تنبلی تخمدان، فولیکول رشدکرده به درستی سیگنال نمیدهد و در نتیجه، سایر فولیکولهای اطرافش کاملاً از بین نمیروند. در این شرایط، سطح روی تخمدان پر از فولیکولهای ریزی میشود که به شکل کیسههای کوچک پر از مایع هستند و هیچکدام قادر به تخمکگذاری خوبی نیستند. ازاینرو، عدم درمان سندرم تخمدان پلیکیستیک میتواند موجب عدم تخمکگذاری صحیح و نازایی خانمها شود.
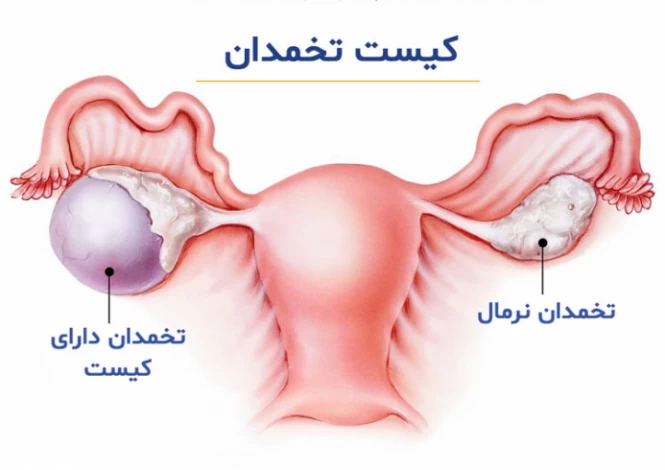
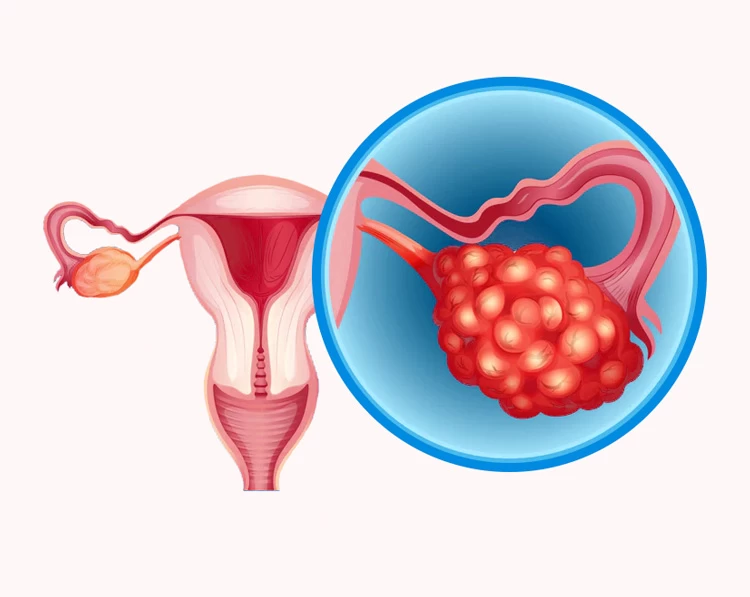
کیست تخمدان
کیستهای تخمدان، کیسههایی حاوی مایع در داخل یا روی تخمدان هستند که ابعادی بین یک نخود تا یک پرتقال دارند و در صورت رشد شدید، خطرساز میباشند. کیست تخمدان جزو شایعترین بیماریهای زنان به حساب میآید که گاهی تا آخر عمر نیز شناسایی نمیشود و در بسیاری از موارد، نیازمند درمان خاصی نیست.
کیستها در زمان تخمکگذاری ایجاد میشود و اغلب با مصرف دارو طی 6 الی 8 هفته از بین میرود؛ اما گاهی با علائمی همچون عادت ماهانه نامنظم، درد حین قاعدگی، خونریزی نامتعارف، درد در زیر شکم و... همراه است.
آندومتریوز
آندومتریوز بیماری شایعی در میان حدود 10 درصد از خانمها است که با رشد بافت رحمی در خارج از حفره رحم، باعث بروز کیست و درد حین رابطه جنسی میشود. از آنجایی که این بیماری میتواند مشکلات باروری، اختلال در پوشش داخلی رحم، جلوگیری از روند لانهگزینی تخمک بارورشده و... را به دنبال داشته باشد، بهتر است هر خانم به طور سالانه تحت چکاپها و معاینات تخصصی قرار گیرد.
فیبروم رحم
گاهی با بروز برخی مشکلات ژنتیکی، تغییراتی در بافت عضلانی رحم ایجاد میشود که به فیبروم رحم معروف است. در افراد مستعد این بیماری، سلولهای فیبروم از دوران جنینی درون رحم شکل میگیرد و بر اثر عواملی مانند بلوغ، تغییرات هورمونی، بزرگ شدن رحم و افزایش سن به تدریج بزرگتر میشود.
فیبرومهای رحم را میتوان با سونوگرافی تشخیص داد؛ اما به دلیل تحت تأثیر قرار گرفتن بافت رحم، جراحی مربوط به آن معمولاً در دختران جوان انجام نمیگیرد. لذا میتوان فیبرومهای بین 6 تا 7 سانتیمتر را تا سنین بالاتر تحت کنترل قرار داد. بااینحال، در صوت بزرگ بودن بافت فیبروم و ایجاد مشکلاتی نظیر فشار در رحم و خونریزی، جراحی ضرورت مییابد. باید گفت که در این شرایط، تزریق آمپولهای هورمونی کمکی به درمان بیمار نمیکند.
سرطان رحم
سرطان رحم با داشتن ریشههای ژنتیکی، یک بیماری حساس و جدی است که بیشتر در خانمهای جوان مشاهده میشود. در صورت ابتلا به این بیماری میتوان شاهد علائم و نشانههایی همچون درد شدید در ناحیه لگن، ترشحات غیر طبیعی از واژن، خونریزی غیرعادی و... بود.
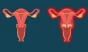
مشکلات مادرزادی رحم
هر نوزادی پس از تولد ممکن است نواقصی را در بدن خود داشته باشد که بخشی از این مشکلات ژنتیکی در نوزادان دختر، به اختلالات مادرزادی رحم مربوط میشود. به عنوان مثال، فقدان رحمی با اندازه، شکل و ساختار مناسب از جمله بیماریهای قابل مشاهده در 3 درصد از دختران است.
لازم به ذکر است که تشکیل رحم جنین دختر، طی هفته دهم بارداری و با اتصال مجاری مولرین (دو لوله کوچک) انجام میپذیرد؛ لذا هرگونه اختلال در اتصال این مجراها علاوه بر مشکلات مادرزادی، عوارض احتمالی مختلفی مانند زایمان نارس، نیاز به انجام سزارین، رشد آهسته جنین در رحم، خطر سقط و... را به دنبال خواهد داشت.
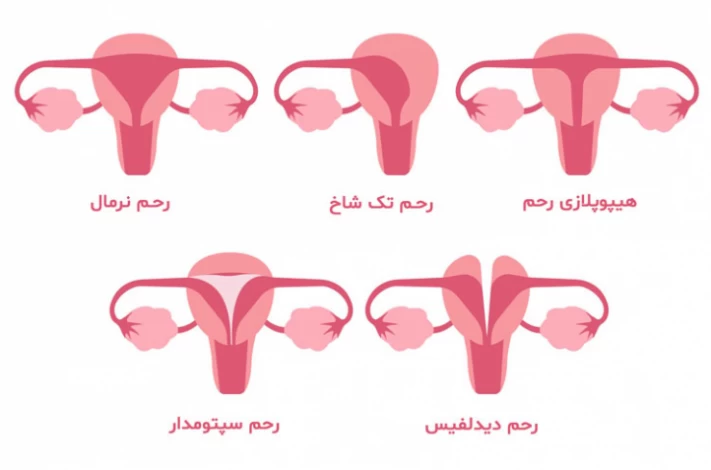
به طور کلی، رایجترین ناهنجاریهای مادرزادی رحم عبارتند از:
- رحم سپتوم: تشکیل رحم از دو قسمت مجزا و جدا شدن کامل یا جزئی دو قسمت از هم
- رحم دو شاخ: تشکیل دو نیمه تقریباً برابر در رحم و معروف به رحم قلبیشکل
- رحم دوتایی: وجود دو قسمت در رحم به ویژه در نزدیکی دهانه تحتانی با داشتن دهانههای جدا
- رحم تکشاخ: رحمی با ظاهر کوچکتر به علت فشرده شدن یا عدم رشد بخشی از آن
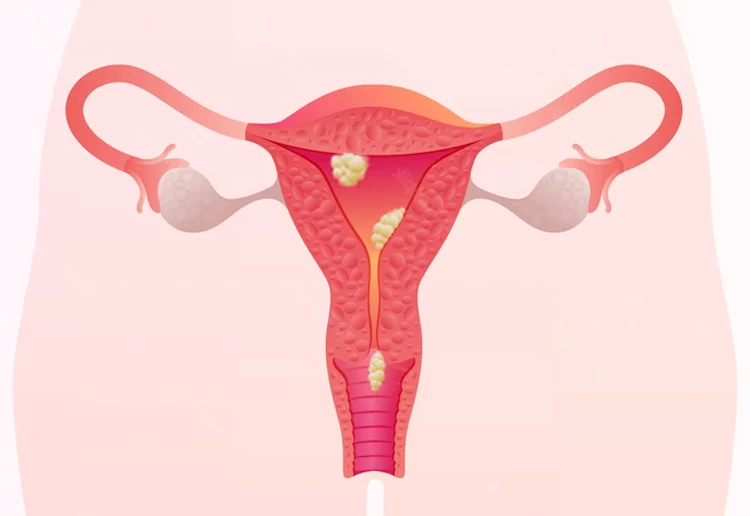
پولیپ اندومتری
اگرچه درمورد اثرگذاری پولیپهای کوچک یا تکی بر باروری زنان، اطمینان کاملی وجود ندارد؛ اما پولیپهای اندومتری بزرگ یا پولیپهای چندگانه در سلولهای رحمی، گاهی توانایی کاشت و ایمپلنت جنین و وقوع باروری را تحت تأثیر قرار میدهد.
عفونت واژن
عدم رعایت بهداشت و وجود برخی باکتریها در بدن مانند کاندیدیاز، تریکومونیاز و واژینوباکتریال عامل اصلی بروز عفونت واژن میباشد. تقریباً همه بانوان دستکم یک بار این بیماری را تجربه میکنند؛ لذا بهتر است با مشاهده هرگونه علائمی در اولین فرصت به یک پزشک زنان مراجعه نمایند.
در صورت انتقال باکتریها از واژن به دهانه رحم و رحم در اثر رابطه جنسی، تمام یا بخشی از سیستم تناسلی دچار عفونت ناشی از بیماری التهابی لگن (PID) میشود. با توجه به علائم خفیف تا شدید بیماری، گاهی عفونت رحم پس از مدتی طولانی و با بروز دردهای لگنی شناسایی میگردد. باید توجه کرد افزایش دفعات و شدت عفونت رحم، احتمال ناباروری را هم افزایش میدهد.
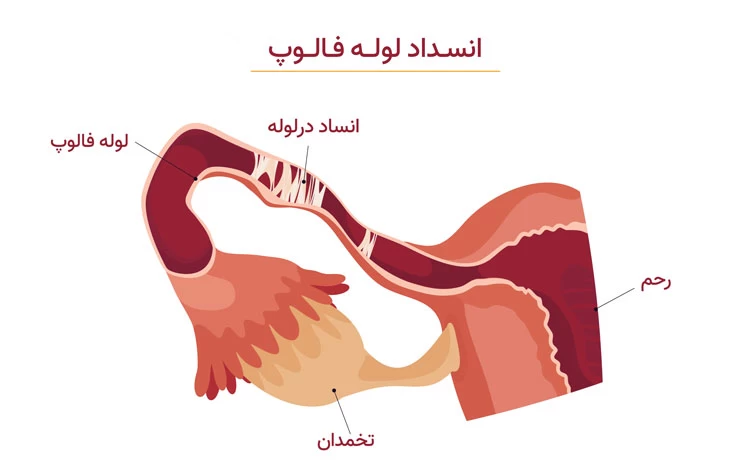
انسداد لوله های رحمی
لولههای رحمی یا فالوپ اغلب به علت عفونت، دچار چسبندگی و انسداد میشوند. در بیشتر موارد، انسداد لولههای فالوپ ناشی از عفونت کلامیدیا (یک بیماری مقاربتی) میباشد و گاهی نیز عفونتِ غیر از لولههای رحمی مانند بیماری التهاب روده یا آپاندیسیت موجب مسدود شدن لولهها میگردد. از دیگر علل انسداد لولههای رحم باید به چسبندگیهای لگنی ناشی از عمل جراحی اشاره کرد.
چسبندگی رحم
چسبندگی رحم به آسیبدیدگی غشای نرم داخلی ناحیه لگن اشاره دارد. به عبارتی دیگر، سطح غشای داخلی شکم از یک لایه سلولی نرم به نام سروز پوشیده شده که روی سطوح رحم، لولههای رحمی، کف لگن و رودهها قرار گرفته و مانع از لغزش یا چسبیدن احشا به یکدیگر میشود. آسیبدیدگی لایه سروزی بر اثر هر علت و دلیلی میتواند با چسباندن احشای داخلی به یکدیگر، اتصالی غیرطبیعی به وجود آورد و با ایجاد درد یا سایر علائم، مانع از داشتن یک باروری موفق گردد.
پیشگیری از ابتلا به بیماری های زنان
برای پیشگیری از بیماریهای زنان باید روشهای اصولی ویژه هر بیماری را از پزشک خود جویا شد. بااینحال، راهکارهای کلی و جامعی وجود دارد که به جلوگیری از اغلب بیماریهای رحم و تخمدان کمک میکند. مهمترین مسئله در این زمینه، حفظ تعادل وزن و داشتن رژیم غذایی مناسب است. با جلوگیری از ابتلا به چاقی یا تلاش برای کاهش و کنترل وزن همراه با ورزش منظم، میتوان ریسک ابتلا به بیماریهای زنان را کاهش داد.

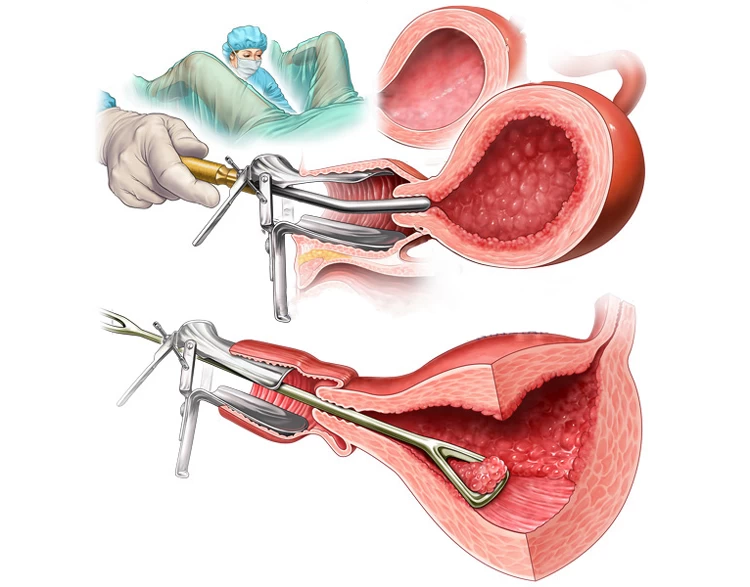
نحوه تشخیص بیماری های رحم و تخمدان
برای شناسایی و تشخیص بیماریهای رحم و تخمدان میتوان از روشها و ابزارهایی مانند سونوگرافی سهبعدی یا واژینال، امآرآی (MRI)، هیستروسالپینگوگرافی، سونوهیستروگرافی و... بهره برد. باید دانست در سونوهیستروگرافی و سونوگرافی ترانس واژینال، از محلول آب نمک در داخل رحم استفاده میشود تا امکان ثبت تصویر واضحی را فراهم کند؛ اما طی هیستروسالپینگوگرافی، یک ماده رنگی به سرویکس یا دهانه رحم وارد میشود تا امکان تصویربرداری با اشعه ایکس و معاینه لولههای فالوپ را مهیا سازد.
در کل، انتخاب روش تشخیص بیماریهای زنان بر اساس نوع بیماری و علائم موجود، به شرح زیر است:
- استفاده از سونوگرافی، هیستروسالپنگوگرافی و MRI برای تشخیص برخی اختلالات مادرزادی رحمی مانند رحم سپتومدار، رحم تکشاخ، رحم دوشاخ و... با شیوع 3 درصدی در بین زنان
- بهره بردن از سونوگرافی جهت تشخیص فیبرومهای رحمی (از تودههای شایع و خوشخیم رحم با علائمی مختلف بر اساس سایز و محل قرارگیری و عوارضی همچون نازایی، سقط مکرر یا زایمان زودرس)
- کمک گرفتن از تکنیکهای هیستروسکوپی، هیستروسالپنگوگرافی و سونوهیستروگرافی به منظور تشخیص سندرم آشرمن به ویژه در زنان دارای سابقه سزارین یا سقط جنین با علائمی همچون کاهش میزان خونریزی ماهانه
- استفاده از معاینه لگنی برای تشخیص رحم پرولاپس یا رحم رتروگراد
- بهره بردن از آزمون تشخیصی پاپ اسمیر جهت شناسایی تغییرات سلولهای گردن رحم
- تجزیه و تحلیل ادرار برای اطلاع از علت برخی علائم و همچنین تشخیص عفونتها و گاهی سلولهای سرطانی
- آزمایش خون به منظور بررسی تغییرات هورمونی اثرگذار یا اثرپذیر از شرایط رحمی
- استفاده از تکنیکهای تصویربرداری همچون سونوگرافی یا سی تی اسکن (CT Scan) برای شناسایی ناهنجاریهای آناتومیکی مانند افتادگی رحم، رحم رتروگراد یا ناهنجاری رحم به کمک تزریق ماده حاجب رنگی به رگها



 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل












![راه های تقویت رحم برای بارداری + [رژیم غذایی]](https://hws.raadinahealth.com/images/user_upload/blog/mix/5_1666242524_main.webp)





کاربر
-بیشتر مشکلات رحمو ناباروری ازسردی رحم تغذیه ناسالم باید اصلاح مزاج کنند