بارداری با گرفتن تخمک اهدایی؛ مراحل، هزینه و درصد موفقیت
درمان ناباروری
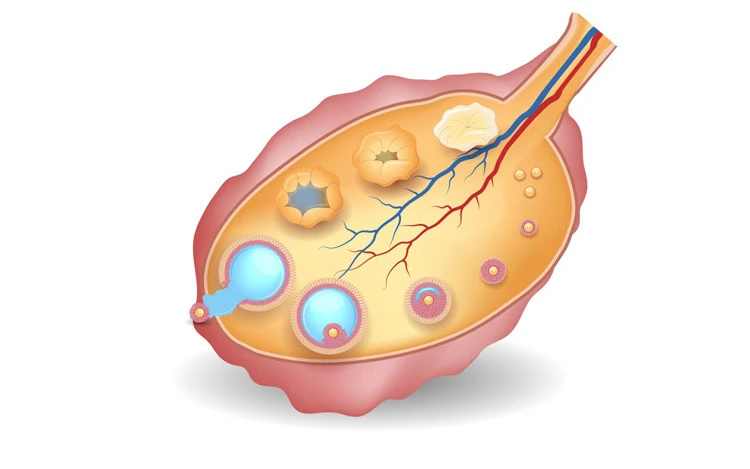
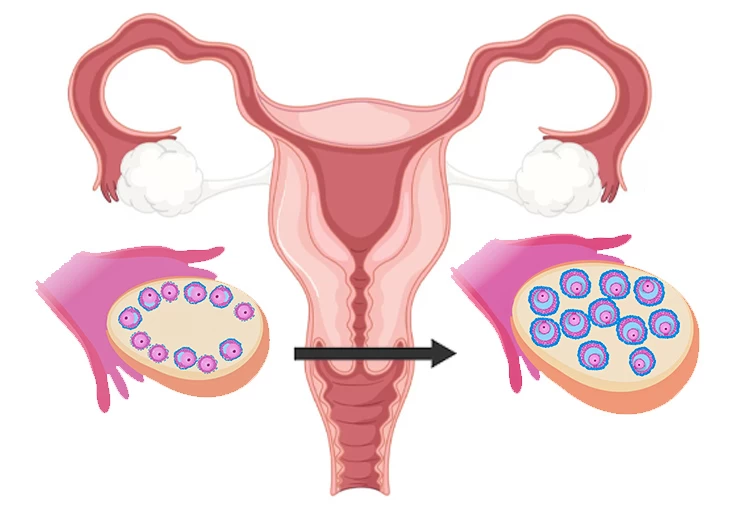
در برخی از موارد تجویز دارو یا روشهای مختلف کمکباروری قادر به برطرف کردن علل ناباروری نمیباشد؛ بهطور مثال در بعضی زنان با وجود سالم بودن اندام باروری، به علت وجود مواردی نظیر سن بالا، کیفیت ضعیف تخمکها، یائسگی زودرس و اختلالات دیگر امکان باروری وجود ندارد. استفاده از تخمک اهدایی (Egg Donation) برای این افراد تنها راه باروری است. در این موارد در محیط آزمایشگاه، با استفاده از روش آی وی اف، تخمک اهدایی و اسپرمهای مردی که همسر گیرنده تخمک است، لقاح یافته و جنین حاصل به داخل رحم زن نابارور منتقل میشود.
در این مقاله ابتدا به توضیح مراحل استفاده از تخمک اهدایی پرداخته و در ادامه شرایط اهدای تخمک، شرایط زوج دریافتکننده و موارد قانونی و فقهی مرتبط را شرح میدهیم. اگر تمایل دارید در مورد روش های درمان ناباروری بیشتر بدانید، اینجا کلیک کنید.

تخمک اهدایی برای چه افرادی تجویز می شود؟
خانمهایی که تخمک آنها کیفیت ضعیفی دارد و ذخیره تخمدان آنها کمتر از 1 باشد یا خانمهایی که حداقل در سه سیکل کمکباروری، جنین آنها کیفیت خوبی نداشته است و یا در مواردی که بیماری ژنتیکی از مادر به جنین قابل انتقال است و استفاده از روش های آزمایشگاهی موجود نظیر تشخیص ژنتیکی پیش از لانهگزینی (PGD) و… نتواند برای درمان و شناسایی اختلالات ژنتیکی کاری انجام دهد، فرد به استفاده از روش های جایگزین نظیر تخمک اهدایی روی می آورد.
بهطور کلی میتوان گفت افراد زیر میتوانند برای باروری از تخمک اهدایی استفاده کنند:
- افراد بالای ۳۹ سال
- خانمهای مبتلا به هایپرگنادوتروپی
- مبتلایان به نارسایی زودرس تخمدانها
- افراد دارای سابقه جراحی اووفورکتومی (خارج کردن تخمدانها)
- افراد دارای سابقه شیمی درمانی یا پرتودرمانی
- پاسخ ندادن تخمدانها به داروهای تحریک تخمک گذاری
- وجود علائم قطعی ذخیره پایین تخمدان
- سقط مکرر غیر قابل درمان
- زنان یائسه
اقدامات قبل از گرفتن تخمک اهدایی
به طور کلی، باتوجه به محدود بودن بانک تخمک و نیاز به یافتن مناسبترین گزینههای اهدایی، معمولاً فرایند دریافت تخمک یا جنین اهدایی زمانبر میباشد. ازجمله اقداماتی که قبل از تصمیمگیری درباره دریافت تخمک اهدایی میبایست به انجام داد به شرح زیر است:
- درصورت تمایل زوجین به دریافت تخمک از اهداکننده آشنا، بدون نیاز به مراجعه به بانک تخمک میتوان با اهداکننده موردنظر برای انجام معاینات و بررسیهای اولیه به پزشک مراجعه کرد. درصورت انتخاب اهداکننده ناشناس هم امکان اطلاع از مشخصات فیزیکی و ظاهری، سطح سواد، موقعیت شغلی و پیشزمینه قومیتی وی نیز وجود خواهد داشت.
- پس از تعیین اهداکننده جنین یا تخمک، مشاورههای مختلفی در زمینه مسائل پزشکی، حقوقی، مسائل قانونی و شرعی و تأثیرات روانی و نکات اخلاقی این عمل به زوج دریافتکننده ارائه میگردد.
- درصورت آشنا بودن اهداکننده، قراردادی قانونی برای تعهدات و ارتباطات آینده تنظیم میشود.
- قبل از شروع درمان ناباروری به روش تخمک اهدایی، انجام معاینات فیزیکی نظیر معاینات لگنی و بررسی حفره رحم، سونوگرافی جهت ارزیابی حجم رحم و برخی آزمایشات ازقبیل اسپرموگرام مرد، تعیین گروه خونی و RH و آزمایشات ایمونولوژی ضروری است.
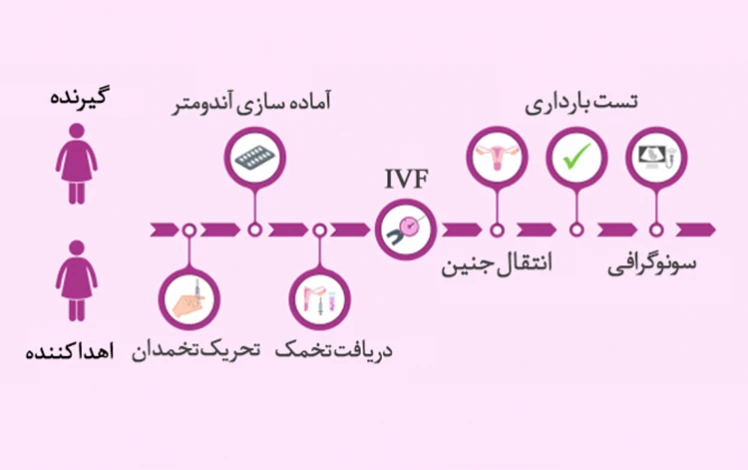
مراحل گرفتن تخمک اهدایی
قبل از انجام عمل اهدای تخمک
- فرد اهداکننده باید طبق برنامه اعلام شده از جانب مرکز ناباروری به مرکز مراجعه کند. در اولین مراجعات، فرد اهداکننده باید توسط پزشک زنان معاینه شده و مورد سونوگرافی قرار گیرد.
- از شرایط اهدای تخمک، سلامت جسمی اهداکننده و عدم اعتیاد است؛ بنابراین اهداکننده تخمک باید آزمایشاتی نظیر ایدز، هپاتیت، اعتیاد و… را انجام دهد و درنهایت، پزشک پس از بررسی تمام موارد به فرد، مجوز اهدای تخمک را میدهد.
- پزشک برای انتخاب اهداکننده مناسب برای هر فرد، علاوه بر سلامت فرد اهداکننده تخمک، مواردی نظیر تشابه خصوصیات ظاهری (فنوتیپی) ازجمله رنگ پوست، رنگ چشم، رنگ مو و ساختمان بدنی اهداکننده و دریافتکننده و نیز محرمانه ماندن هویت اهداکننده از دریافتکننده را در نظر میگیرد.
- به دلیل اینکه احتمال بارداری برای اهداکنندگان قبل از اهدای تخمک وجود دارد؛ بنابراین توصیه میگردد که قبل از عمل اهدای تخمک مقاربت نداشته باشند و یا از روشهای پیشگیری استفاده نمایند.
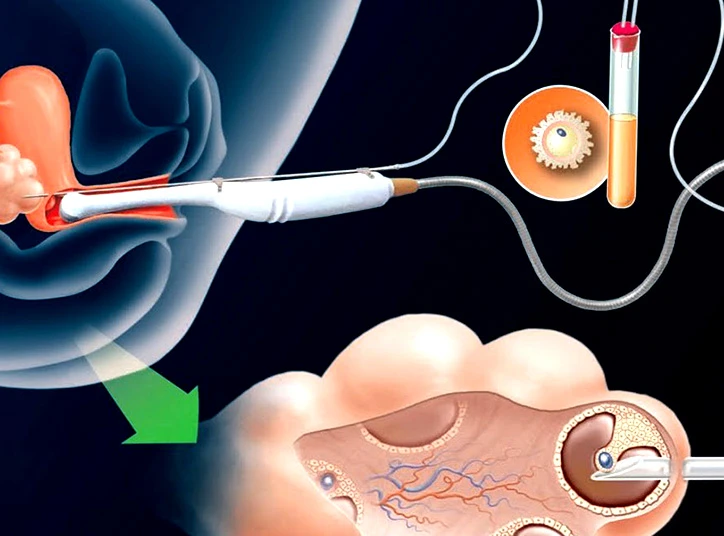
انجام عمل آی وی اف با تخمک اهدایی
مراحل انتقال تخمک اهدایی به رحم فرد گیرنده به کمک روش آی وی اف و به صورت مراحل زیر انجام میپذیرد:
- هماهنگی چرخه قاعدگی در فرد اهداکننده و فرد گیرنده (Donor Screening): برای انجام عمل IVF با استفاده از تخمک اهدایی، پزشک سیکل قاعدگی فرد گیرنده را با فرد اهداکننده تخمک هماهنگ میکند تا بدین ترتیب، رحم فرد گیرنده آمادگی لازم جهت دریافت جنین را داشته باشد. لازم به ذکر است که این هماهنگی از طریق مصرف برخی قرصهای هورمونی انجام میگردد و این موضوع در حدود یک ماه زمان میبرد. باید دانست که هماهنگ کردن چرخه قاعدگی اهداکننده و دریافتکننده تنها درصورت استفاده از تخمک تازه و غیرمنجمد انجام میشود؛ اما برای استفاده از تخمکهای فریزشده نیازی به این کار نیست.
- تحریک تخمک گذاری(Ovarian Stimulation): فرد اهداکننده تخمک پس از انجام سونوگرافی وارد پروسه مصرف داروهای تحریک تخمدان و تخمکگذاری میشود. اغلب این داروها برای مدت ۱۰ روز مصرف می شوند و شامل گنادوتروپینها برای تحریک تخمکگذاری میباشند.
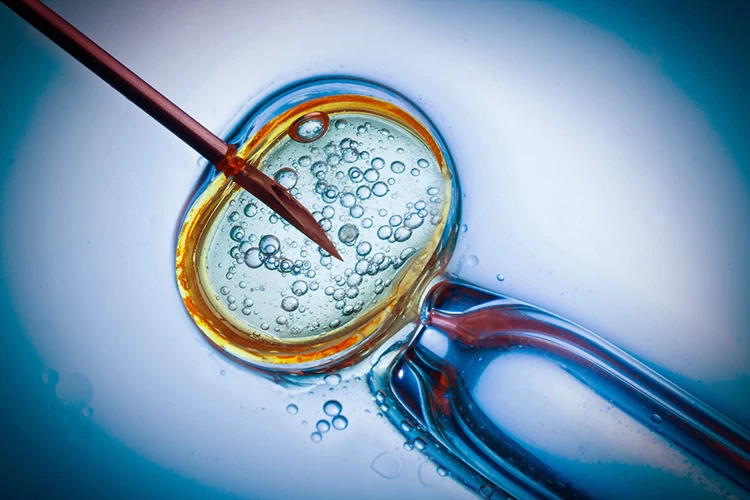
- جمع آوری تخمک ها: پس از اینکه فولیکولها به اندازه مناسب رسید، پزشک روز خاصی را برای خارج کردن تخمکها از تخمدان فرد اهداکننده تخمک تعیین میکند. این کار به کمک دستگاه سونوگرافی و یک سوزن مخصوص به صورت واژینال انجام میگیرد. ضمناً در همان روز از همسر فرد گیرنده تخمک اهدایی نیز نمونه اسپرم گرفته می شود.
- هماهنگی گروه خونی: پزشک از هماهنگی گروه خونی مرد، اهدا کننده تخمک و فرد دریافتکننده اطمینان مییابد.
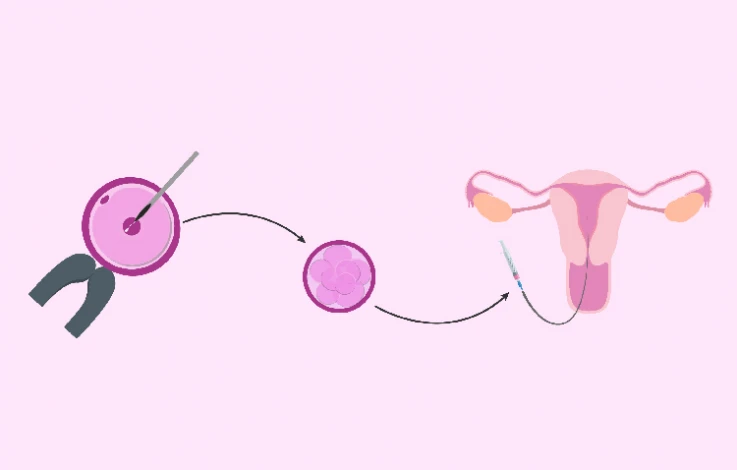
- لقاح آزمایشگاهی(Fertilization): تخمک اهدایی با اسپرم همسر فرد گیرنده تخمک اهدایی در آزمایشگاه تحت لقاح قرار می گیرد. عمل تخمک کشی یک عمل سرپایی با بیهوشی مختصر میباشد. پس از آغاز لقاح، سلول تخم باید برای گذراندن چند تقسیم سلولی، حدود ۳ الی ۵ روز در آزمایشگاه بماند.
لازم به ذکر است قبل از انجام تخمککشی، فرد اهداکننده تخمک و همسر فرد گیرنده تخمک برای مدت چند ساعت صیغه موقت خواهند شد تا جنین تشکیل شده در آزمایشگاه مشروع باشد.
بعد از انجام IVF
شرایط کلی سلامت فرد دریافتکننده تخمک بررسی میشود؛ بدین گونه که وی به طور منظم و مکرر تحت انجام آزمایشات خون، سونوگرافی و معاینات ضروری قرار میگیرد تا عکسالعمل بدنش نسبت به داروها کنترل گردد.
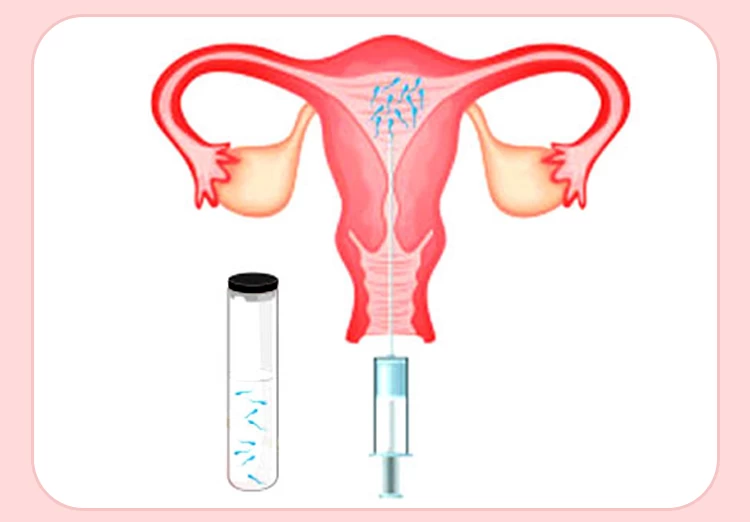
جنین تشکیل شده از اسپرم همسر فرد گیرنده و تخمک اهدایی به داخل رحم فرد گیرنده تخمک انتقال پیدا می کند. از آنجایی که طبق آمار، شانس دوقلو باردار شدن در این روش، تقریباً 40% است؛ لذا پزشک یک الی سه رویان (سلول تخم) را در هر سیکل IVF به رحم فرد گیرنده منتقل میکند.
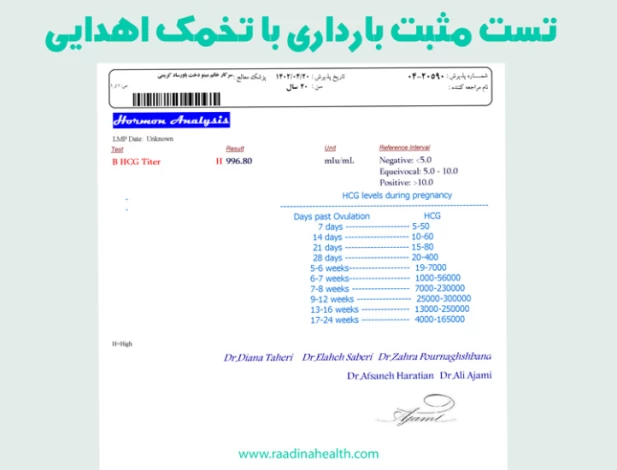
فرد گیرنده تخمک پس از ۱۴ روز میتواند برای انجام آزمایش بارداری اقدام کند که درصورت وقوع لانهگزینی و آغاز رشد جنین، نتیجه تست بارداری مثبت خواهد بود.
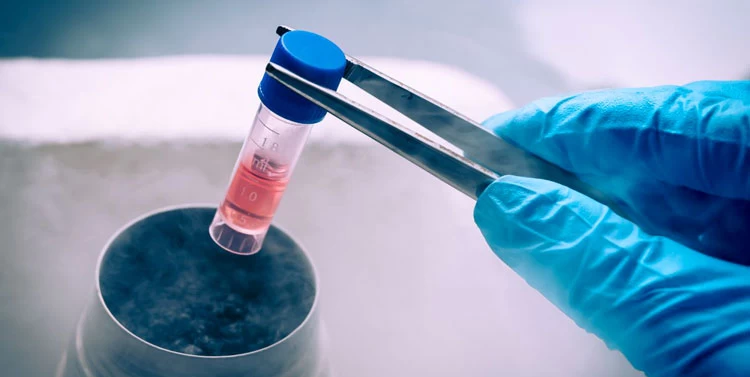
درمان ناباروری به کمک تخمک فریزشده
مراحل ذکرشده در بالا، به درمان ناباروری با استفاده از تخمکهای تازه اختصاص داشت؛ با این حال، گاهی زوجهای نابارور اقدام به درمان با تخمکهای اهدایی فریزشده مینمایند که تفاوتهای اندکی با روش قبل دارد.
همانگونه که بیان شد، در این روش نیازی به ایجاد هماهنگی بین سیکل پریود اهداکننده و دریافتکننده نیست و صرفاً دریافتکننده باید برخی داروهای ضروری مانند قرصهای ضد بارداری را برای سرکوب تخمکگذاری استفاده نماید. به علاوه، تخمکهای اهدایی فریزشده باید پس از گرم شدن و رفع انجماد، با اسپرم مرد لقاح یابد. همچنین اگر زوج نابارور، متقاضی دریافت جنین اهدایی _به جای تخمک اهدایی_ باشند، فرایند رفع انجماد جنین و انتقال آن به رحم گیرنده نیز به همین ترتیب خواهد بود.
فرایند تخمک اهدایی چقدر طول میکشد؟
پس از تعیین اهداکننده مناسب، روند آمادهسازی برای استخراج تخمک و ایجاد لقاح آزمایشگاهی و سپس انتقال به رحم مادر، بین ۴ تا ۶ هفته زمان میبرد؛ البته درصورت استفاده از جنین یا تخمک اهدایی، کل فرایند در مدتزمان ۶ هفته به اتمام میرسد.
شرایط گیرندگان تخمک اهدایی
- داشتن معرفی نامه پزشک برای استفاده از تخمک اهدایی
- سن زیر ۴۵ سال
- عدم ابتلا به بیماری هایی که سبب ایجاد خطر جدی برای مادر و جنین می شود
- عدم ابتلای زوجین به بیماری هایی نظیر ایدز، هپاتیت، سفیلیس و…
- عدم اعتیاد زوجین
- داشتن رحم و آندومتر مناسب برای بارداری
مدارک لازم برای دریافت تخمک
- شناسنامه زوجین و کپی از صفحات اول و دوم آن
- سند ازدواج و کپی از صفحات یک تا چهارم آن
- یک قطعه عکس ۴×۳ از هر کدام از زوجین
- دفترچه بیمه
مدارک لازم برای اهداکنندگان تخمک
- شناسنامه و کپی از صفحات اول و دوم آن
- سند طلاق و یا فوت نامه همسر و کپی از صفحات آن
- یک قطعه عکس ۴×۳
- دفترچه بیمه
شرایط اهدای تخمک
- سن بین ۲۱ الی ۳۵ سال
- بیوه یا مطلقه غیرشیرده
- ترجیحاً دارای فرزند سالم
- سلامت کامل از نظر ژنتیکی
- عدم ابتلا به بیماری هایی نظیر ایدز، هپاتیت، سفلیس و….
- عدم اعتیاد
- حجم و ذخیره نرمال تخمدان ها
- مشاوره با روانکاو یا روانپزشک
- عدم سابقه اختلالات شخصیتی و بیماریهای روانپزشکی
- عدم داشتن سابقه قضایی و قانونی
- مشابه بودن خصوصیات ظاهری اهداکننده با فرد گیرنده از قبیل رنگ چشم، رنگ پوست، ساختمان بدنی و...
حکم شرعی اهدای تخمک
با توجه به وجود تفاوت نظر مراجع عظام تقلید توصیه میشود در صورت تمایل برای استفاده از تخمک اهدایی یا اهدای تخمک نسبت به فتاوای مرجع تقلید خود آگاهیهای لازم کسب شود. از طرفی، جهت انجام امور قانونی قبل از شروع پروسه، طی یک جلسه مشاوره حقوقی، زوج دریافتکننده تخمک اهدایی و اهداکننده تخمک نسبت به حقوق و وظایف خود مطلع شده و به سؤالات آنها پاسخ داده میشود و پس از رضایت طرفین دریافتکننده و اهداکننده تخمک، قراردادی فی مابین آنها منعقد خواهد شد.
لازم به ذکر است فرد اهداکننده تخمک نسبت به جنین حاصل از IVF هیچ حق و حقوقی نخواهد داشت و از لحاظ قانونی جنینهای حاصل به زوج دریافتکننده تخمک اهدایی تعلق خواهد داشت.
مزایا و معایب استفاده از تخمک اهدایی چیست؟
استفاده از جنین اهدایی یا تخمک اهدایی، دارای مزایا و معایبی است که پیش از اقدام به این عمل، باید مدنظر قرار گیرد. مزایای روش اهدای تخمک عبارتند از:
- افزایش میزان موفقیت IVF با استفاده از تخمک اهدایی به دلیل سن پایین اغلب اهداکنندهها و کیفیت بالای تخمکها
- هزینه بهصرفه این روش در مقابل شانس بالای موفقیت
- هزینه کمتر استفاده از تخمک یا جنین فریزشده در مقابل تخمک تازه
از معایب دریافت تخمک یا جنین اهدایی باید به موارد زیر اشاره کرد:
- عدم ارتباط ژنتیکی مادر و نوزاد در روش اهدای تخمک
- افزایش ریسک بارداری چندقلو _در حدود ۴۰ درصد موارد_ و درنتیجه افزایش خطر سقط جنین و زایمان زودرس پس بهتر است درصورتی که میخواهید از تخمک اهدایی استفاده کنید، با راه پیشگیری از زایمان زودرس آشنا شوید تا خطر زایمان زودرس برای شما کمتر شود.
- خطر مضاعف بارداری چندقلو در زنان بالای ۴۰ سال
- احتمال نارس بودن و وزن کم نوزاد در حین تولد
- احتمال بروز برخی نواقص در مواردی نادر

هویت اهداکنندگان تخمک
معمولاً در مبحث تخمک اهدایی، موضوع ارتباط و آشکارسازی هویت اهداکنندگان با گیرندگان تخمک حائز اهمیت میباشد؛ چراکه معمولا گیرندگان تخمک اهدایی به منظور حفظ حریم شخصی خود مایل به برقراری ارتباط با فرد اهداکننده تخمک نیستند.
به طور کلی، باید دانست که بسیاری از گیرندگان تخمک جهت شناخت ویژگیهای فرهنگی، اجتماعی و ژنتیکی، اطلاعات زیادی در مورد فرد اهداکننده تخمک دریافت خواهند نمود؛ اما اغلب هیچکدام از طرفین یکدیگر را ملاقات نمیکنند.
البته باید اشاره نمود که گفتن حقیقت به کودک حاصل از این روش و یا برقراری ارتباط فرد اهداکننده با کودک، کاملاً به نظر زوج دریافتکننده بستگی دارد و در صورتی که این موضوع از جانب آنان ایرادی نداشته باشد، ملاقات بین کودک و اهداکننده نیز برقرار خواهد شد؛ اما در صورت عدم تمایل زوج گیرنده به آشکارسازی هویت اهداکننده تخمک، قانون کاملاً طرف آنها است و اطلاعات محرمانه خواهد ماند.
خطرات اهدای تخمک برای اهدا کننده
- مشکلات تزریق
پزشک برای تحریک تخمدان از داروهای هورمونی تزریقی استفاده میکند تا تخمدان تخمکهای سالم آزاد کند. اغلب افراد در حین تزریق هیچگونه مشکلی نخواهند داشت؛ اما در برخی از موارد عده ای دچار حساسیت، قرمزی، کبودی و در موارد نادر دچار احتباس مایعات در بدن، درد سینهها و کجخلقی میشوند. بهعلاوه، تزریق داروهای هورمونی ممکن است سبب نامنظم شدن قاعدگی در سیکلهای بعدی قاعدگی شود.
- کیست تخمدان
بروز کیست تخمدان، برای حدود ۱ درصد از زنان اهداکننده تخمک گزارش شده است.
- سندرم تحریک بیش از حد تخمدان ها
در برخی از موارد، اهداکننده دچار سندروم تحریک بیشازحد تخمدان (OHSS) و عوارضی نظیر کم آبی بدن، آسیب کلیهها، تجمع مایعات در اندامها و اختلالات لخته شدن خون میشود. در واقع برای انجام عمل تخمک کشی، هورمونهای تحریک تخمدان به فرد تزریق میشود تا تخمدان بتواند چندین تخمک رها کند. اگر بدن فرد اهداکننده نتواند هورمونهای تزریقی را کنترل کند ممکن است دچار حساسیت شده و سلامتی فرد در معرض خطر قرار گیرد. در ضمن، اضافه وزن، تجمع مایع در قفسه سینه و استفراغ و تهوع نیز از سایر مشکلاتی است در صورت بروز سندرم OHSSمشاهده میشود.
- خطرات حین عمل تخمک کشی
در صورتی که فرد برای انجام عمل تخمک کشی به مراکز غیر معتبر یا پزشکان کم تجربه مراجعه کند، احتمال بروز آسیب به رودهها، مثانه، عروق اطراف تخمدانها و آسیب به اعضای مجاور تخمدان ها افزایش مییابد. برای کسب اطلاعات بیشتر درمورد مراقبت های قبل و بعد از عمل تخمک کشی اینجا کلیک کنید.
- گُر گرفتگی
ازجمله عوارض تزریق هورمونهای تحریککننده تخمدان، گر گرفتگی، عرق کردن، اضطراب، خشکی واژن، بیخوابی، ضربان قلب سریع و احساس گرمای شدید می باشد.
- افسردگی و مشکلات روانی
برخی از اهداکنندگان تخمک پس از اتمام پروسه، دچار افسردگی میشوند. توصیه میگردد فرد قبل از اقدام برای اهدا از لحاظ روانی خود را آماده کند.
- سرطان دستگاه تناسلی
مطالعات نشان میدهد اهدای تخمک به دفعات میتواند احتمال بروز سرطانهای زنانه را افزایش دهد؛ چراکه فرد در حین پروسه اهدا مقدار زیادی داروی هورمونی مصرف میکند.
درصد موفقیت آی وی اف با تخمک اهدایی
استفاده از تخمک اهدایی یکی از راههای درمان ناباروری است که میزان موفقیت آن به عواملی همچون کیفیت تخمک، کیفیت اسپرم، آمادگی رحم، نداشتن مشکلات ژنتیکی، سن فرد اهداکننده و نیز تعداد رویانهای منتقلشده بستگی دارد. معمولاً در ۵۰ درصد موارد، با استفاده از تخمک اهدایی تازه میتوان بارداری موفقی را تجربه نمود که این شانس درصورت استفاده از تخمکهای فریزشده، تاحدودی کاهش مییابد. با این حال، اگر زوج دریافتکننده تخمک قصد بارداری مجدد در سالهای آینده را داشته باشند، تخمکهای اضافی اهداکننده پس از باروری فریز میشوند. این امر کمک میکند که در بارداریهای بعدی زوج گیرنده، پیوند ژنتیکی در میان فرزندان برقرار بماند.

لازم به ذکر است که در حالت طبیعی نیز بسیاری از رویانها به دلیل وضعیت غیرطبیعی و اختلالات ژنتیکی موجب شکست بارداری میشوند و به نتیجه نمیرسند. درواقع، با انتقال رویان تشکیلشده در آزمایشگاه به رحم زن و قراردهی آن در محل مناسب، باز هم ممکن است که تخم یا زیگوت تبدیل به جنین نشود و نطفه به صورت سقط جنین از بدن خارج گردد. از آنجایی که احتمال وقوع این حادثه در هر سیکل ۵۰ درصد میباشد، گاهی زوج نیاز به تکرار درمان خواهند داشت و باوجود افزایش زمان و هزینهها، نباید امید خود را از دست دهند.
بانک تخمک اهدایی
از آنجایی که همواره تعدادی رویان اضافی جهت فریز نمودن به دست میآید، این رویانها در مجموعهای به نام بانک تخمک ذخیره میشود. عواملی مانند بالا رفتن سن بارداری در زنان و آغاز روند پیری و افت کیفیت تخمکها، موجب شده که بسیاری از زنان با انجماد تخمکهای خود شانس حاملگی موفق در آینده را به دست آورند.
فریز تخمک پیش از انجام شیمیدرمانی در زنان مبتلا به سرطان نیز اهمیت دارد؛ چراکه گاهی داروهای شیمیدرمانی باعث یائسگی زودرس زنان میگردد. منظور از یائسگی، به اتمام رسیدن تخمکهای ذخیره در تخمدان بانوان است که از بدو تولد مقدار ثابتی دارد و به مرور زمان در طول عادت ماهانه تمام میشود.
باید دانست که جهت ذخیره تخمک، رویانها تحت انجماد سریع قرار میگیرند و بدون آسیب دیدن غشای سلولی آنها، در دمای ۲۰۰ درجه زیر صفر نگهداری میشود. اهدای تخمکهای فریزشده در هر زمانی امکانپذیر است؛ اما باید توجه داشت که بارداری بدین طریق، ریسک چندقلوزایی و زایمان زودرس یا سقط را افزایش میدهد.
چگونگی استفاده از بانک تخمک اهدایی
روند استفاده از ذخیره بانک تخمک به این صورت است که ابتدا معاینات اولیه و بررسی سوابق پزشکی و خانوادگی زوجین صورت میگیرد و سپس آزمایشهایی جهت انتخاب بانک اختصاصی تخمک منطبق با نیازها و خواستههای زوج انجام میشود تا یک فرد مناسب جهت اهدای تخمک برای گیرنده یافت شود.
با خارج نمودن تخمک موردنظر از حالت انجماد و انجام لقاح با اسپرم در آزمایشگاه، پس از ۳ الی ۵ روز رویان به رحم دریافتکننده انتقال مییابد. گاهی بیش از یک سیکل درمان برای رسیدن به بارداری موفق لازم میباشد و درصورت لزوم میتوان از روشهای انجماد بافت بیضه، انجماد بافت تخمدان و بانک اسپرم هم برای بهبود نتایج استفاده کرد.
هزینه تخمک اهدایی چقدر است؟
هزینه و قیمت نهایی استفاده از روش تخمک اهدایی به عوامل مختلفی مانند کلینیک محل درمان، تعداد دفعات لازم برای تکرار درمان، قیمت داروهای استفادهشده و… بستگی دارد. به علاوه، درصورت فریز تخمکهای اضافی در مرتبه اول و استفاده از آنها در بارداریهای آینده، بخشی از هزینههای مربوط به تزریق داروهای تحریک تخمدان حذف میشود. در سال 1402 هزینه دریافت تخمک اهدایی بین 40 تا 50 میلیون میباشد.

از کجا تخمک اهدایی بگیرم؟
یکی از جدیدترین و پیشرفتهترین روشهای درمان ناباروری، کمک گرفتن از فناوریهای نوین زیستی برای اهدای تخمک یا جنین از یک زوج به زوج نابارور دیگر است که امروزه در مراکز درمانی ایران و بهویژه یزد، برای درمان زوجهای زیادی استفاده میشود.
از مهمترین مراکز درمانی کشور در این زمینه، میتوان به «پژوهشکده علوم تولید مثل یزد» و همچنین «بیمارستان تخصصی زنان، زایمان و مادر یزد» اشاره کرد که از پیشتازان توسعه روشهای درمان نازایی در ایران به شمار میرود و خدماتی همچون درمان ناباروری با فناوری اهدای تخمک، تکنیک آیویاف (IVF)، میکرواینجکشن و… را ارائه میدهد.
روند روبهرشد و موفقیتآمیز اهدای تخمک در یزد، آمار بالایی از نتیجهبخش بودن درمانها ارائه داده و مراکز تخصصی این استان را بهعنوان مرجع اصلی و ممتاز درمانهای ناباروری از طریق روشهای جایگزین نظیر اهدا تخمک در سطح کشور و منطقه مطرح ساخته است و پذیرای مراجعانی از شهرها و کشورهای مختلف، برای فرزندآوری با این شیوههای نوین هستند.
البته پیدا کردن اهدا کننده مناسب یکی از بزرگ ترین چالش های زوجهای نابارور به شمار میرود، که رادینا در این زمینه با معرفی اهدا کنندههای مناسب با بهترین شرایط آن ها را همراهی میکند. اگر می خواهید اطلاعات بیشتری در مورد روش تخمک اهدایی داشته باشید، برای دریافت مشاوره رایگان از مشاوران پزشکی رادینا سلامت بر روی دکمه زیر کلیک نمایند.



 03537283090 داخلی 232
03537283090 داخلی 232
 شماره WhatsApp
شماره WhatsApp
 تلگرام
تلگرام
 فیسبوک
فیسبوک
 ایمیل
ایمیل
























کاربر
-سلام به همه. چه کسانی با تخمک اهدایی، باردار شدن؟
من میخوام که برای باردار شدن، تخمک اهدایی بگیرم ولی نگرانم که قیافه و شکل صورت بچه ام چه شکلی میشه؟ به همین خاطر میخوام که اهداکننده را ببینم اما از طرف دیگه هم می ترسم که با دیدن ایشون، من شناسایی کنه و بعد از به دنیا آمدن بچه، بخواد که بچه را ببره یا مشکلات دیگه ای توی زندگی من ایجاد کنه. میشه با راهنمایی ها و تجربه هاتون در این زمینه به من کمک کنین. ممنونم
کاربر
-سلام عزیزم. شما میتونی از روی عکس انتخاب کنی و بعدا از راه دور ببینیدشون
کاربر
-به هیچ عنوان نمیتونن بیان و ببرن چون هیچ حق و حقوقی ندارن و بین شما قرارداد محضری ثبت میشه و اون بچه قانونا و شرعا مال شماست و دوما شما میتونید درخواست عکس کنید
کاربر
-سلام. اگر کسی تخمک اهدایی بخواد باید با چه شماره ای تماس بگیره؟
نوشین دهقان
-سلام. دوست عزیز. وقت به خیر
ثبت درخواست تخمک اهدایی از طریق فرم رزرو نوبت و یا تلفن امکان پذیر است. شما می توانید با شماره تلفن ۰۳۵۳۷۲۸۳۰۹۰ تماس بگیرید.
کاربر
-سلام هزینه دریافت تخمک چقد است
حبیب ابراهیمی
-سلام دوست عزیز
از طریق شماره 09223401365 با ما در تماس باشبد.
کاربر
-از چه کسانی می توان تخمک اهدایی گرفت؟ چه ویژگی هایی باید داشته باشند؟
کاربر
-تخمک اهدایی در یزد قیمت چند هست ؟؟
نوشین دهقان
-سلام دوست عزیز. وقت به خیر
هزینه آی وی اف با تخمک اهدایی از حدود ۲۵ میلیون تومان شروع می شود. برای اطلاعات بیشتر با شماره ۰۳۵۳۷۲۸۳۰۹۰ داخلی ۲۳۰ تماس بگیرید.
با تشکر
کاربر
-سلام ممنون از مطلب خوبتون. من تخمک اهدایی میخوام. از چه کسانی می توان تخمک اهدایی گرفت . امکان گرفتن تخمک اهدایی از خواهر هست یا نه ؟ ممنونم
کاربر
-سلام وقت همه بخیر
تخمک اهدایی از کجا بگیرم؟
میشه یه ادرسی که شماها نتیجه دریافت نمودید و دارید تایید میکنید که تخمک های خرید شده جواب داده رو معرفی کنید؟
کاربر
-اگر که تخمک اهدایی جواب نداد چیکار باید بکنیم؟
نوشین دهقان
-سلام وقت بخیر
اول باید مشخص بشود علت نتیجه ندادن چی بوده است.
کاربر
-سلام تخمک اهدایی چند درصد موفقیت داره .چقدر زمان میبره .آیا احتمال چند قلو بودن هست .
حبیب ابراهیمی
-سلام دوست عزیز
در همه روش های کمک باروری حدود 30 تا 50 درصد احتمال موفقیت وجود دارد.
بله امکان بارداری دوقلو وجود دارد.
کاربر
-سلام بنظرم خیلی زیاداحتمال موفقیت داره چون ازبستگان خودم وهمسرم چندنفری انجام ودادن وبچه های سالم وخیلی زیبایی به دنیاآوردن،نگران نباشید.من خداکمک میکنه هم علم خیلی پیشرفت کرده
کاربر
-سلام وقت بخیر شما در تهران جایی یا کسی را میشناسید که اهداء تخمک انجام بده؟
حبیب ابراهیمی
-سلام دوست عزیز
برای توضیحات کامل با شماره 09223401365 تماس بگیرید یا در فضای مجازی پیام بزارید.
کاربر
-سلام بله
کاربر
-سلام خسته نباشید میخوام تخمک اهدا کنم چیکار باید بکنم؟
حبیب ابراهیمی
-سلام
به شماره 09223401365 در واتس اپ یا تلگرام پیام بدید تا فرم براتون ارسال بشه.
کاربر
-سلام بنده تخمک اهدایی میخام ۰۹۰۳۵۸۰۰۱۲۸
فردوس طاهی
-سلام وقت بخیر
لطفا با شماره ی 09223401365 ارتباط بگیرید.
کاربر
-باچه شماره باید تماس بگیرم بری اهدا تخمک من جدا شدم بچه ندارم. لطف کنید راهنمایی کنید چجوری اهدا کنم و چه مبلغی پرداخت میکنید.
حبیب ابراهیمی
-برای راهنمایی درباره تخمک اهدایی با شماره 09223401365 تماس بگیرید یا پیام بزارید.
کاربر
-سلام من تخمک اهدایی احتیاج دارم.
حبیب ابراهیمی
-با شماره 09223401365 تماس بگیرید.
کاربر
-من وخانم هر دوتا ضعیف هستیم بند هرچه آزمایش میدهم میگویند اسپرم حرکت ندارد ضعیف هم هستم وخانم هم تخمدان هایش ضعیف است دو بارهمIVFهمرفتیم تخمک اهدای میخوایم وضعیت مالی هم ضعیف هستیم کمک بکنید ممنونم
حبیب ابراهیمی
-سلام دوست عزیز
به شماره ۰۹۲۲۳۴۰۱۳۶۵ در واتس اپ یا تلگرام پیام بدهید.
کاربر
-شرایط تخمک اهدایی چجوری هست چقدر هزینه پرداخت میکنن؟
حبیب ابراهیمی
-سلام دوست عزیز. برای کسب اطلاعات درباره شرایط تخمک اهدایی با شماره 09223401365 تماس بگیرید یا در تلگرام یا واتساپ پیام بدهید.
کاربر
-سلام..من به تخمک اهدایی احتیاج دارم.. از کجا میتونم پیدا کنم.. لطفا راهنمایی کنید ممنون.
حبیب ابراهیمی
-سلام دوست عزیز. لطفا با شماره 09223401365 تماس بگیرید یا در واتساپ یا تلگرام پیام بگذارید.
کاربر
-سلام من تاحالا نمیدونستم تخمک اهدایی چیه. الان ۵۱سالمه میشه تخمک اهدایی بگیرم چون درسن۳۷سالگی یائسه شدم. لطفا اگه امکانش هست راهنمایی کنین منم مادر بشم.
حبیب ابراهیمی
-سلام دوست عزیز، بله امکانش هست
به شماره 09223401365 پیام بدید یا تماس بگیرید.
کاربر
-سلام. من ۴۸ سال دارم. الان مدت ۳ ماهه پریود نشدم. ممکنه یائسه شده باشم. میتونم تخمک اهدایی بگیرم؟ اگر بگیرم میتونم تخمک پسر انتخاب کنم؟ چون یه دختر ۸ ساله دارم.
حبیب ابراهیمی
-سلام دوست عزیز
با توجه به سن امکان بروز یائسگی هست
تخمک اهدایی محدودیت سنی نداره و اگر رحم مشکلی از لحاظ انتقال جنین نداشته باشه امکان گرفتن تخمک اهدایی هست
همینطور تعیین جنسیت نیز امکان پذیر است.
کاربر
-سلام وقتتون بخیر من میخوام تخمک اهدا کنم باید چکار کنم؟
نوشین دهقان
-سلام دوست عزیز. وقت به خیر
لطفا با شماره تلفن 03537283090 بخش گردشگری سلامت تماس بگیرید و یا از طریق شماره 09223401365 در شبکه های اجتماعی با ما در ارتباط باشید.
کاربر
-منم میخوام اهدا کنم قیمت تخمک چقدره
حبیب ابراهیمی
-سلام دوست عزیز
از طریق شماره 09223401365 با ما در ارتباط باشید.
کاربر
-سلام برای گرفتن تخمک اهدایی سن ۵۰ سال هم قبول میکنن؟ اگر هست در کدام مرکز؟
کاربر
-سلام ۲۵سالمه یه دختریساله نازم دارم میخام تخمک بفروشم ب اوناییکه بچه میخان چکاربایدانجام بدم؟
کاربر
-با سلام منم میخوام تخمک اهدایی بگیرم اما باید از نزدیک ببینم طرف رو
کاربر
-سلام من تازه انجوم دادم تخمک اهدایی حدود ۶۰ میلیون هزینه داره ۳۰ میلیون هزینه اونی که تخمک اهدا میکنه ۳۰ میلیون هم هزینه کلنیک دارو انتقال تخمک و ...
کاربر
-من چکارکنم
فاطمه وجهی
-دوست عزیز سلام
جهت دریافت مشاوره بیشتر با شماره 09223401365 در شبکه های اجتماعی با ما در ارتباط باشید
کاربر
-سلام ببخشید چقدر تقریبا باید تو نوبت باشیم تاتخمک دریافت کنیم ؟ زمان انتظارش چقدره ،
فاطمه وجهی
-دوست عزیز سلام
دریافت تخمک زمان انتظار ندارد
برای اطلاعات بیشتر در این مورد با شماره 09223401365 با ما در تماس باشید
کاربر
-سلام ما هم نیاز مند اهدای تخمک هستم چجوری باید پیدا کنیم
فاطمه وجهی
-دوست عزیز سلام
با شماره 09223401365 تماس بگیرید
کاربر
-سلام به همه ببخشید من 36سالمه آیا میتونم تخمک اهدا کنم
فاطمه وجهی
-دوست عزیز سلام
حداکثر سن اهدای تخمک تا 33 -الی 34 سال هست